„Listen to the patient, he is telling you the diagnosis“ William Osler (1849–1919)
Einführung und Lernziele
Der folgende Beitrag, der in der nächsten Ausgabe 05/2026 (dann mit CME-Fragen) fortgesetzt wird, gibt einen Überblick über
- Definition
- Diagnostisches Vorgehen und
- Differenzialdiagnose
des akuten Abdomens. Ausführungen über Indikationen und Durchführung von interventionellen und/oder operativen Verfahren würden den Rahmen dieses CME-Beitrags sprengen. Der Leser soll nach der Lektüre von Teil 1 und 2 im Stande sein, die häufigsten Ursachen des akuten Abdomens zu benennen, systematische Anamnese- und Befunderhebung durchzuführen sowie Laboruntersuchungen und apparative Untersuchungsmethoden gezielt einzusetzen.
Definition des Akuten Abdomens
Aus chirurgischer Sicht wird ein „akutes Abdomen“ häufig mit der Notwendigkeit einer dringlichen Operation gleichgesetzt. So schreibt Pichlmayr „Abdominelle Erkrankungen mit der Charakteristik eines akuten Abdomens müssen baldmöglichst operiert werden“ [1]. Ähnlich stellt Börner fest „Ein akutes Abdomen ist eine lebensbedrohliche Notfallsituation“ [2]. Siewert hingegen definiert „akutes Abdomen als „eine durch Zeitnot diktierte vorläufige Bezeichnung für eine zunächst nicht exakt differenzierbare Erkrankung der Bauchhöhle bis zu deren endgültiger ätiologischer Klärung“ [3]. Ähnlich definiert Pemmerl das akute Abdomen als eine „vorläufige Bezeichnung für einen unklaren, abrupt einsetzenden oder rezidivierenden Bauchschmerz, bei dem meist eine peritoneale Beteiligung (= Abwehrspannung) vorliegt und aufgrund der potenziellen Gefahr lebensbedrohlicher Ursachen ein unmittelbarer diagnostischer und therapeutischer Handlungsbedarf resultiert.“ [4]
Gemeinsam ist allen diesen Definitionen, dass das akute Abdomen eine Arbeitshypothese ist, bei der zügig potenziell lebensbedrohliche Verläufe erkannt und abgewendet werden sollten. Das Kardinalsymptom des akuten Abdomens ist die Abwehrspannung/Peritonismus.
Nicht jeder akute Bauchschmerz impliziert ein akutes Abdomen, aber jedes akute Abdomen präsentiert sich mit akutem Bauchschmerz.
Ein Allgemein-/Viszeralchirurg sollte frühzeitig hinzugezogen werden.
Akute abdominelle Schmerzen werden definiert als nicht-traumatische Bauchschmerzen mit einer Anamnesedauer von weniger als sieben Tagen [5]. Zwischen 5–12 % aller Patienten, die sich in der Notaufnahme eines Krankenhauses vorstellen, geben Bauchschmerzen als Leitsymptom an [2]. Patienten, die sich mit Bauchschmerzen in den Rettungsstellen der Charité vorstellten, wiesen ein Risiko von 5,1 % auf, im weiteren Verlauf des stationären Krankenhausaufenthalts zu versterben. Im Vergleich dazu betrug die Krankenhausletalität von Patienten, die sich mit Brustschmerzen vorstellten, nur 0,9 % [6].
Auch nach kleineren Notfalloperationen wie Appendektomie oder Cholecystektomie können selten tödliche Verläufe eintreten. Größere Bauchoperationen in der Notfallsituation aufgrund von Ileus, Hohlorganperforation oder Ischämie hingegen weisen eine 30- bzw. 90-Tagesletalität von 13 % bzw. 18 % auf [7].
Die häufigsten Ätiologien bei Patienten, die sich in der Notaufnahme eines Krankenhauses mit dem Leitsymptom „Bauchschmerzen“ vorstellen, sind in Tab. 1 aufgeführt. Die Tatsache, dass es sich zu einem nicht unerheblichen Teil (30–41 %) um unspezifischen abdominellen Schmerz handelt, mag einer der Gründe dafür sein, dass auch heute noch potenziell lebensbedrohliche Verläufe nicht zeitnah erkannt werden.
| Tabelle 1: Häufigkeit der Ätiologie bei Patienten, die sich in der Notaufnahme eines Krankenhauses mit akuten Bauchschmerzen vorstellen (nach Börner 2025, [2]) | |
| Ätiologie | Häufigkeit in der Notaufnahme |
| Unspezifischer abdomineller Schmerz | 30–41 % |
| Akute Appendizitis | 8–30 % |
| Akute Cholezystitis | 9– 11 % |
| Ileus | 4– 5 % |
| Gynäkologischer Fokus | 1– 4 % |
| Akute Pankreatitis | 2– 4 % |
| Urologischer Fokus | 2– 4 % |
| Ulcus pepticum (ggf. frei perforiert) | 1– 3 % |
| Onkologische Ursache | 1– 2 % |
| Divertikulitis (ggf. perforiert) | 1– 2 % |
| Abdominelle Ischämie | 0– 1 % |
Erkennen von Warnsignalen
Warnsignale („red flags“) sind umgehend zu erkennen und fordern sofortiges Handeln (Tab. 2). Hierzu gehört vor allem das Erkennen eines septischen Krankheitsbildes mit beginnendem Organversagen. Bewährt hat sich der quickSOFA score basierend auf den qSOFA Kriterien:
- Atemfrequenz > 22/min
- Verändertes Bewusstsein (Glasgow Coma Score < 15)
- Systolischer Blutdruck < 100 mmHg.
| Tabelle 2: Warnsignale („red flags“) beim akuten Abdomen |
| • Plötzlich eingetretene Schmerzen mit schneller Progredienz und stärkster Ausprägung (Abwehrspannung/Peritonismus) |
| • Eintrübung, Bewusstseinsstörungen |
| • Kreislaufinstabilität, Schocksymptomatik |
| • Ältere Patienten (> 65 Jahre) |
| • Abdominelle Voroperationen |
| • Immunsuppression |
Sind zwei der drei Kriterien erfüllt, so impliziert dies ein deutlich erhöhtes Risiko. In dieser Situation kommt es nicht darauf an, eine abgesicherte, „richtige“ Krankheitsdiagnose zu stellen, sondern das Richtige möglichst schnell zu tun:
- gezielte Anamnese und Untersuchung;
- schnelle Labordiagnostik (Point-of-Care, POC);
- gezielte Bildgebung (Computertomographie, vorzugsweise Kontrastmittel verstärkt) und
- gleichzeitige Stabilisierung der Vitalfunktionen und Beginn der Sepsis-bundle-Therapie;
- Entscheidung, ob der vermutete Sepsis-Fokus im Abdomen liegt und ggf. Indikation zur notfallmäßigen oder dringlichen Operation.
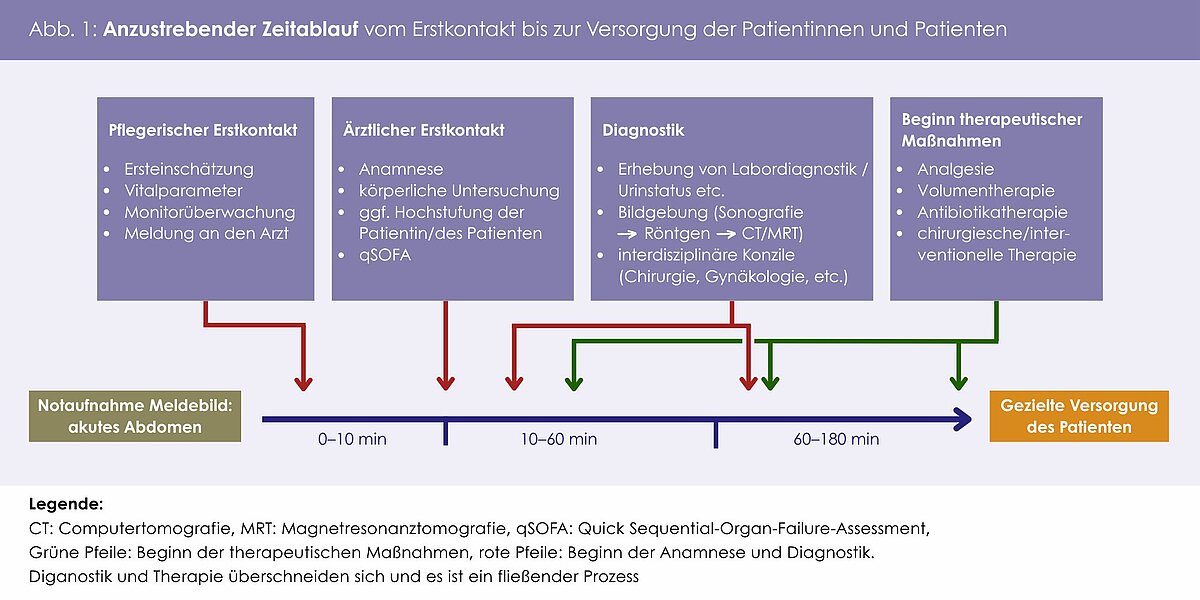
Aufgrund des Zeitdrucks bei potenziell lebensbedrohlichen Krankheitsbildern gibt es Vorschläge für die zeitlichen Abläufe der diagnostischen und therapeutischen Maßnahmen, die als Vorbild für das eigene Vorgehen genutzt werden können (Abb. 1).
Anamnese
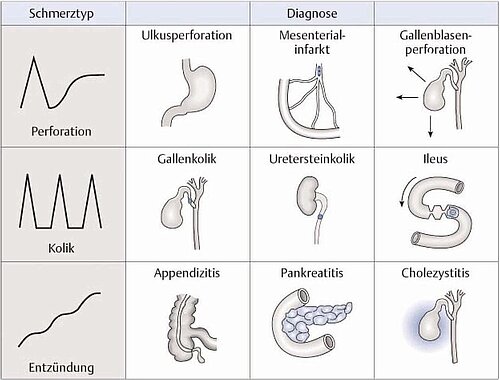
Die Erhebung einer standardisierten Anamnese und klinischen Untersuchung kann die diagnostische Richtigkeit um mindestens 10 % verbessern [8]. Die Anamnese beginnt mit einer systematischen Schmerzanamnese nach dem Akronym OPQRST [4] (Tab. 3). Unterschiedliche Schmerztypen können einen Hinweis auf die möglicherweise zugrunde liegenden Ursachen geben (Abb. 2). Bei Hohlorganperforation geben Patienten häufig einen genauen Zeitpunkt (Uhrzeit) an, an dem die Schmerzen plötzlich mit starker Intensität begannen. Wellenförmige Schmerzen mit an- und abflauenden Schmerzattacken (Koliken) ähneln den Uteruskontraktionen während der Geburt und ein Vergleich damit drängt sich manchmal Frauen auf, die Kinder vaginal entbunden haben. Erschütterungsschmerz (beim Transport im Rettungswagen oder beim Fahren der Krankenliege über Türschwellen) kann ein Hinweis auf eine peritoneale Reizung bzw. Peritonitis sein. Die Schmerzintensität sollte nachvollziehbar mit Angabe des Zeitpunkts der Untersuchung dokumentiert werden, beispielsweise auf einer numerischen Rating Skala (NRS) von 0–10.
| Tab. 3: Systematische Erhebung der Schmerzanamnese nach dem Akronym OPQRST (nach Pemmerl 2020, [4]) | |
| Onset | Schmerzbeginn |
| Provocation/Palliation | Schmerzverstärkung/Schmerzlinderung |
| Quality | Schmerzcharakter |
| Radiation | Ausstrahlung |
| Severity | Schmerzstärke, Schmerzintensität |
| Time | Schmerzdauer, Schmerzverlauf |
Die Vorgeschichte kann auf die wesentlichen Fragen beschränkt werden:
- Vorerkrankungen
- vorherige Bauchoperationen
- vorherige ähnliche Beschwerden
- Medikamentenanamnese (Marcumar, NOAK, ASS, Metformin, Insulin, NSAID etc.)
- Vorhandensein von Allergien
Die vegetative Anamnese umfasst Fragen nach Übelkeit, Erbrechen, Appetitlosigkeit, letztem Stuhlgang, Änderung der Stuhlgewohnheiten und Stuhlbeschaffenheit.
Bei Frauen im gebärfähigen Alter sollten Fragen nach Regelmäßigkeit der Menstruation, letzter Periode, möglicherweise bestehender Schwangerschaft, einer etwaig vorhandenen intrauterinen Spirale (als Risikofaktor für Adnexitis) und Vaginalausfluss nicht fehlen.
Ebenso wenig fehlen sollte die Dokumentation von Körpergröße und Gewicht, möglichst auch mit Angabe des Body Mass Index (BMI). Der BMI wird häufig unterschätzt. Dieser ist aber ein bedeutender Risikofaktor, denn Adipositas erschwert die Beurteilung des akuten Abdomens deutlich.
Klinische Untersuchung
Der Ausgangspunkt der klinischen Untersuchung ist die Bestimmung und Dokumentation der Vitalzeichen Temperatur, Blutdruck und Herzfrequenz. Die Möglichkeit der pulsoximetrischen Messung der Sauerstoffsättigung ist praktisch ubiquitär vorhanden und sollte genutzt werden. Die Erfassung der Atemfrequenz kann hilfreich sein und ist für die Bestimmung des qSOFA unverzichtbar.
Der Stellenwert einer aufmerksamen und gründlichen klinischen Untersuchung wird häufig unterschätzt. Sie beginnt mit der Inspektion: Patienten mit peritonealer Reizung bzw. Peritonitis neigen dazu, jedwede Bewegung zu vermeiden, da dies die Schmerzen provoziert oder verschlimmert. Sie liegen häufig mit angezogenen Beinen auf dem Rücken oder in Fötusstellung, da so die Anspannung der Bauchdecke vermindert wird.
Die Inspektion der Zunge ist ein wichtiger Bestandteil der Untersuchung des Verdauungstrakts (Hydrationszustand? Verfärbung?). Ebenso sollten die Augen und Konjunktiven untersucht werden (Ikterus? Anämie?). Die Inspektion des Abdomens kann wichtige Hinweise liefern: Narben vorausgegangener Operationen? Aufgetriebener oder eingefallener Leib? Verfärbungen der Bauchdecke (bläulich-grünliche Verfärbungen der Haut periumbilikal (Cullen-Zeichen) oder an den Flanken (Grey-Turner-Zeichen) als Hinweis auf schwere akute Pankreatitis?
Die körperliche Untersuchung des Abdomens beginnt damit, dass das gesamte Abdomen der Untersuchung zugänglich gemacht wird, d. h. dass eine Exposition bis zu den Leistenregionen beidseits und der Symphyse erfolgt. Bei Männern sollte das äußere Genital untersucht werden.
Der Patient wird gebeten, möglichst mit einem Finger den Punkt zu zeigen, an dem der Schmerz am stärksten wahrgenommen wird (Punctum maximum – PM). Hierauf folgt die Auskultation mit Dokumentation der Intensität, Frequenz und Art der Darmgeräusche (hochgestellt = klingend, nicht hochgestellt/nicht klingend), keine Darmgeräusche? („Totenstille des Abdomens“, z. B. bei Darmparalyse infolge von Peritonitis).
Ziel der klinischen Untersuchung beim akuten Abdomen ist nicht primär die Detektion etwaiger Resistenzen, sondern das vorsichtige Tasten zur Ermittlung des maximal auslösenden Schmerzpunkts (PM). Die Untersuchung beginnt daher mit dem lockeren Abklopfen der Bauchdecke fern des angegebenen PM. Abwehrspannung und Loslassschmerz nach tiefer Palpation sind Zeichen der peritonealen Reizung bzw. der Peritonitis. Das sprichwörtliche „brettharte Abdomen“ ist selten, außer bei initial chemischer Peritonitis (Reizung durch Magensäure nach Ulkusperforation) oder bei sekundärer Peritonitis (z. B. Anastomoseninsuffizienz nach vorausgegangener Operation am Verdauungstrakt). Spezifische Provokationsmanöver zur Auslösung von Schmerzen durch Palpation werden bei den jeweiligen Differenzialdiagnosen beschrieben.
Laboruntersuchungen
Die Möglichkeiten der vorhandenen point-of-care (POC)-Diagnostik sollten umfassend genutzt werden, da sie schnell verfügbar sind und zur groben Einschätzung wichtige Hinweise geben:
- Venöse Blutgasanalyse (BGA): Hämoglobin? Säure/Basenhaushalt? Azidose? Lactat? Glucose?
- Harnstreifentest (Hämaturie? Leukozyturie? Nitrit?)
- ß-HCG zum Ausschluss einer Schwangerschaft
- Troponin T (Ausschluss eines Myokardinfarkts bei epigastrischen Schmerzen)
Darüber hinausgehende Laboruntersuchungen sollten beinhalten:
- Blutbild (wünschenswert ein großes Blutbild mit Bestimmung des Anteils der Neutrophilen bzw. polymorph kernigen Neutrophilen (PMN) – Linksverschiebung als Hinweis auf akute Infektion)
- Serumanalysen: Natrium, Kalium, Kreatinin, Harnstoff, ASAT, ALAT, Bilirubin, gamma-GT, Amylase, Lipase, c-reaktives Protein
- Gerinnung: PTT, INR
- ß-HCG (falls Bestimmung im Urin nicht erfolgte).
Die Bestimmung von Procalcitonin (PCT) und ggf. Interleukin-6 als Hinweis auf eine Infektion ist wünschenswert, jedoch nicht überall rund um die Uhr (24/7) verfügbar und kann daher nicht als allgemeiner Versorgungsstandard gefordert werden.
Bildgebung
Ultraschallgeräte gehören zur Grundausstattung eines Krankenhauses. Die Ultraschalluntersuchung des Abdomens ist untersucherabhängig. Dennoch können auch weniger erfahrene Untersucher wichtige Befunde bei einer orientierenden Untersuchung des Abdomens entdecken bzw. ausschließen wie
- freie Flüssigkeit
- Darmdistension, ggf. fehlende Peristaltik
- Cholezystolithiasis, ggf. Wandverdickung der Gallenblase
- ggf. Darstellung eines verdickten Appendix
Der Goldstandard in der Bildgebung des akuten Abdomens ist die Computertomographie (CT), die in der Regel kontrastmittelverstärkt durchgeführt wird. Für spezielle Fragestellung wie Ausschluss einer Appendizitis stehen dosis-reduzierte Protokolle zur Verfügung. Die konsiliarische Absprache mit der Radiologie und die gezielte Fragestellung auf der schriftlichen Anforderung der Untersuchung erleichtern die Arbeit von Radiologen und röntgentechnischen Assistenten.
Die Röntgenübersichtsaufnahme des Abdomens (in Rückenlage und Linksseitenlage) hat ihren vormaligen Stellenwert verloren. Die Entdeckung freier Luft als Hinweis auf eine Hohlorganperforation gelingt besser mit einer CT des Abdomens ebenso wie die Darstellung eines Ileus, bei dem häufig durch die CT der Ort der Obstruktion dargestellt werden kann.
Die Magnetresonanztomographie (MRT) kann zum Einsatz kommen bei Frauen in der Schwangerschaft, bei denen eine vorherige Ultraschalluntersuchung des Abdomens keine wegweisenden Befunde ergeben hat.
Teil 2 mit den CME-Fragen folgt in der Ausgabe 05/2026.
Prof. Dr. med. Wolf Otto Bechstein, Ehem. Direktor der Klinik für Allgemein, Viszeral-, Transplantations- und Thoraxchirurgie, Universitätsklinikum Frankfurt, E-Mail: bechsteinwolf@gmail.com
PD Dr. med. Teresa Schreckenbach, Klinik für Allgemein, Viszeral-, Transplantations- und Thoraxchirurgie, Universitätsklinikum Frankfurt, E-Mail: teresa.schreckenbach@unimedizin-ffm.de
Die Literaturangaben finden Sie hier.