4. Landesqualitätskonferenz des Hessischen Krebsregisters
Dieser Artikel beleuchtet ausgewählte Aspekte des Erkrankungsgeschehens und der therapeutischen Versorgung des Mammakarzinoms. Grundlage bilden die Daten des Hessischen Krebsregisters zu den in Hessen behandelten Patientinnen und Patienten. Diese wurden im Rahmen der Landesqualitätskonferenz Mammakarzinom Mitte Dezember 2022 im interdisziplinären, sektorenübergreifenden Austausch mit den Ärztinnen und Ärzten Hessens diskutiert.
Erkrankungsgeschehen 2015–2021
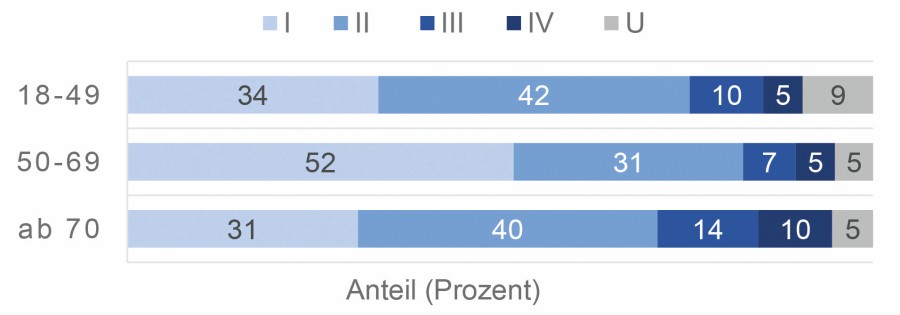
Zwischen 2015 und 2021 wurde in Hessen die Behandlung von jährlich etwa 510 in situ und 4.900 invasiven Mammakarzinomen registriert. Das mediane Erkrankungsalter bei Frauen lag bei 59 Jahren für in situ Tumoren und bei 63 Jahren für invasive Karzinome. Der Altersgipfel lag sowohl bei den in situ als auch bei den invasiven Karzinomen zwischen 50 und 69 Jahren und entsprach der Altersgruppe, die zum Mammographie-Screening eingeladen wird. In dieser Altersspanne zeigte sich ein größerer Anteil an gut differenzierten Tumoren (G1, Tab. 1) sowie an Fällen mit niedrigem UICC Stadium I (Abb. 1) im Vergleich zu den Jüngeren und Älteren.
Tab. 1: Grading der Mammakarzinome (C50) nach Altersgruppen in 2015–2021 | |||||
Alter | Grading | ||||
Jahre | Gesamt | G1 | G2 | G3 | U/n.b. |
18–49 | 5.888 (17 %) | 581 (10 %) | 2.769 (47 %) | 2.223 (38 %) | 315 (5 %) |
50–69 | 17.156 (51 %) | 2.787 (16 %) | 9.570 (56 %) | 4.055 (24 %) | 744 (4 %) |
ab 70 | 10.860 (32 %) | 1.183 (11 %) | 6.524 (60 %) | 2.666 (25 %) | 487 (4 %) |
Gesamt | 33.904 (100 %) | 4.551 (13 %) | 18.863 (56 %) | 8.944 (26 %) | 1.546 (5 %) |
Legende: U: Unbekannt, n.b.: nicht bestimmbar; Datenstand Hessisches Krebsregister: 04.11.2022 | |||||
Etwa 1 % der invasiven Neuerkrankungen betraf Männer, die im Median mit 68 Jahren später erkrankten als Frauen (63 Jahre). Geschlechtsspezifische Unterschiede zeigten sich zusätzlich bei der Lokalisation des Primärtumors. Das Mammakarzinom der Frau wurde am häufigsten im oberen äußeren Quadranten der Brust diagnostiziert (37 %), während bei Männern der zentrale Drüsenkörper mit 29 % am häufigsten betroffen war.
Morphologisch handelte es sich bei mehr als 96 % aller in situ Tumoren um Formen des duktalen Karzinoms. Bei den invasiven Neoplasien stellte das duktale Karzinom ohne nähere Angabe mit 77 % die größte Gruppe dar, gefolgt vom lobulären Karzinom mit 14 % sowie 19 weiteren morphologischen Subtypen (9 %). Für eine Einteilung in molekulare Subgruppen kann seit 2017 der Hormonrezeptor (HR)- und Her2-Status an das Register übermittelt werden. Dieser lag bei 79 % der invasiven Karzinome zwischen 2018 und 2021 vor. HR /Her2- Karzinome kamen bei den dokumentierten Fällen mit 60 % am häufigsten vor, gefolgt HR /Her2 (8 %) und triple-negativen (8 %) sowie HR-/Her2 Tumoren (3 %).
Versorgungsstrukturen in Hessen
Legt man die Krebsregisterdaten zugrunde, wurden fast drei Viertel (74 %) aller Patientinnen und Patienten in lediglich 20 medizinischen Einrichtungen versorgt. Diese machten durchschnittlich etwa 20 % aller zum Mammakarzinom meldenden Einrichtungen in Hessen aus und behandelten jährlich jeweils mehr als 100 neu diagnostizierte Tumoren. Die therapeutische Versorgung von Älteren (≥ 70 Jahre) sowie höheren T-Stadien fand tendenziell etwas seltener in den großen Einrichtungen (> 100 Fälle) statt. Ein Vergleich der Versorgungssituation in den Gebieten nach Hessischem Krankenhausplan (Kassel, Gießen/Marburg, Fulda/Bad Hersfeld, Wiesbaden/Limburg, Frankfurt/Offenbach, Darmstadt) zeigte regionale Unterschiede. Eine Behandlung in einer zertifizierten Einrichtung fand bei 56 % (Fulda) bis 76 % (Gießen/Marburg) aller Fälle statt. Patientinnen und Patienten aus der Region Fulda blieben zudem für ihre Behandlung nur zu 65 % innerhalb der Wohnortregion, während die übrigen Gebiete höhere Anteile von 82 % (Darmstadt) bis 94 % (Wiesbaden) aufwiesen. Personen, die eine Versorgung außerhalb ihrer Wohnortregion in Anspruch nahmen, waren mit 60 Jahren im Median drei Jahre jünger als die regional behandelten mit 63 Jahren.
Klinische Versorgung des Mammakarzinoms
Beim duktalen in situ Karzinom (DCIS) wurde zwischen 2015 und 2021 in 75 % der Fälle eine Exzision dokumentiert. Die operierten DCIS-Fälle wurden zu 82 % brusterhaltend (BET) therapiert, während bei 18 % eine Mastektomie (Mast) durchgeführt wurde. Der Vergleich beider Kollektive zeigte, dass Mastektomien tendenziell häufiger bei Personen jüngeren Alters (20–49 Jahre: 10 % BET gegenüber 24 % Mast), mit schlechterem Grading (G3/H: 33 % BET gegenüber 45 % Mast) sowie bei größerem Tumor (35–180 mm: 13 % BET gegenüber 36 % Mast) durchgeführt wurden. Eine adjuvante Radiotherapie wurde in 57 % der DCIS-Fälle registriert und tendenziell häufiger bei größeren Tumoren durchgeführt (>10 mm: 38 % BET gegenüber 52 % BET Radiatio).
Im Vergleich der einzelnen Leistungserbringer zeigten sich allerdings auch Unterschiede in der Versorgung. Beim invasiven Mammakarzinom wurde durchschnittlich in 62 % der Fälle nach brusterhaltender Therapie eine adjuvante Radiatio registriert, wobei die Anteile in den medizinischen Einrichtungen von etwa 5 % bis 90 % reichten. Zusätzlich zeigten sich Hinweise für eine Überversorgung beim lokoregionär begrenzten invasiven Mammakarzinom mit Mikrometastasierung (pN1mi). Allein bei den sieben größten hessischen Häusern mit jeweils jährlich über 200 Behandlungsfällen zeigten sich Raten einer gezielten Behandlung der Lymphabflussgebiete zwischen 0 % und 22 % (Ziel: weniger als 5 %).
Ausblick
Die Versorgungsqualität lässt sich anhand von Krebsregisterdaten bereits abbilden und erlaubt die Evaluation von Versorgungsstrukturen, -prozessen und -ergebnissen. Dokumentationslücken in der sektorenübergreifenden Versorgung sowie in der Erfassung molekularer Tumormerkmale zur Abbildung der stetig wachsenden Personalisierung in der Medizin werden zunehmend geschlossen. Hier kam es in den letzten Jahren zu einer verbesserten Anbindung des ambulanten Sektors, die durch die geplante Entwicklung von Schnittstellen in den Praxissystemen weiter gefördert wird. Die detailliertere Erfassung molekulargenetischer Aberrationen wurde in der Aktualisierung des bundesweiten einheitlichen onkologischen Basisdatensatzes berücksichtigt und steht ab diesem Jahr für die elektronische Datenübermittlung zur Verfügung. So werden zunehmend differenziertere Analysen von Therapieentscheidungen sektorenübergreifend möglich, um die onkologische Versorgungssituation realitätsnah darzustellen und zu evaluieren.
Dr. rer. nat. Katharina Bernhardt, Dr. med. Soo-Zin Kim-Wanner, Landesauswertungsstelle des Hessischen Krebsregisters, Lurgiallee 10, 60439 Frankfurt/Main, Fon: 0611 3259-1440, E-Mail: soo-zin.kim-wanner@hlfgp.hessen.de, www.hessisches-krebsregister.de