Coronapolitik auf dem Rücken der Kinder und Jugendlichen
Schulen als Corona-Hotspots, Kinder als Pandemietreiber, die SARS-CoV-2 aus der Schule in die Familien tragen und ältere Familienmitglieder infizieren, die daran sterben können, und jetzt die hochgefährliche Delta-Variante des SARS-CoV-2. Das sind die Narrative, die Angst schüren (sollen?). Was aber ist die Evidenz?
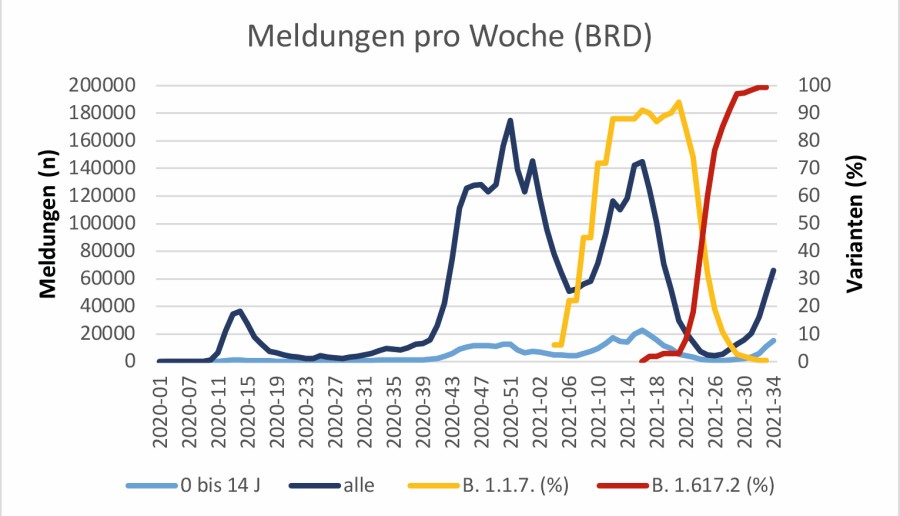
Abb. 1: SARS-CoV-2: Meldungen und Hospitalisierungen pro Woche in der Gesamtbevölkerung und bei Kindern bis 14 Jahren – im Vergleich mit dem Anteil besorgniserregender Varianten (Alpha B.1.1.7. und Delta B.1.617.2) pro Meldewoche. Daten: RKI
Narrative versus Evidenz
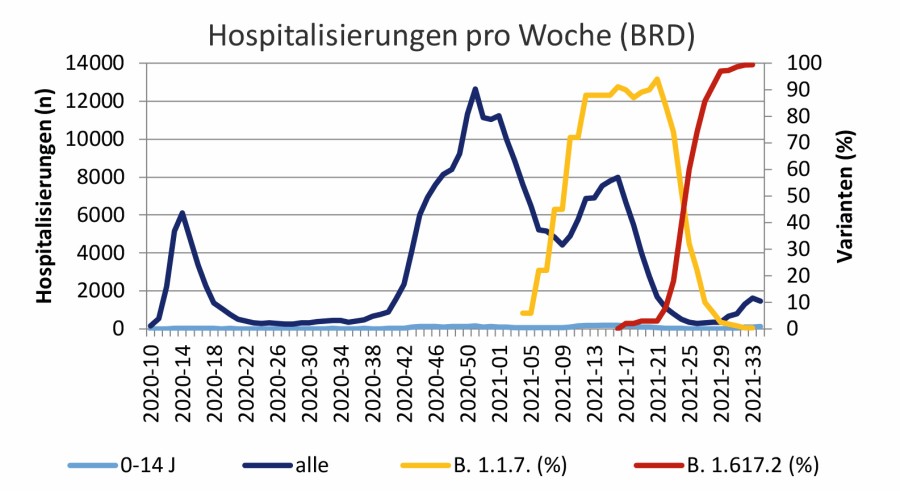
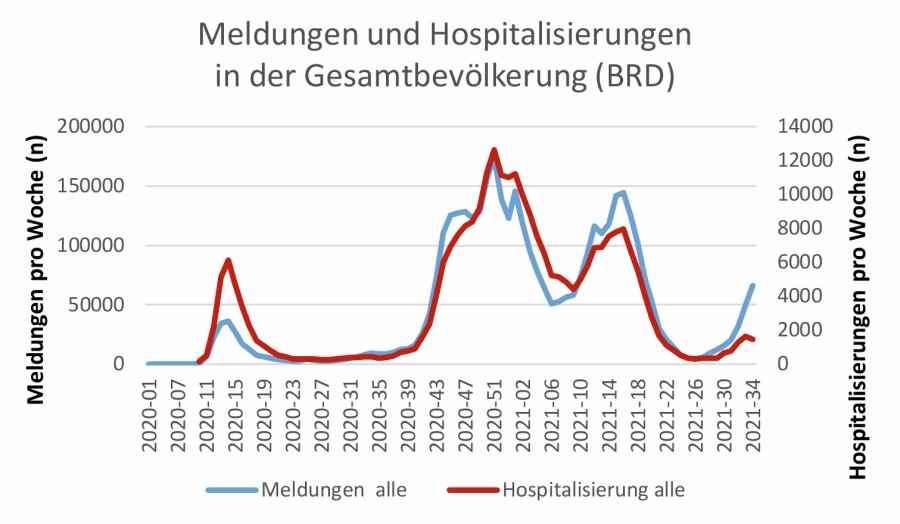
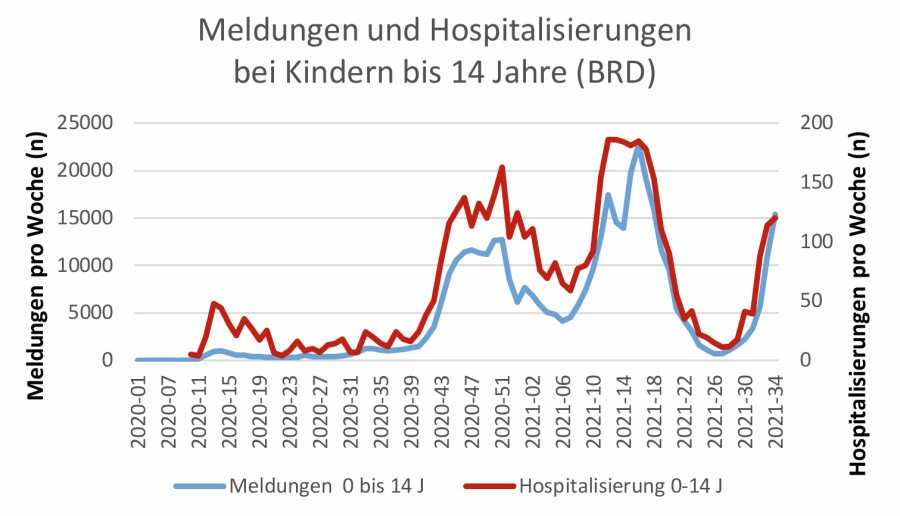
Hochgefährliche Delta-Variante? Abb. 1 zeigt, basierend auf den Daten des Robert Koch-Instituts (RKI), die Hospitalisierungen der 0–14-Jährigen und der Gesamtbevölkerung in Deutschland pro Woche – im Vergleich mit der Zu- und Abnahme der variants of concern (VOC). Eine Grafik mit den Meldungen pro Woche findet sich in der Online-Ausgabe. Die Zunahme der Delta-Variante ist bisher mit einer Steigerung der Meldungen, aber nicht der Hospitalisierungen assoziiert [1]1 – ebenso wie in England [2]. Dies ist sehr wahrscheinlich auf die zunehmende Zahl geimpfter Personen zurückzuführen. Bei den Kindern verläuft – wie bei den vorherigen Wellen auch – die Hospitalisierungsrate eng assoziiert mit der Melderate, eine höhere Pathogenität der Delta-Variante (Indikator Hospitalisierung) ist bislang nicht erkennbar (Abb. 2, nur online).
Abb. 2: Meldungen und Hospitalisierungen in der Gesamtbevölkerung und bei Kindern bis 14 Jahren in Deutschland, nach [1].
Kinder sind Treiber der Pandemie? In Deutschland, wie auch in vielen anderen Ländern, folgte der Anstieg der gemeldeten SARS-CoV-2-Infektionen bei Kindern dem der (jüngeren) Erwachsenen, er ging ihr nicht voraus [3–7]. Kinder nehmen am Infektionsgeschehen teil, treiben es aber nicht.
Kinder können Familienmitglieder mit SARS-CoV-2 leicht infizieren? Haushaltsstudien zeigen, dass in den Familien die Kinder in den meisten Fällen von Erwachsenen infiziert werden, nicht umgekehrt [8–11].
Kinder sind ein Risiko für ältere, vulnerable Familienmitglieder?
Über 70-jährige Schweden, die mit Berufstätigen (< 65 J) zusammenwohnten, hatten ein signifikant erhöhtes Mortalitätsrisiko, während das Zusammenleben mit < 16-Jährigen nicht mit einer höheren Mortalität der Älteren verbunden war – obwohl die Kinder/Jugendlichen die normal offenen Schulen besuchten [12].
Schulen sind SARS-CoV-2-Hotspots? Transmissionen in Schulen sind selten und praktisch ohne schwer Erkrankte [3, 7, 13–18]. Bei standardisierten, longitudinalen Testungen war die Prävalenz in Schulen stets geringer als in der Region [19, 20].
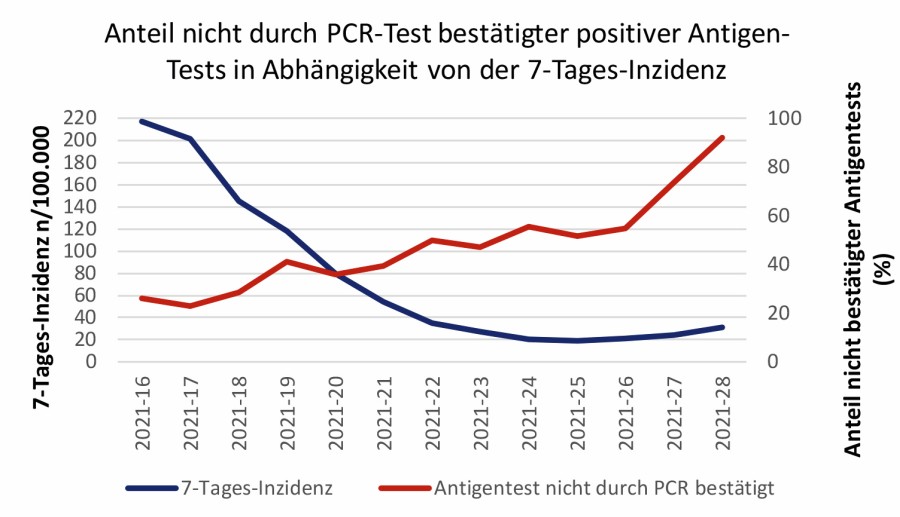
Abb. 3: Anteil nicht durch PCR-Tests bestätigter positiver Antigentests bei den Pflicht-Testungen in Schulen in Frankfurt am Main – in Abhängigkeit von der lokalen 7-Tages-„Inzidenz“.
Evidenzbasierte Forderungen
Schulen sind keine Risikobereiche. Wir erneuern unsere Forderungen für einen normalen Schulbetrieb, zur Abkehr von dem Test-, Überwachungs- und Regelungswahn, zum Verzicht auf Isolierungs- und Quarantänisierungsmaßnahmen aufgrund teilweise fragwürdiger Tests [21, 22].
Eine anlasslose Testpflicht für Schüler ist nicht sinnvoll. Im Rahmen der Antigen-Testpflicht für Schüler in Deutschland wurden bei Millionen von Tests in Hessen zwischen 0,003 und 0,06 % der Schüler und 0,04 % Lehrer und 0,00–0,06 % der Kinder respektive Erzieher in Kitas positiv auf SARS-CoV-2 getestet [23–27]. Je niedriger die 7-Tage-Inzidenz, desto höher ist der Anteil der „falsch positiven“ Antigen-Tests (Abb. 3, nur online). Bei Abschätzung der Analyse-Kosten nach Corona-Testverordnung [28] ergeben sich in den Studien bis ca. 350.000 € pro einem positiv getesteten Fall (Tab. 1, nur online) – obwohl es sich in der Regel um asymptomatisch Infizierte bzw. nur leicht Erkrankte handelt, die wiederum nur selten weitere Personen infizieren.
Tab. 1: Antigen- und PCR-Testungen in Kindergärten und Schulen in Hessen 2020–2021 | ||||||||
| Hessen, KiGa-Kinder und Betreuer [23–24] | Hessen, Lehrer [25] | Frankfurt, Schüler [26] | Hessen, Schüler [27] | Hessen, Schüler [37] | Hessen, Lehrer [37] | ||
Untersuchungszeit | KW 25–37/2020 | KW 3 –6/2021 | KW 20–23/2021 | Herbst 2020 | KW 18–28/2021 | KW 27/2021 | KW 35/2021 | KW 35/2021 |
Regionale Inzidenz zur Untersuchungszeit | 3–19/ 100.000 | 115–58/ 100.000 | 77–21/ 100.000 | 12–267/ 100.000 | 186–8/ 100.000 | 10/ 100.000 | 123/ 100.000 | 123/ 100.000 |
Testverfahren | PCR | PCR | PCR | Antigen | Antigen | Antigen | Antigen | Antigen |
Anzahl Tests (n) | 7.366 * | 5.019 | 2.964 | 11.385 | ca. 850.000 | ca. 1.100.000 | ca. 1.450.000 | ca. 64.000 |
pos. Antigen-Tests (n) | entf. | entf. | entf. | 21 | 796 | 146 | 1.300 | 53 |
pos. PCR-Tests (n) | 2 Erw. | 3 Kinder | 0 | 5 | 488 | 34 | 725 | 14 |
Positive Fälle pro Test (%) | 0,027 | 0,059 | 0,000 | 0,044 | 0,057 | 0,003 | 0,05 | 0,02 |
Analyse-Kosten pro positiv Getesten (€) | ca. 15.000 | ca. 7.000 | n. b. | ca. 25.000 | ca. 20.000 | ca. 350.000 | ca. 20.000 | ca. 50.000 |
* PCR-Pool-Testungen | ||||||||
Routine-Quarantänisierungen von Kontaktpersonen in Schulen sind zumeist überflüssig. Statt der vom RKI erneut geforderten Quarantänisierung enger Kontaktpersonen (KP) und ggf. ganzer Klassen/Gruppen [29] gibt es evidenzbasierte Möglichkeiten:
- Frankfurter Weg: keine Quarantäne, sondern Maskenpflicht für enge KP und PCR-Testung nach 5–7 Tagen; nur 2 % der KP wurden positiv getestet, es kam nicht zu Ausbrüchen [7, 26].
- Englischer Weg: keine Quarantäne, sondern Präsenzunterricht bei tägl. Antigentestung der KP über 7 Tage; Transmissionsrate 2 %; keine sign. Unterschiede zur Quarantänisierung [30].
Auch ein völliger Verzicht auf Quarantänisierungsmaßnahmen erscheint angesichts der o. g. Datenlage angemessen, auch weil die sog. vulnerablen Gruppen sowie alle Schul- und Kita-Mitarbeiter die Möglichkeit zur Impfung haben und dadurch weniger SARS-CoV-2-Einträge und -Transmissionen in Schulen zu erwarten sind. Angesichts der o. g. Evidenz und der negativen Auswirkungen auf die Entwicklungsmöglichkeit, Gesundheit und Lebensqualität der Kinder [31–36] darf es trotz sich anbahnender vierter Welle keinesfalls weiter zu Einschränkungen des Schul- und Kita-Betriebs kommen.
Prof. Dr. med. Ursel Heudorf, ehem. Stellv. Leiterin des Gesundheitsamtes Frankfurt am Main
Prof. Dr. Dr. med. René Gottschalk, ehem. Leiter des Gesundheitsamtes Frankfurt am Main
1 Limitationen: Daten sind beeinflusst durch das Testregime (z. B. Pflichttestungen bei Schülern, Testungen von Reiserückkehrern, Urlaubszeit etc.) und die Impfquote. Hospitalisierungen auf Basis der Meldedaten sind möglicherweise untererfasst. Die Literatur findet sich in der Online-Ausgabe.
Die Beiträge in der Rubrik „Ansichten & Einsichten“ geben nicht unbedingt die Meinung der Redaktion wieder.