VNR: 2760602021234430002
Dr. med. Katharina Böttger, Miriam Oster, Prof. Dr. med. Dr. oec.troph. Jürgen Stein
Abstrakt
Aktuelle Zahlen des Robert Koch-Instituts (RKI) demonstrieren, dass in Deutschland zwei Drittel der Männer (67 %) und die Hälfte der Frauen (53 %) übergewichtig (BMI > 25 kg/m2) sind. Die Entwicklung der Epidemie Adipositas mit zahlreichen wichtigen Folgeerkrankungen in den vergangenen wenigen Jahrzehnten ist multifaktoriell. Sie umfasst genetische, epigenetische und mikrobielle Ursachen, aber auch Umweltfaktoren wie Überernährung, mangelnde Bewegung und psychosozialer Stress spielen eine zentrale Rolle. Adipositas ist in Deutschland formal nicht als Krankheit anerkannt. Daraus ergeben sich erhebliche Konsequenzen für das Therapieangebot und dessen Finanzierung durch die Kostenträger.
Während die Adipositas Grad I mittels verschiedener Ernährungs-, Bewegungs- und Verhaltensstrategien recht erfolgreich behandelt werden kann, gibt es für die Adipositas Grad II und III nur zwei wissenschaftlich belegte Therapieoptionen: validierte multimodale Gewichtsreduktionsprogramme über sechs bis zwölf Monate oder – im Fall unzureichenden Erfolgs – die Adipositaschirurgie. Mit bariatrischer Chirurgie kann ein effektiver, nachhaltiger und vor allem andauernder Gewichtsverlust erzielt werden. Alle erfolgreichen Adipositastherapien benötigen eine in der Regel lebenslange Anschlussbehandlung, die die Gewichtserhaltung zum Ziel hat.
Einleitung
Der griechische Philosoph Sokrates (Athen, 470 v. Chr.–399 v. Chr) stellte vor fast 2500 Jahren fest: „Wir müssen essen, um zu leben, aber wir leben nicht, um zu essen.“ Während der fünf Millionen Jahre der menschlichen Entwicklungsgeschichte war dieses Prinzip für den allergrößten Teil der Menschheit gültig. Während der vergangenen 60 Jahre hat sich in den meisten Ländern der Erde die Situation jedoch drastisch geändert und Adipositas betrifft große Anteile aller entwickelten Gesellschaften. Heutzutage ist der Nahrungsaufnahme ein zentraler Bestandteil des täglichen Lebens zugeordnet („wir leben, um zu essen“), und durch mangelnde Bewegung im Alltag entsteht somit eine eklatante Schieflage zwischen Nahrungs-(Energie)-Aufnahme und körperlicher Aktivität.
Der genetische Background mag bei der Entstehung dieser Schieflage als Suszeptibilität dienen, jedoch spielen die heutigen Gesellschaftsnormen der Essgewohnheiten die entscheidende Rolle bei der Entstehung von Übergewicht/Adipositas [1].
„the genetic background loads the gun, but the environment pulls the trigger“ [2]
Genetische Faktoren (Erbanlage) prägen den Grundumsatz, die Nahrungsverwertung und das Fettverteilungsmuster. Die Nahrungsverwertung war zu Zeiten der „Jäger und Sammler“ ein wichtiges Überlebensmerkmal: Wer den Überschuss in Fettzellen abspeichern konnte, konnte in Zeiten des Mangels davon zehren. Da sich die genetische Ausstattung des Menschen in den vergangenen Jahrzehnten praktisch nicht verändert hat, ist die starke Zunahme von Adipositas in erster Linie das Ergebnis veränderter Lebensumstände.
Aufgrund der hohen Verbreitung der Adipositas und der vielfältigen organmedizinischen und psychosozialen Komplikationen entstehen erhebliche Kosten für das deutsche Gesundheitssystem. Verschiedene Schätzungen gehen von direkten und indirekten Kosten in der Größenordnung zwischen 20 und 63 Milliarden Euro pro Jahr aus [3]. Der nachfolgende Beitrag orientiert sich im Wesentlichen an den zentralen Inhalten der S3-Leitlinie zur Prävention und Behandlung der Adipositas in Deutschland (www.adipositas-gesellschaft.de) [4, 5].
Klassifikation
Zur Klassifikation der Adipositas hat sich inzwischen der Body-Mass-Index (BMI) weltweit durchgesetzt. Dringlichkeit und Intensität einer Intervention hängen vom Schweregrad des Übergewichts und insbesondere von den assoziierten Risiken ab. Ab einem BMI von 30 kg/m2 wird von Adipositas gesprochen (Tabelle 1) [6].
Tab. 1: Klassifikation des Übergewichts | ||
Kategorie | BMI [kg/m²] Body-Mass-Index | Risiko für Folgeerkrankungen |
Untergewicht | < 18,5 | niedrig |
Normalgewicht | 18,5 – 24,9 | niedrig |
Übergewicht | 25 – 29,9 | gering erhöht |
Adipositas Grad I Adipositas Grad II Adipositas Grad III | 30 – 34,9 35 – 39,9 ≥ 40 | erhöht hoch sehr hoch |
Eine weitere Unterscheidung erfolgt anhand der Waist-to-Hip-Ratio (WHR, Verhältnis von Taillenumfang zu Hüftumfang). Ein erhöhtes Risiko wird bei Frauen ab einem Bauchumfang von 88 cm, und ein deutlich erhöhtes Risiko ab 98 cm festgestellt; die entsprechenden Grenzwerte bei Männern sind 94 cm und 102 cm.
Die Entwicklung von Folgekrankheiten der Adipositas hängt vor allem vom Ausmaß der Adipositas, dem Fettverteilungsmuster und der Dauer ab. Besonders häufig finden sich Stoffwechsel- und Herz-Kreislauf-Krankheiten, aber auch orthopädische, gastroenterologische und onkologische Erkrankungen (Tabelle 2). Adipositas geht darüber hinaus mit einem erhöhten Risiko für eine Alzheimer-Demenz sowie weiteren neuro-psychiatrischen Komplikationen einher [7–9]. Der abdominalen Adipositas kommt bei der Entstehung von Komorbiditäten eine besondere Bedeutung zu [10]. Die Kombination von abdominaler Adipositas mit reduzierter Muskelmasse bzw. Muskelkraft (sarkopenische Adipositas) wirkt synergistisch und führt insbesondere bei älteren Menschen zu einem gesteigerten Morbiditäts- und Mortalitätsrisiko [11, 12].
Epidemiologie
Sowohl in den Schwellen- und Industrieländern als auch in Deutschland hat die Prävalenz von Adipositas in den vergangenen 40 Jahren kontinuierlich zugenommen. Derzeit sind zwei Drittel der Männer (67 %) und die Hälfte der Frauen (53 %) in Deutschland übergewichtig (BMI > 25); ein Viertel der Erwachsenen (23 % der Männer, 24 % der Frauen) ist adipös (BMI > 30). Mit zunehmendem Alter steigt sowohl bei Männern als auch bei Frauen die Prävalenz von Übergewicht und/oder Adipositas an.
Auffällig war dabei, dass die Prävalenz von Personen mit einem BMI ≥ 35 bzw. ≥ 40 kg/m2 besonders deutlich angestiegen ist [13]: 1998 lag der Anteil bei Männern noch bei rund 19 % und bei Frauen bei 22,5 %. Den größten Adipositas-Anstieg verzeichnet bei Männern wie Frauen die Altersgruppe der 25- bis 34-Jährigen – also die jungen Leute, die mit Computer und vielen Unterhaltungsmedien aufgewachsen sind. Es ließ sich weiterhin zeigen, dass sich die Adipositasprävalenz im Alter (bis zur 7. Lebensdekade) verdoppelt; beträgt sie bei unter 25-Jährigen noch 10–15 %, liegt sie bei 50–69-Jährigen bereits bei 25–30 %. Drüber hinaus spielen sozioökonomische und Lebensstilvariablen eine entscheidende Rolle. Menschen mit Migrationshintergrund (Männer > Frauen) in Wohlstandsländern sind häufiger von Adipositas betroffen als die einheimische Bevölkerung. Insbesondere Frauen zeigen eine inverse Korrelation zwischen Bildungsstatus und Adipositasprävalenz [14].
Therapie
Grundsätzlich ist ab einem BMI über 30 kg/m2 die Indikation zur Behandlung gegeben. Wenn übergewichtsbedingte Gesundheitsstörungen und/oder ein abdominelles Fettverteilungsmuster und/oder Erkrankungen, die durch Übergewicht verschlimmert werden, und/oder ein erheblicher psychosozialer Leidensdruck vorliegen, ist eine Therapieindikation nach Empfehlungen der Deutschen Adipositasgesellschaft bereits bei einem BMI zwischen 25–30 kg/m2 vorhanden [15].
Wichtigstes Ziel der Adipositasbehandlung muss die Senkung von Inzidenz und Prävalenz der adipositasbedingten Folgeerkrankungen sein; wobei die Behandlung zwischen Prävention und Therapie unterscheiden muss und sich die Therapie in initiale Gewichtsreduktion und anschließende Gewichtsstabilisierung aufgliedert [15].
Abb. 1.: Management einer interdisziplinären Adipositastherapie (mod. nach [45]); Abkürzungen: BMI: Body-Mass-Index; BT: Bewegungstherapie; ET: Ernährungstherapie; rel. GA: relative Gewichtsabnahme; VT: Verhaltenstherapie.
Grundsätzlich stehen drei Interventionsebenen zur Verfügung, um eine negative Energiebilanz zu erzielen:
- Die Erhöhung des Energieverbrauches durch Steigerung der körperlichen Aktivität mittels Sports oder Steigerung der Alltagsbewegung.
- Die Reduktion der Energieaufnahme über die Nahrung.
- Die Lebensstil- und Verhaltensmodifikation, die vor allem in der Gewichtsstabilisierungsphase von essenzieller Bedeutung sind.
Randomisierte kontrollierte Studien konnten aufzeigen, dass eine Kombination dieser drei Maßnahmen eine Gewichtsreduktion von etwa 4–5 kg erreicht. Einzelmaßnahmen wie alleinige haben sich als weniger effektiv erwiesen und ihren Stellenwert vor allem in der Prävention oder bei Übergewicht (BMI 25–29,9 kg/m2) [45].
Tab. 2: Risiko für Ko-Morbiditäten bei Adipositas [mod. nach 6] | ||
Risiko > 3-fach erhöht | Risiko 2- bis 3-fach erhöht | Risiko 1- bis 2-fach erhöht |
Diabetes mellitus | Koronare Herzkrankheit | Karzinome |
Cholezystolithiasis | Hypertonie | Polyzystisches Ovar-Syndrom |
Dyslipidämie | Dyslipidämien | Koxarthrose |
Insulinresistenz | Gonarthrose | Rückenschmerzen |
Fettleber/Fettleberhepatitis | Gicht | Infertilität |
Schlaf-Apnoe-Syndrom | Refluxösophagitis | Fetopathie |
Körperliche Aktivität
Eine Steigerung der körperlichen Aktivität führt zu einem erhöhten Energieverbrauch. Damit ist die für eine Gewichtsreduktion erforderliche Negativierung der Energiebilanz leichter zu erreichen. Besondere Bedeutung hat die körperliche Aktivität für die Stabilisierung nach Gewichtsreduktion. Unterstützend zur Gewichtsreduktion können Ausdauersportarten wie Schwimmen, Radfahren und zügiges Gehen („Walking“) mit einer Geschwindigkeit von 5–7 km/h wirken.
Körperliche Aktivität führt nicht nur zu einer höheren Gewichtsabnahme, sondern steigert auch das Selbstvertrauen Adipöser und vermindert Depression und Angst. Bewegungstherapie in Gruppen wirkt der sozialen Isolation entgegen. Sofern keine Kontraindikationen bestehen, kann unter qualifizierter Anleitung grundsätzlich ein Ausdauertraining oder auch ein Krafttraining oder eine Kombination aus beiden durchgeführt werden. Mit beiden Trainingsmethoden lässt sich eine Abnahme des Körperfettes und ein Erhalt des Körpereiweißes sowie der Knochendichte bewerkstelligen [16, 17], vgl. Tab. 3.
Tab. 3: Auswirkungen von Reduktionskost, Ausdauer- und Krafttraining oder in Kombination [16] | ||||
| Gewicht [kg] | Fettmasse [kg] | fettfreie Masse [kg] | Knochendichte [g/cm3] |
Kontrollen | -0,1 | 1,2 | -0,8 | -0,007 |
Reduktionskost | -9,7 | -7,1 | -3,2 | -0,027 |
Training | -05 | -1,8 | 1,3 | 0,013 |
Reduktionskost & Training | -8,6 | -6,3 | -1,8 | - 0,011 |
Risikofaktoren der Arteriosklerose werden allerdings durch ein Ausdauertraining besser beeinflusst als durch Krafttraining.
Unter einer Steigerung der körperlichen Aktivität werden fälschlicherweise meist sportliche Aktivitäten verstanden, zu denen stark adipöse Personen vor allem bei BMI > 35 kg/m2) aufgrund eingeschränkter Beweglichkeit, geringer Fitness und häufig bereits vorliegenden Gelenkbeschwerden initial begrenzt oder gar nicht in der Lage sind bzw. die Ausübung solcher Aktivitäten für sie mit Verletzungsrisiken verbunden ist. Deshalb zielen die Empfehlungen sehr stark auf die Steigerung der Alltagsbewegung ab. Für eine effektive Gewichtsabnahme sollte man sich > 150 Min./Woche mit einem Energieverbrauch von 1.200 bis 1.800 kcal/Woche bewegen. Krafttraining allein ist für die Gewichtsreduktion wenig effektiv [15].
Eine geringe Intensität der körperlichen Aktivität von ca. 30 % der maximalen O2-Aufnahme genügt, um die Fettoxidation optimal zu gestalten. Regelmäßige körperliche Aktivität mit etwa 1/3 der körperlichen Leistungsfähigkeit ist demnach am besten geeignet, Fette zu verbrennen und Kohlenhydrate zu erhalten.
Ernährungstherapie
Zur Gewichtsreduktion sollen Ernährungsformen empfohlen werden, die durch eine Reduktionskost ein tägliches Energiedefizit von etwa 500 kcal/Tag, in Einzelfällen auch höher, anstreben. Mehrere große Studien haben in den vergangenen Jahren überzeugend gezeigt, dass dabei die Makronährstoffzusammensetzung (Verhältnis Fett/Kohlenhydrate/Eiweiß) für die Gewichtsabnahme unwesentlich ist [18, 19]. So zeigen neuere Metaanalysen, dass der Gewichtsverlust bei fettreduzierten im Vergleich zu kohlenhydratreduzierten Diäten weitgehend vergleichbar ist [20]. Wichtig für die Wahl der Kostform sind individuelle Vorlieben und die Praktikabilität.
Um das Therapieziel zu erreichen, kann der zeitlich begrenzte Einsatz von Formuladiäten mit einer Energiezufuhr von 800 bis 1.200 kcal/Tag erwogen werden. Wegen des erhöhten Nebenwirkungsrisikos sollte hierbei eine ärztliche Mitbehandlung eingebunden sein [15].
Verhaltensmodifikation
Eine nachhaltige Verhaltensmodifikation ist von zentraler Bedeutung, um die gewünschte Lebensstiländerung zu unterstützen. Es handelt sich dabei weitgehend um verhaltenstherapeutische Behandlungsansätze. Dafür steht eine Vielzahl von Methoden und Konzepten zur Verfügung. Folgende Komponenten sind dabei zu beachten: verstärkte Selbstkontrolle durch Selbstbeobachtung und Selbstbewertung, Verhaltenstraining, gesteigerte flexible Kontrolle, Abbau rigider Kontrollen, kognitive Therapie, Stimuluskontrollstrategien, soziale Unterstützung, Stressmanagement, Selbstsicherheitstraining, Misserfolgsprophylaxe und Misserfolgsbewältigung [5].
Medikamentöse Therapie
Eine medikamentöse Behandlung der Adipositas dient der Begünstigung der langfristigen Gewichtsstabilisierung. Eine medikamentöse Therapie darf nur als zusätzliche Maßnahme zu diätetischen und verhaltenstherapeutischen Therapieansätzen eingesetzt werden. Medikamente allein bewirken nahezu keinen Gewichtsverlust. Grundsätzlich sollten Medikamente nur mit strenger Indikationsstellung nur bei einem BMI > 30 kg/m2 eingesetzt werden. Risiken und potenzieller Nutzen müssen kritisch gegeneinander abgewogen werden. Die Zeitdauer der Anwendung sollte, da derzeit keine definierten Empfehlungen existieren, im Einzelfall vom behandelnden Arzt festgelegt werden. Aktuell sind in Deutschland drei Arzneistoffe und Kombinationen zur medikamentösen Adipositastherapie zugelassen (Tab. 4). Aufgrund des ungünstigen Nutzen-Risiko-Verhältnisses sollten Amphetamin-Derivate nicht zur Therapie von Übergewicht und Adipositas eingesetzt werden. Das gilt insbesondere für Patienten mit kardiovaskulären Risikofaktoren [21].
Tab. 4: In Deutschland zugelassene Arzneimittel zur Therapie von Übergewicht und Adipositas [21] | |||
Wirkstoff | Wirkmechanismus | Gewichtsabnahme* | |
Kg* | %** | ||
Orlistat | Hemmung pankreatischer Lipasen → reduzierte Hydrolyse der Nahrungsfette in resorbierbare freie Fettsäuren und Monoglyzeride | 5–6 kg | ca. 3 % |
Naltrexon/ Bupropion | Naltrexon: µ-Opioidrezeptor-Antagonismus/Bupropion: Dopamin-Noradrenalin-Reuptake-Inhibitor | 3–5 kg | ca. 4 % |
Liraglutid | Aktivierung des GLP-1-Rezeptors | 8–9 kg | ca. 5 % |
* mindestens 12-monatiger Anwendung; ** placebobereinigt | |||
New kids on the block
Semaglutid, ein GLP-1-Analogon, ist ein wichtiger weiterer Schritt in der Weiterentwicklung effektiver und sicherer Medikamente für die Adipositastherapie. Die Daten der STEP-1 und STEP-2-Studien [22, 23]zeigten nach 68 Wochen eine mittlere Gewichtsreduktion von minus 14,85 % bzw. 9,64 %, die damit doppelt so hoch ist wie mit bisherigen Pharmakotherapien zur Gewichtsreduktion [24].
Die FDA hat im Juni 2021 die einmal wöchentliche Gabe von 2,4 mg Semaglutid zur Adipositastherapie zugelassen, der European Medicines Agency (EMA) liegt ein entsprechender Antrag auf Zulassung seit Januar 2021 vor.
Der beeindruckenden Gewichtsreduktionseffekten von Semaglutid bei Gabe von 2,4 mg stehen vor allem die gastrointestinalen Nebenwirkungen wie Übelkeit, Appetitlosigkeit, Völlegefühl, Erbrechen gegenüber. Hier könnte eine niedrigere als die maximale Semaglutiddosis einen Kompromiss darstellen.
Die Entwicklung neuer inkretinbasierter Adipositasmedikamente geht weiter und könnte mit dualen Ko- und Triple-Agonisten für GLP-1-, Glukagon- sowie GIP-Rezeptoren zu noch stärkeren Gewichtsreduktionen als Semaglutid führen [25]. So fanden sich in der in der SURPASS-2-Studie für Tirzepatid, einen dualen GLP-1– und GIP-Rezeptor-Agonisten, bemerkenswerte Gewichtsreduktionseffekte bei Patienten mit Typ-2-Diabetes [26].
Cave: „Rein pflanzliche Schlankheitskapseln“
Neben den zur Gewichtsreduktion bzw. -kontrolle zugelassenen Arzneimitteln gibt es ein kaum mehr überschaubares Angebot von Nahrungsergänzungsmitteln (NEM), die ohne jeglichen Wirksamkeitsnachweis mit unseriösen „Gewichtsversprechen“ beworben werden [35]. Sie gehören in der Regel als rein pflanzliche zur Gewichtsreduktion angebotene NEM zu den am häufigsten mit illegalen Substanzen – meist nicht deklarierten Amphetaminen (v. a. Sibutramin) – versetzten Präparaten [36]. Dies erklärt einerseits Erfolgsberichte über Wunderwirkungen ausschließlich „pflanzlicher“ NEM, birgt aus medizinischer Sicht jedoch erhebliche Gefahren (Sibutramin wurde u. a. wegen schwerer kardiologischer Nebenwirkungen vom Markt genommen).
Interdisziplinäre Adipositastherapie
Während es für die Behandlung der Adipositas Grad I (BMI 30–34,9) verschiedene erfolgreiche Verhaltens-, Bewegungs- und Ernährungstherapien gibt, existieren für die Adipositas Grad II (BMI 35–40) und die Adipositas permagna (BMI > 40) nur zwei wissenschaftlich belegte Therapieoptionen: multimodale Gewichtsreduktionsprogramme oder bei Misserfolg die Adipositaschirurgie.
Falls eine Gewichtsreduktion von mehr als 10 kg bzw. mehr als 10 % des Körpergewichtes angestrebt wird, sind entweder multimodale konservative Therapieprogramme über mindestens sechs Monate oder bariatrische Chirurgie, wenn die multimodalen konservativen Therapieprogramme nicht zielführend waren, empfehlenswert. Nur diese beiden Maßnahmen können nachweislich eine Gewichtsreduktion von 10 kg bzw. eine relative Gewichtsreduktion von 10 % bewirken und sollten deshalb bei ausgeprägter Adipositas (BMI > 35) empfohlen werden (Tab. 5).
Tab. 5: Wirksamkeit unterschiedlicher Gewichtsreduktionsmaßnahmen [5, 45] | |
Intervention | Effektivität1 |
Ernährungs-, Bewegungs- und Verhaltenstherapie als Einzelmaßnahmen | 1–2 kg bzw. RWL2 < 5 % |
Ernährungs-, Bewegungs- und Verhaltenstherapie in Kombination über mindestens sechs Monate („Basistherapie“) | 4–5kg bzw. RWL 5–10 % |
Basistherapie über mindestens sechs Monate kombiniert mit initialer Formuladiät über max. zwölf Wochen | 10–30 kg bzw. RWL 15–26 % |
bariatrische Chirurgie | 20–50 kg bzw. RWL 20–40 % |
1 Intention-to-treat-Basis; 2 RWL: prozentualer Gewichtsverlust zum Ausgangsgangwicht | |
Interdisziplinäre Therapieprogramme in Gruppen sind wesentlich erfolgreicher als eine Individualtherapie. Gruppendynamische Prozesse sind nicht nur für die Compliance, sondern auch für das Therapieergebnis erforderlich. Multimodale Gruppenreduktionsprogramme über sechs bis zwölf Monate, bei denen initial acht bis zwölf Wochen ausschließlich very-low- calorie-diet (VLCD) als Formuladiät eingesetzt wird, die ärztlich überwacht sind und Ernährungs-, Bewegungs-, und Verhaltenstherapie einschließen, sind derzeit die effektivste nicht chirurgische Gewichtsreduktionsmaßnahme, mit der eine mittlere Gewichtsreduktion von mehr als 20 % erzielt wird. Ihre Wirksamkeit wurde in zahlreichen Studien belegt und beträgt je nach Art der Durchführung im Mittel etwa 10–30 kg entsprechend einem relativen Gewichtsverlust von 15–26 % [27–33].
Die Fachgesellschaften Deutsche Adipositasgesellschaft, Deutsche Akademie für Ernährungsmedizin, Deutsche Gesellschaft für Ernährung und Deutsche Gesellschaft für Ernährungsmedizin haben Qualitätskriterien für ambulante Adipositasprogramme definiert [5]. Demnach sind an personellen Voraussetzungen Arzt und Ernährungsfachkraft obligatorisch. Fakultativ sollten Psychologen und Physiotherapeuten beteiligt sein. Die räumlichen Voraussetzungen für eine Gruppentherapie müssen gegeben sein.
Das Therapieprogramm sollte folgende Punkte beinhalten:
- medizinische Eingangsuntersuchung und Indikationsstellung,
- interdisziplinäres Therapiekonzept (Ernährungs-, Verhaltens- und Bewegungstherapie, ggf. auch Medikamente),
- strukturierte Schulung in Gruppen,
- Verlaufskontrollen und Dokumentation,
- Therapiedauer von wenigstens sechs bis zwölf Monaten.
Diese Empfehlungen werden nur von den wenigsten der derzeit angebotenen Programmen erfüllt (Tab. 7, nur online).
Langfristige Gewichtsstabilisierung
Ein wesentliches Problem in der Beurteilung des Langzeiterfolges von gewichtsreduzierenden Maßnahmen ist die schlechte Follow-up-Rate. In der Meta-analyse von Anderson lag diese nach zwei Jahren bei 34–55 %. Am Ende von fünf Jahren waren es nur noch 2 % in der Mischkostgruppe und 14 % bei VLCD. Das bedeutet, dass fast nichts über Langzeitergebnisse von interdisziplinären Adipositas-Therapieprogrammen bekannt ist. Viele Patienten verweigern das Nachwiegen, was man auch als Hinweis auf das Wiedererreichen des Ausgangsgewichts interpretieren kann. Eine der wenigen Studien betreffend Langzeitergebnissen von interdisziplinären Adipositas-Therapieprogrammen von Becker et al. konnte jedoch anhand von fünf-Jahresergebnissen eines multimodalen Adipositas-Therapieprogrammes aufzeigen, dass auch über den regulären Kurszeitraum von sechs bis zwölf Monaten hinaus eine deutliche lang anhaltende Gewichtsreduktion erfolgt. Holtz et al. konnten 2014 aufzeigen, dass fünf Jahre nach der Durchführung eines multimodalen Adipositasprogrammes, mehr als die Hälfte der Teilnehmerinnen und Teilnehmer ihr Gewicht > 10% unter dem Startgewicht halten konnten; mehr als 80 % der Patienten wogen fünf Jahre nach Beendigung des Programmes weniger als zu Beginn des Programmes. Ebenso zeigt die grundlegende Lebensstiländerung einen lang anhaltenden Erfolg: Mehr als 50 % der Absolventen des multimodalen Adipositasprogrammes berichten auch fünf Jahre nach dessen Beendigung davon, eine regelmäßige körperliche Aktivität fest in den Alltag zu integrieren [21, 34, 35].
Tab. 6: Kommerziell angebotene wissenschaftlich evaluierte Gewichtsreduktionsprogramme in Deutschland | |||
Programm | Prinzip | Setting | Effekt1 |
Doc Weight | Ausgewogene, fettarme hypo-kalorische Kost | facharztbasiert | ∆ 4–5kg (LOCF)2 |
Weight Watchers | Ausgewogene, flexible hypo-kalorische Kost in Gruppen | zentrumsbasiert | ∆ 5,1 kg (LOCF) |
M.O.B.I.L.I.S. 3 | Multimodale, Ernährungs-, Bewegungs- und Verhaltenstherapie über max. 12 Wochen | zentrumsbasiert | ∆ 5,1 kg (BOCF) |
Bodymed | Multimodale, Ernährungs-, Bewegungs- und Verhaltenstherapie über max. zwölf Monate. Basistherapie über mindestens sechs Monate kombiniert mit initialer Formuladiät | hausarztbasiert | ∆ 9,8 kg (LOCF) |
Optifast52/ ZEPmax | Multimodale, Ernährungs-, Bewegungs- und Verhaltenstherapie über max. zwölf Monate. Basistherapie über mindestens sechs Monate kombiniert mit initialer Formuladiät | zentrumsbasiert | ∆ 16,4 kg (LOCF) |
1 nach „Last Observation Carried Forward“ (LOCF) bzw. „Baseline Observation Carried Forward“ (BOCF) Methode nach [5]. 2 ∆=delta=Gewichtsdifferenz im Vergleich zur Kontrolle │3 In der ursprünglichen Form nicht mehr verfügbar | |||
Endoskopisch-metabolische Verfahren
Intragastrische Magenballons (IGB) stellen eine seit Jahren angebotene, etablierte endoskopische Alternative zur Adipositasbehandlung dar. Daneben sind zahlreiche endoskopische Verfahren in Entwicklung, die künftig als Ergänzung („bridging“) oder bei milden Fällen als Alternative zur Chirurgie in Frage kommen (Übersicht bei [36]).
Durch die intragastrale Platzierung eines weichen, mit 450–750 ml Flüssigkeit gefüllten Magenballons wird durch die Magendehnung das Gefühl der Sättigung und Restriktion herbeigeführt. Das Verfahren wurde erstmals 1979 in Deutschland von Arnulf Hennig beschrieben [37]. Seither wurden weltweit solche Ballons mehr als 300.000 Patienten implantiert. Derzeit sind drei verschiedene Ballonsysteme verfügbar, die sich in ihrer Füllung (Gas versus Wasser) bzw. ihrer maximalen Liegedauer (sechs bis zwölf Monate) unterscheiden. Häufige Nebenwirkungen der Ballonsysteme sind Übelkeit und Erbrechen in den ersten zwei bis drei Tagen nach Ballon-Implantation. In einer Metaanalyse von neun Studien mit insgesamt 267 Patienten betrug die mittlere Differenz des BMI -3,4 (95 %-KI: -3,5 bis -3,24; p < 0,05) und der mittlere Übergewichtsverlust („excessweight loss“, EWL) 11,25 % (95 %-KI: 10,61–11,89; p < 0,05). Eine weitere Metaanalyse von 42 Studien mit 6.406 Patienten beschrieb einen EWL von 7,6–62,3 % mit Gewichtsreduktion von 5,4–28,5 kg. Der Einsatz von wassergefüllten Ballonsystemen zeigte dabei bzgl. der Gewichtsreduktion deutlich bessere Ergebnisse. Zwar ist die Effektivität der Ballonsysteme in der Regel höher als die von konservativen Maßnahmen, nicht aber signifikant besser im Vergleich zu einem multimodalen Gewichtsreduktionsprogramm [38].
Chirurgische Intervention bei extremer Adipositas
Die bariatrische Chirurgie ist derzeit die effektivste Maßnahme, um Gewicht und Komorbiditäten von Adipösen zu reduzieren. Ihr Nutzen ist vor allem durch die schwedische „SOS“-Studie über einen mehr als 20-jährigen Zeitraum sehr gut belegt [39–41]. Heute werden in Deutschland überwiegend die sogenannte „Sleeve Gastrectomy“ (Schlauchmagen) und der „Gastric Bypass“ eingesetzt (Abb. 3). Bei Patienten mit extremer Adipositas soll ein chirurgischer Eingriff erwogen werden, wenn die konservativen Behandlungsmöglichkeiten erschöpft sind [5]:
- Adipositas Grad III (BMI ≥ 40 kg/m2) oder
- Adipositas Grad II (BMI ≥ 35 und < 40 kg/m2) mit erheblichen Komorbiditäten (zum Beispiel Diabetes mellitus Typ 2) oder
- Adipositas Grad I (BMI > 30 und < 35 kg/m2) bei Patienten mit Diabetes mellitus Typ 2 (Sonderfälle).
Eine chirurgische Therapie kann auch primär ohne eine präoperative konservative Therapie durchgeführt werden, wenn die konservative Therapie ohne Aussicht auf Erfolg ist oder der Gesundheitszustand des Patienten keinen Aufschub eines operativen Eingriffs zur Besserung durch Gewichtsreduktion erlaubt [5].
Im Vergleich zu konservativen Maßnahmen ist die chirurgische Therapie hinsichtlich Reduktion des Körperfetts, Besserung von Adipositas-assoziierten Krankheiten und Senkung des Sterblichkeitsrisikos deutlich effektiver [39, 42, 43].
Adipositas ist eine chronische Erkrankung und bedarf folglich auch nach einer Adipositas-chirurgischen/metabolischen Operation einer strukturierten lebenslangen Nachsorge durch eine/-n in der Adipositas-Therapie und in Adipositas-chirurgischen bzw. metabolischen Eingriffen erfahrenen Arzt und Ernährungsfachkraft. Auch muss der Zugang zu dem operierenden Zentrum und zu einem MHP gewährleistet sein [44], siehe Beitrag Runkel, Horbach im HÄBL 06/2021, S. 363ff.
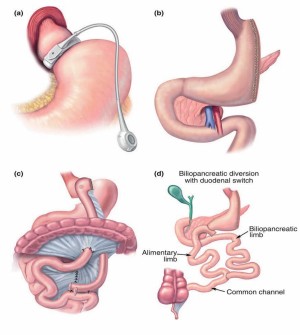
Abb. 2.: Schematische Darstellung der gängigen Verfahren der Adipositaschirurgie: (a) Magenband; (b) Sleeve-Gastrektomie; (c) Roux-en-Y-Bypass (RYGB); (d) biliopankreatische Diversion mit duodenalem Switch (BPD-DS).
Fazit
Für eine erfolgreiche Adipositas-Therapie sind konsequente Diagnostik, Beachtung der Indikationen und Kontraindikationen sowie Einsatz eines Stufenschemas wesentliche Voraussetzungen. Adipositas-Therapie erfordert eine drastische Verhaltensänderung und Lifestyle-Modifikation des Patienten. Die Einzeltherapie adipöser Patienten durch Hausarzt, Facharzt oder Psychologen ist sehr zeitaufwendig. Ärzte sind in der Regel nicht ausgebildet, um Verhaltensänderungen bei Patienten zu erreichen. Neue Konzepte mit interdisziplinärem Therapieansatz haben sich als erfolgreich erwiesen. Aus Kostengründen werden in Zukunft nur gruppentherapeutische Modelle durchführbar sein. Die Therapie wird in erster Linie in Schwerpunktpraxen Adipositas/Ernährungsmedizin erfolgen. Übergeordnet werden AdipositasSpezialkliniken mit chirurgischen Abteilungen und Adipositas-Therapiezentren existieren müssen, die den Problemfällen vorbehalten sind. Diese neue Strategie der Adipositas-Therapie muss durch Populationsstrategien ergänzt werden. Präventiv müssen jedoch auch therapeutische Ansätze verfolgt werden. In erster Linie ist hier auf die Prävention, insbesondere im Kindes- und Jugendalter, zu setzen. Die Umsetzung neuer AdipositasTherapiestrategien bedarf der gemeinsamen Anstrengung der Ärzteschaft, der Kostenträger und auch staatlicher Institutionen.
Dr. med. Katharina Böttger (1, 2), Miriam Oster(4), Prof. Dr. med. Dr. oec.troph. Jürgen Stein (1, 2, 3)
1 DGD Klinik Sachsenhausen, Klinik für Gastroenterologie, Onkologie, Ernährungsmedizin, Frankfurt/Main
2 Adipositaszentrum, Frankfurt/Main
3 Kompetenznetz Adipositas
4 Hospital zum Heiligen Geist, Abt. Gefäßchirurgie und Endovascularchirurgie, Frankfurt/Main
Korrespondenz via E-Mail: j.stein@em.uni-frankfurt.de
Multiple Choice-Fragen
Die Multiple Choice-Fragen zu dem Artikel „Adipositas permagna“ von Dr. med. Katharina Böttger, Miriam Oster und Prof. Dr. med. Dr. oec. troph. Jürgen Stein finden Sie nachfolgend abgedruckt und im Mitglieder-Portal (https://portal.laekh.de) sowie im PDF am Ende dieser Seite unter „Artikel herunterladen“. Die Teilnahme zur Erlangung von Fortbildungspunkten ist online über das Mitglieder-Portal vom 25. September 2021 bis 24. März 2022 möglich. Die Fortbildung ist mit zwei Punkten zertifiziert. Mit Absenden des Fragebogens bestätigen Sie, dass Sie dieses CME-Modul nicht bereits an anderer Stelle absolviert haben. Dieser Artikel hat ein Peer-Review-Verfahren durchlaufen. Nach Angaben der Autoren sind die Inhalte des Artikels produkt- und/oder dienstleistungsneutral, Erklärungen zu möglichen Interessenkonflikten finden Sie in der Online-Ausgabe unter www.laekh.de, Rubrik Hessisches Ärzteblatt.
Die Literaturhinweise finden Sie am Ende dieser Seite unter „Artikel herunterladen“ in der PDF-Version dieses Artikels.
Abbildungen nachgedruckt mit Genehmigung von Atlas of Metabolic and Weight Loss Surgery, Jones et al. CineMed, 2010.


![Abb. 1.: Management einer interdisziplinären Adipositastherapie (mod. nach [45]) abb1_adipositas.jpg](/fileadmin/user_upload/Heftarchiv/HE/bilder/2021/10/abb1_adipositas.jpg)