...im psychiatrischen Krankenhaus
VNR: 2760602021093120009
Einleitung
Psychotische Störungen gehen mit charakteristischen Veränderungen im Denken, Fühlen und Handeln sowie der Wahrnehmung einher. Zu ihnen gehören die Psychosen aus dem schizophrenen Formenkreis, deren Behandlung im psychiatrischen Krankenhaus häufig integriert erfolgt und auf die dieser Artikel den Schwerpunkt legt: die Schizophrenien mit ihren verschiedenen Prägnanztypen (paranoid-halluzinatorische, hebephrene, katatone, zönästhetische Form und die Schizophrenia simplex), die schizoaffektiven und anhaltend wahnhaften Störungen, aber auch die akuten psychotischen Erkrankungen.
Differenzialdiagnostisch sind hiervon die sogenannten symptomatischen oder exogenen Psychosen zu unterscheiden, die aufgrund einer Schädigung bzw. Funktionsstörung des Gehirns oder einer körperlichen Erkrankung entstehen und meist mit einem deliranten klinischen Bild dominieren. Auch substanzbedingte psychotische Störungen werden hierunter subsumiert, unter anderem auch das Delirium tremens bei dem Alkoholentzugssyndrom. Psychotische Störungen gehören nach den affektiven und Suchterkrankungen zu den häufigsten psychischen Störungen in psychiatrischen Kliniken und führen auch häufig zu Behinderung mit erheblichen Folgen für die Betroffenen, weshalb sie im psychiatrischen Versorgungssystem eine große Rolle spielen.
Lebenszeitprävalenz und Erstmanifestation
Die Lebenszeitprävalenz von schizophrenen Erkrankungen beträgt weltweit zwischen 0,6 und 1,6 Prozent, das Verhältnis zwischen Männern und Frauen ca. 1,4:1,0. Die Erstmanifestation der Erkrankung liegt meist früh zwischen dem 15. und 25. Lebensjahr, 65 % der Betroffenen erkranken bereits vor dem 30. Lebensjahr, Männer zeigen dabei einen ca. sechs Jahre früheren Erkrankungsgipfel. Die Lebenserwartung von an Schizophrenie Erkrankten ist um etwa 15–25 Jahre geringer als in der Allgemeinbevölkerung. Als Grund hierfür werden Lifestyle-Faktoren wie ein ungesunder Lebensstil, ein verändertes Gesundheitsverhalten mit geringer Nutzung des Gesundheitswesens, häufig gefördert durch Antriebsschwäche und sozialen Rückzug im Sinn der Negativsymptomatik, häufige somatische Komorbiditäten, Nebenwirkungen von Medikamenten sowie die Suizidmortalität gesehen. So ist bei an Schizophrenie Erkrankten die Prävalenz von kardiovaskulären, pulmonalen, metabolischen, gastrointestinalen sowie endokrinologischen Erkrankungen erhöht [11].
Symptome
Nach ICD-10 und DSM-V, den gängigen internationalen Klassifikationssystemen, werden als psychotische Störungen Erkrankungen mit bestimmten Symptommustern zusammengefasst. Legt man das Positiv-Negativ-Konzept zugrunde, so gehören zu den Positivsymptomen Wahrnehmungsstörungen wie Halluzinationen und Illusionen, Wahnsymptome mit bizarren Wahninhalten und Ich-Störungen (Perforation der Grenzen zwischen dem Ich und der Umwelt mit Symptomen wie Gedankeneingebung oder -entzug; dem Erleben des von außen Gemachten). Zu den Negativsymptomen zählen bspw. Verarmung von Sprache, Mimik, Gestik und Antrieb sowie sozialer Rückzug.
Vor allem chronisch verlaufende schizophrene Erkrankungen gehen häufig mit kognitiven Defiziten, wie Aufmerksamkeits- und Konzentrationsstörungen, einher. Als charakteristisch gelten Störungen in den Exekutivfunktionen, zu denen unter anderem plan- und zielorientiertes Verhalten mit Koordinieren und Sequenzieren von Handlungen, Informationsverarbeitung, Arbeitsgedächtnis, verbales und visuelles Lernen sowie Impulskontrolle und Emotionsregulation gehören.
Häufig soziale Behinderung als Folge
Während im Rahmen von Akutbehandlungen psychotischer Erkrankungen im Krankenhaus häufig die Therapie von Positivsymptomen im Vordergrund steht, bestimmen bei chronischen Verlaufsformen vorwiegend Negativsymptome sowie kognitive Defizite die Prognose der Erkrankung im Hinblick auf berufliche und gesellschaftliche Teilhabe. Weiterhin sind ein frühes Erkrankungsalter, männliches Geschlecht, eine geringe Therapieadhärenz, eine hohe Anzahl vorausgegangener psychotischer Exazerbationen sowie geringe Therapierespons als Risikofaktoren für ungünstige Verläufe mit erheblichen sozialen Folgen zu sehen [7].
Chronisch verlaufende psychotische Erkrankungen führen zu einer hohen Krankheitslast durch vorzeitigen Tod und Beeinträchtigung des normalen, beschwerdefreien Lebens. Sie gehen in hohem Maße mit sozialer Behinderung einher. 25 Jahre nach Beginn der Erkrankung zeigen ca. 49 % der Probanden eine reine Negativsymptomatik, ca. 34 % eine Positiv- und Negativsymptomatik sowie 7 % reine produktive Beschwerden. Lediglich 7 % sind symptomfrei [13].
Ein Großteil der Betroffenen ist langfristig auf psychosoziale Hilfen angewiesen. Diese beinhalten unter anderem Angebote in Werkstätten für Behinderte, Tagesstätten sowie Fachleistungsstunden im Rahmen des betreuten Wohnens. Ein Teil der Betroffenen ist nicht mehr zu einer selbstständigen Lebensführung in der Lage und auf Angebote des stationären Wohnens angewiesen.
Verbesserung der Prognose
Zur Verbesserung der Prognose psychotischer und vor allem schizophrener Erkrankungen ist deswegen von Bedeutung, dass, begleitet von psychoedukativen Interventionen unter Einbeziehung der Angehörigen, medikamentöse und psychotherapeutische durch psychosoziale und rehabilitative Angebote ergänzt werden und die Versorgung der Betroffenen nach Möglichkeit integriert erfolgt. Insbesondere ist hier anzustreben, dass stationäre, teilstationäre und ambulante Angebote des psychiatrischen Krankenhauses gut untereinander und mit den Angeboten des komplementären Hilfesystems vernetzt werden.
Ziel sollte hier, wie auch in der Psychoedukation, stets sein, die Fähigkeiten der Patienten für Selbstbefähigung, Eigeninitiative und aktive Krankheitsbewältigung im Sinne von „Empowerment“ zu stärken und diese aktiv in die Entscheidungsfindung für die Art und den Umfang ihrer Behandlung miteinzubeziehen („shared decision making“ als Prozess der partizipativen Entscheidungsfindung). Im Sinne des „Recovery-Gedanken“ sollte hierbei nicht allein die Symptomreduktion eine Rolle spielen, sondern vor allem die Überwindung von persönlichen, sozialen und gesellschaftlichen Folgen der Erkrankung. Maßnahmen zu einer verbesserten Teilhabe, wie rehabilitative Angebote, sind daher individuell auf die Patienten und deren Situation sowie Ziele abzustimmen.
Früherkennung von Risikogruppen und Frühintervention
Ein besonderes Augenmerk gilt der Früherkennung von Risikopersonen bzgl. psychotischer Störungen, wobei den schizophrenen Erkrankungen aufgrund deren häufig chronischen und ungünstigen Verlaufs eine besondere Bedeutung zukommt. Zu den Risikopersonen gehören bspw. solche mit einer genetischen Vulnerabilität für schizophrene Erkrankungen (wie Angehörige 1. und 2. Grades von an Schizophrenie erkrankten Personen). Aber auch Personen mit abgeschwächten oder vorübergehenden psychotischen Symptomen im Sinne von psychosenahen Prodromalsymptomen gehören zur Risikopopulation.
Bei alleiniger Betrachtung von attenuierten Positivsymptomen fanden sich Übergangsraten in eine psychotische Erkrankung von 15 % nach zwölf, 20 % nach 24 und 23 % nach 36 Monaten [6, 16]. Die ersten Symptome für eine psychotische Entwicklung sind jedoch häufig unspezifisch und können deshalb nicht zu einer Vorhersage herangezogen werden (wie bspw. Nervosität, Depressivität, Ängste, kognitive Defizite, Leistungseinbruch, sozialer Rückzug). In der „ABC-Schizophrenie-Studie“ von Häfner und weiteren internationalen Studien zum Frühverlauf von Schizophrenie konnte gezeigt werden, dass vor dem ersten Behandlungskontakt mindestens ein Jahr psychotische Symptome und im Mittel fünf Jahre nichtpsychotische Prodromalsymptome vorausgehen. Vor diesem Hintergrund sind verbesserte Präventionsmöglichkeiten zu nutzen.
Insbesondere ist hierfür eine Aufklärung über die Erkrankung, Risiko- und Prodromalsymptome in Schulen, den sozialen Medien und im Internet von Bedeutung, verbunden mit entsprechenden Kontakt- und Hilfsangeboten. Denn je früher die Schizophrenie erkannt und behandelt wird, desto besser ist deren Prognose. Um dieses Ziel zu erreichen, wurden in Deutschland seit den 1990er-Jahren an verschiedenen Orten Früherkennungs- und Präventionszentren etabliert [4], die über Frühsymptome aufklären und systematische Diagnostik zur Risikoabschätzung durchführen [8]. Das Früherkennungs- und Therapiezentrum FETZ an der Universitätsklinik Köln, 1997 eröffnet, war beispielsweise das erste seiner Art in Deutschland.
Bei erhöhtem Psychoserisiko sollten zur Verhinderung der ersten psychotischen Episode modulare und komplexpsychiatrische Interventionen zum Einsatz kommen, wobei hierfür Familieninterventionen, kognitive Verhaltenstherapie und psychoedukative Maßnahmen am besten evaluiert sind [16]. Bei Vitos Kurhessen wird zum Beispiel eine niederschwellige Sprechstunde hierfür in Kassel und in Bad Emstal angeboten.
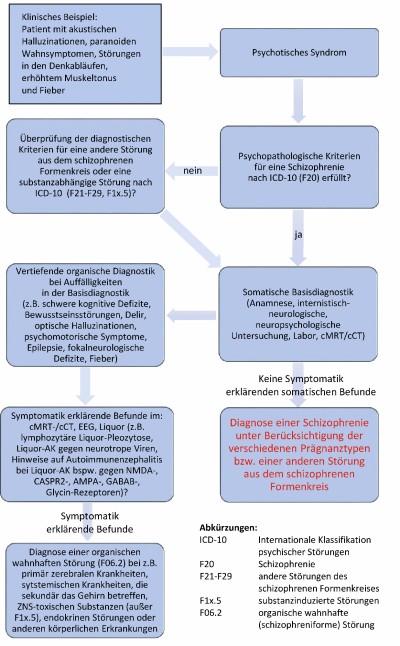
Abb. 1: Differenzialdiagnostik Schizophrenie an einem klinischen Beispiel
Psychiatrisch-psychotherapeutische Angebote in psychiatrischen Kliniken
Menschen mit psychotischen Erkrankungen sollten nicht nur medikamentös, sondern auch psychoedukativ und psychotherapeutisch behandelt sowie vor allem bei chronischen Verlaufsformen, wie bei den schizophrenen Erkrankungen, psychosozial bei ihrer Lebensbewältigung unterstützt werden. Insbesondere der psychotherapeutischen Behandlung von Psychosen kam in jüngerer Zeit eine zunehmende Bedeutung zu. Die Behandlung kann, je nach Schweregrad der Erkrankung und Interventionsbedarf, stationär bzw. stationsäquivalent, teilstationär oder ambulant erfolgen. Bei schweren Krankheitsverläufen kann nach abgeschlossener stationärer Behandlung zur weiteren Stabilisierung und Verbesserung der gesellschaftlichen und beruflichen Teilhabe eine tagesklinische (teilstationäre) Behandlung erforderlich werden.
Fachpsychiatrische Diagnostik
Bei der Erstmanifestation von psychotischen Erkrankungen ist eine frühzeitige fachpsychiatrisch eingeleitete Diagnostik von entscheidender Bedeutung.
► Kommen Betroffene mit einer psychotischen Erkrankung in die psychiatrische Klinik, so gilt es zunächst, mögliche organische bzw. substanzspezifische Einflussfaktoren festzustellen oder auszuschließen.
► Im Rahmen einer ausführlichen Eigen- und Fremdanamnese werden genetische Risikofaktoren erkannt sowie aktuell und in der Vergangenheit wirksame Stressoren identifiziert.
► Eine ausführliche körperliche internistische und neurologische Untersuchung sowie eine Baseline-Diagnostik (Erhebung von basalen Laborparametern, Drogen- screening, kraniale Bildgebung) sind im Rahmen des diagnostischen und differentialdiagnostischen Prozesses indiziert.
► Eine vertiefende organische Diagnostik unter Einschluss einer Liquoruntersuchung erfolgt vor allem dann, wenn die Erkrankung früh und akut verläuft sowie mit neurologischen und neuropsychiatrischen Auffälligkeiten (wie epileptischen Anfällen, Bewusstseinsstörungen, einer deliranten Symptomatik, psychomotorischen/ katatonen Symptomen) und/oder Infektzeichen assoziiert ist, siehe Abb. 1. Auf diese Weise können bspw. Autoimmunenzephalitiden, die ursächlich für eine psychotische Symptomatik verantwortlich sein können, erkannt bzw. ausgeschlossen werden.
► Auf medikamentenassoziierte Faktoren sollte stets geachtet werden. Bspw. können Medikamente, wie L-Dopa, Dopaminagonisten, Immunsuppressiva, Opioide, Anticholinergika, Antiinfektiva und Hormonpräparate (wie L-Thyroxin) psychotische Symptome induzieren [7].
► Liegt eine körperliche Erkrankung zugrunde oder gibt es Hinweise auf den Einfluss von exogenen Faktoren auf die psychotischen Symptome, wie beispielsweise Einfluss von Medikamenten bzw. Drogen, so ist eine entsprechende, ursachenbezogene Behandlung einzuleiten.
► Bei akuten psychotischen Episoden ohne nachweisbares somatisches Korrelat ist eine der Symptomatik entsprechende multimodale Therapie einzuleiten. Häufig ist eine medikamentöse antipsychotische Behandlung erforderlich, für die aufgrund ihres günstigeren Nebenwirkungsprofils vorzugsweise Antipsychotika der zweiten Generation verordnet werden sollten. Antipsychotika der ersten Generation sind jedoch vergleichbar wirksam. Stimmungsstabilisierer wie Lithium, Valproinsäure, Carbamazepin haben für die Behandlung von psychotischen Symptomen keine hinreichende Evidenz. Grundsätzlich ist eine Vollremission der Erkrankung anzustreben.
Stationäre Behandlung
Die stationäre Behandlung psychotischer Erkrankungen in einem psychiatrischen Krankenhaus zielt auf eine Symptomreduktion schwerer Krankheitsmanifestationen ab, wobei komplextherapeutische und multiprofessionelle Angebote zum Einsatz kommen. Insbesondere sind hier auch Bedingungen zur Reduktion von Zwang zu schaffen, wie bspw. eine patientenorientierte Gestaltung von psychiatrischen Stationen im Hinblick auf die Wahrung der Intimsphäre, möglichen Ausgang sowie Aufenthalt im Freien [17]. In den Kliniken werden zusätzlich spezielle Rahmenbedingungen zur Konfliktprävention (wie „safewards“, „shared decision making“, „Prinzip der offenen Tür“) vorgehalten und sind systematische Deeskalationstrainings (bspw. „ProDeMa“, „Outcome“) etabliert.
In diesem Zusammenhang ist es sinnvoll, mit einwilligungsfähigen Patienten für den Fall von psychotischen Krisen, in denen die freie Willensbildung eingeschränkt ist, einen Krisenplan zu vereinbaren: Hierbei notieren die Patienten gemeinsam mit ihrer Ärztin bzw. ihrem Arzt, welchen Medikamenten sie zustimmen und welche Maßnahmen sich früher im Rahmen von Krisen als hilfreich erwiesen haben.
Bei Erstmanifestation als auch im Falle wiederkehrender Krankheitsmanifestationen bzw. eines chronischen Krankheitsverlaufs ist eine ambulante Weiterbehandlung erforderlich, die bei entsprechender Krankheitsschwere häufig in der psychiatrischen Institutsambulanz (PIA) der Kliniken erfolgt.
Begleitende Therapien und Psychoedukation
Neben einer leitlinienorientierten medikamentösen Behandlung akuter und chronischer Psychosen stehen in den psychiatrischen Kliniken in sämtlichen Behandlungssektoren therapeutische Basistherapien zur Verfügung (wie Ergo-, Kunst- und Bewegungstherapie) sowie psychoedukative und psychotherapeutische Angebote. Ergänzt werden diese häufig durch ein Training sozialer Kompetenzen, wie bspw. dem sozialen Kompetenzprogramm von Bellack et al. (2004), das im Gruppensetting durchgeführt wird und verschiedene Module umfasst, die sich auf diverse Lebensbereiche wie Gestaltung der Freizeit und Kommunikationsfertigkeiten, aber auch auf den Umgang mit Symptomen und Medikamentenmanagement beziehen. Weitere Angebote umfassen Entspannungs- und Stressbewältigungstraining sowie kognitive Trainingsmodule.
Der Psychoedukation kommt in den psychiatrischen Kliniken als auch dem ambulanten Sektor bei der evidenzbasierten Behandlung von akuten und chronisch verlaufenden Psychosen eine besondere Bedeutung zu [1, 2].
Die bifokale Psychoedukation, das heißt systematische Interventionen bei den Patienten und parallel deren Angehörigen, zeigt die größten Effekte auf die Reduktion der Rezidivrate, die stationären Wiederaufnahmen und die stationären Verweildauern. Sie dient der Vermittlung von Wissen über die Erkrankung, der Förderung des Krankheitsverständnisses sowie der Krankheitsbewältigung. Es erfolgt hierbei unter anderem eine Aufklärung über die Diagnose und das entsprechende Störungsmodell, über die Behandlung, Prodromalsymptome und Verhaltensregeln bei psychischen Krisensituationen sowie über das Hilfesystem.
Das von Hartmut Berger und Hans Gunia entwickelte Konzept „psychoedukative Familienintervention“ (PEFI) setzt auf die multiple Familientherapie. In diesem für die Behandlung von schizophrenen Patienten positiv evaluierten Verfahren sind mehrere Familien in einer Gruppe vereint. In einem interaktiven Gruppenprozess finden neben der Vermittlung wichtiger Inhalte über die Erkrankung und das Hilfesystem ein Kommunikationstraining im Rollenspiel sowie ein Problemlösetraining statt.
Die Arbeit mit Angehörigen, auch in der trialogischen Zusammenarbeit zum Beispiel in Psychoseseminaren [3], sowie die Einbeziehung von Psychoseerfahrenen in die Behandlung (Ex-In-Genesungsbegleiter) stellen ebenfalls wichtige Bestandteile bei der Behandlung der Patienten in den psychiatrischen Kliniken dar.
Psychotherapeutische Verfahren im Einzel- und Gruppensetting im stationären, teilstationären und ambulanten Bereich spielen in der Behandlung von an akuten und chronischen Psychosen erkrankten Menschen eine immer größere Rolle, sind mittlerweile im KV-Bereich abrechenbare Leistungen und sollten allen Patienten mit oder ohne zusätzlicher antipsychotischer Medikation angeboten werden.
Der Dachverband Deutschsprachiger Psychosen-Psychotherapie (DDPP) engagiert sich hierfür als Zusammenschluss unterschiedlicher psychotherapeutischer Schulen: Die psychoanalytisch orientierte Psychosentherapie hat eine lange Tradition in der Behandlung von Patienten mit schizophrenen Störungen. Neben der Psychoedukation haben sich Verfahren der kognitiven Verhaltenstherapie (KVT) bewährt, die in den vergangenen Jahren in zahlreichen Validierungsstudien ihre Effizienz belegt haben: Neben dem Beziehungsaufbau sowie Entwicklung eines „entlastenden“ individuellen Störungsmodells mit Entpathologisierung der Erkrankung werden in der KVT mit den Patienten individuelle Therapieziele erarbeitet.
Im Verlauf der Therapie können optional Wahninhalte sowie Stimmenhören bearbeitet und „Bewältigungsstrategien“ erarbeitet werden. Hierfür stehen spezielle Interventionen aus der kognitiven Verhaltenstherapie zu Verfügung (wie ABC-Technik, Erarbeitung alternativer Erklärungen etc.) [9, 12]. Ein besonderer Fokus liegt häufig im Aufbau des Selbstwertgefühls, in einer Verbesserung der Problemlöse- und Kommunikationsfähigkeit, des Stressmanagements sowie im Aufbau angenehmer Aktivitäten und einer Tagesstruktur, um vor allem auch Negativsymptomen therapeutisch zu begegnen.
Neuer Ansatz: Metakognitives Training
Ein relativ neuer Ansatz zur Behandlung psychotischer Symptome beinhaltet das „metakognitive Training“, das aus mehreren Behandlungsmodulen besteht und in einem Gruppentherapieprogramm auf bei schizophrenen Patienten beeinträchtigte kognitive Prozesse und Denkstile fokussiert, wobei in einer spielerischen und interaktiven Art und Weise an zahlreichen Beispielen das „Denken über das Denken“ gefördert werden soll [15].
Schwerpunkte zur Förderung der gesellschaftlichen und beruflichen Teilhabe sind die medizinische, soziale und berufliche Rehabilitation mit Angeboten des „supported employments“ sowie schulische, akademische und betriebliche Ausbildungsangebote (S3-Leitlinie Schizophrenie). Die Kliniken übernehmen eine wichtige Funktion bei der Vorbereitung, Beantragung und Einleitung solcher Maßnahmen.
E-Mental-Health-Angebote, wie bspw. Videosprechstunden, Arbeit mit „Online-Tagebüchern“, App-basierte Übungen, bspw. zur Bewältigung von kognitiven Verzerrungen und Antriebsstörungen, können das therapeutische Angebot sinnvoll ergänzen.
Integrierte Versorgung bei chronisch verlaufenden psychotischen Erkrankungen im Krankenhaus
Bei der Behandlung von Menschen mit psychotischen Erkrankungen sind die Behandlungsangebote der Klinik eng miteinander vernetzt und nicht auf die einzelnen Behandlungssektoren beschränkt. Zusätzlich ist, insbesondere bei chronischen Krankheitsverläufen, eine enge Kooperation mit komplementären Leistungserbringern (bspw. psychosozialen Zentren, Anbietern des betreuten Wohnens, sozialpsychiatrischem Dienst) anzustreben, da der Teilhabe von an chronischen Psychosen erkrankten Menschen im Hinblick auf die Lebensqualität sowie Lebenszufriedenheit eine besondere Bedeutung zukommt und insofern eine enge Abstimmung zwischen den an der Versorgung beteiligten Institutionen erforderlich ist. Integrierte Versorgungskonzepte zielen auf sektorenübergreifende, interdisziplinäre und facharztübergreifende Versorgungsnetze ab, sind in Deutschland für den psychiatrischen Bereich bisher jedoch nur begrenzt umgesetzt [14].
Bei der Behandlung schwerer und chronisch verlaufender psychotischer Erkrankungen nimmt die Institutsambulanz psychiatrischer Kliniken (PIA) in Abstimmung mit den stationären/teilstationären Behandlungsbereichen eine bedeutende Rolle ein. Im Sinne der Beziehungskontinuität begleiten die ärztlichen, pflegerischen und psychologischen Mitarbeiter sowie die Sozialarbeiter der Ambulanzen die Betroffenen über viele Jahre und stehen mit anderen Mitarbeitern des Hilfesystems eng in Kontakt. Stationäre sowie tagesklinische Behandlungen erfolgen in enger Zusammenarbeit und Abstimmung mit den Behandlern der PIA.
Teilstationäre Behandlungen finden häufig integriert im stationären Setting im Anschluss an eine stationäre Behandlung statt, um so die Behandlungs- und Beziehungskontinuität zu dem therapeutischen Team zu gewährleisten. Dieses Ziel verfolgen auch sektorenübergreifende Therapiestationen, auf denen sowohl stationäre, teilstationäre und ambulante Behandlungen integriert stattfinden. Die Patienten behalten ihre Behandler unabhängig von den Behandlungssektoren (stationär/teilstationär, ambulant) bei. Die stationsäquivalente psychiatrische Behandlung (StäB) umfasst eine psychiatrische Behandlung im häuslichen Umfeld durch mobile, (fach-)ärztlich geleitete multiprofessionelle Behandlungsteams [10]. Sie entspricht hinsichtlich der Inhalte sowie der Flexibilität und Komplexität einer vollstationären Behandlung.
Seit dem 1. Januar 2018 können Kliniken die stationsäquivalente psychiatrische Behandlung nach § 115 d SBG V anbieten. Neben der „Behandlung zuhause“ sind im Rahmen von StäB auch Teile des therapeutischen Angebots in den Kliniken nutzbar. Im Rahmen von Modellprojekten nach § 64b SGBV, wie dem Hanauer Modell zur optimierten Versorgung in der Psychiatrie, finden stationsäquivalente, (teil-)stationäre und ambulante Behandlungen integriert auf den Stationen statt. Die akut ambulanten Patienten kommen tagsüber in die Klinik und werden über „Home Treatment“ zuhause versorgt.
Zukünftig könnte eine abgestufte ambulante Behandlung die erhebliche Versorgungslücke zwischen der ambulanten Regelbehandlung und der (teil-)stationären bzw. stationsäquivalenten Behandlung schließen [5].
Evaluation
Zur Gewährleistung und Messung der Qualität bei der (teil-)stationären Behandlung psychisch erkrankter Menschen haben bereits einige psychiatrische Kliniken Qualitätsindikatoren etabliert. Dies sind Instrumente zur Datenerfassung, mit deren Hilfe Ausprägungsgrade bestimmter Symptome und Krankheiten eingeschätzt werden. Dies erfolgt über vordefinierte Outcome-Kriterien. Beschrieben und gemessen wird mit Hilfe der Qualitätsindikatoren der Schweregrad der Krankheit bei einem Patienten. Dies erfolgt jeweils bei Aufnahme und bei Entlassung des Patienten. Die Ergebnisse zu beiden Zeitpunkten werden später miteinander verglichen. Mit Hilfe dieser und weiterer demografischer Daten wird es möglich, ein Ergebnis der psychiatrischen Behandlung darzustellen und eine Aussage darüber zu treffen, ob sich der Krankheitsverlauf bei einem Patienten verbessert oder verschlechtert hat.
Nicht nur das Behandlungsergebnis steht im Fokus der Betrachtung, sondern auch die therapeutische Maßnahme selbst. Diese Art der Qualitätsmessung und -sicherung gewinnt mit der Zunahme vielfältiger medizinischer Therapieansätze in der Psychiatrie immer mehr an Bedeutung. Auch der Gemeinsame Bundesausschuss, die gesetzlichen Krankenkassen und der Gesetzgeber fordern eine Qualitätssicherung der erbrachten psychiatrisch-medizinischen Leistungen.
Vitos, Hessens größter Anbieter für die Behandlung psychisch kranker Menschen, untersucht auf diese Weise bereits seit 2014 die Qualität von Behandlungen in den psychiatrischen Kliniken bei jährlich über 30.000 voll- und teilstationären Fällen. Mit der Auswertung dieser Fälle hinsichtlich der Veränderung der Krankheitsschwere hat Vitos somit einen Baustein in der schwierigen Beurteilung der Behandlungsqualität in der stationären Versorgungspsychiatrie implementiert und fördert die Transparenz im Leistungsgeschehen.
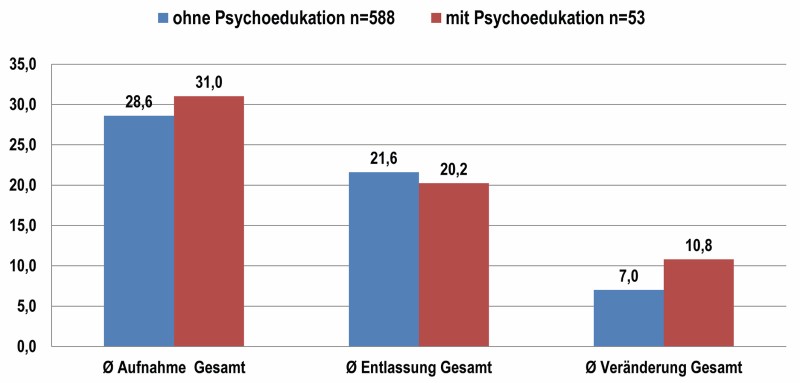
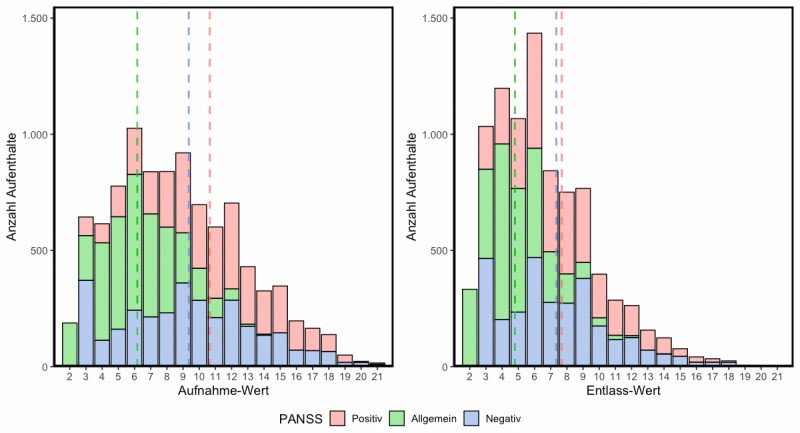
Bei der Behandlung an akuten und chronischen Psychosen erkrankter Menschen mit Diagnosen aus dem schizophrenen Formenkreis kommen Qualitätsindikatoren zum Einsatz, die eine Erfassung der Symptome bzw. der Krankheitsschwere zu Beginn und nach der Behandlung, also eine Prä-Post-Erfassung, erlauben. Die klinisch auswertbare Datenerhebung erfolgt bei Vitos mit Hilfe der Instrumente: Clinical Global Impression Scale (CGI), der Global Assessment Scale of Functioning (GAF) und einer Kurzfassung der „Positive and Negative Symptom Scale“ (PANSS-8), siehe Abb. 3. Untersucht werden insbesondere auch die Wirksamkeit bestimmter Verfahren in der Behandlung von an Psychosen erkrankten Menschen, wie der Psychoedukation, siehe Abb. 2. Im Rahmen innerbetrieblicher Fortbildungen werden alle ärztlichen und psychologischen Mitarbeiter jährlich in der Anwendung der Qualitätsindikatoren geschult.
Abb. 2: Psychoedukation – Einzel- und Gruppentherapie (F2), Auswertung nach Summenscore PANSS-8: Acht Items zur Erfassung von Positivsymptomen (P1–P3), Negativsymptomen (N1, N4, N6) und generelle Psychopathologie (G5, G9) der KPP, Vitos Kurhessen.
P1: Wahn
P2: Konzeptuelle Desorganisation
P3: Halluzinationen
G5: Manierismen und Körperhaltung
G9: Ungewöhnliche Gedankeninhalte
N1: Verflachter Affekt
N4 Passiver/apathischer sozialer Rückzug
N6: Mangel an Spontanität sowie flüssiger Konversation
Dr. med. Rainer Holzbach, Stellv. Klinikdirektor Vitos Klinikum Kurhessen, Klinik für Psychiatrie und Psychotherapie, Bad Emstal
Dr. med. Matthias Bender, Klinikdirektor Vitos Klinik für Psychiatrie und Psychotherapie (KPP) Kassel, Bad Emstal, Hofgeismar und Melsungen, Ärztlicher Direktor Vitos Klinikum Kurhessen, Kassel
Kontakt via E-Mail: rainer.holzbach@vitos-kurhessen.de
Die Literaturhinweise finden Sie am Ende dieser Seite unter „Artikel herunterladen“ in der PDF-Version dieses Artikels.