Palliative Operation zur Erhaltung der Lebensqualität
VNR: 2760602021069340003
Zusammenfassung
Plattenepithelkarzinome sind häufige, maligne Erscheinungen, die sich im fortgeschrittenen Stadium besonders an sonnenexponierten Körperstellen aufgrund ihres ulzerierenden Charakters zu die Lebensqualität mindernden Faktoren entwickeln können. In vielen Fällen gehen diese Läsionen mit ausgeprägter, unangenehmer Geruchsentwicklung einher, was oft zu einer sozialen Ausgrenzung bis hin zur sozialen Isolation der Patientinnen und Patienten führen kann.
Die operative Versorgung ist ein naheliegender Ansatz für die Behandlung dieser schwerbetroffenen Patientengruppe.
Die Fragestellung, die sowohl gemeinsam mit den Patienten und deren Angehörigen als auch interdisziplinär besprochen werden sollte, ist das Abwägen zwischen dem Operationsrisiko einerseits und den Benefits einer Operation und der damit verbundenen Verbesserung der verbliebenen Lebensqualität andererseits. Anhand der Beispiele von zwei Patienten mit zwei typischen Szenarien der Tumorausbreitung möchten wir unser Konzept der die Lebensqualität erhaltenden palliativen Chirurgie vorstellen.
Im Folgenden wird die aktuelle Datenlage mit den Empfehlungen der Fachgesellschaften zusammengetragen und diskutiert.
Einleitung
Das Plattenepithelkarzinom (cSCC – cutaneous squamous cell carcinoma) ist eines der häufigsten kutanen Malignome und zweithäufigstes Hautmalignom nach dem Basalzellkarzinom. Circa 50–60 % dieser Malignome treten im Bereich des Kopfes und des Nackenbereichs auf, die restlichen Läsionen an anderen UV-exponierten Bereichen [1].
Meist ist es nicht tödlich, jedoch kann es im fortgeschrittenen Stadium aufgrund der exponierten Lokalisation zu Entstellung des Patienten und der dadurch bedingten sozialen Isolation und deutlicher Abnahme der Lebensqualität führen. Zudem besteht besonders im ländlichen Raum die Gefahr einer Minderversorgung oder sogar einer Fehlbehandlung, da in diesen Gegenden der Zugang zu fachlicher Expertise oft erschwert ist oder ganz fehlt [2].
Bei hochbetagten Patienten mit fortgeschrittenem cSCC wird häufig von einem chirurgischen Vorgehen abgesehen, da es sich hierbei oft um ausgedehnte Eingriffe handelt. Eine vollständige Tumorentfernung mit großem Sicherheitsabstand gefolgt von einer komplexen Rekonstruktion (z. B. mit einer freien Lappenplastik) ist einerseits ein extensives, schwieriges operatives Verfahren, und anderseits bedeutet sie aufgrund der prolongierten Operationszeit ein erhöhtes Narkoserisiko. Vorrangig sollte jedoch sein, dass besonders die älteren Patienten unter Minderung der Lebensqualität aufgrund der sozialen Deprivation leiden.
Daher sollten die Ziele der palliativen chirurgischen Behandlung bei hochbetagten Patienten mit fortgeschrittenem cSCC sein:
- Entfernung des übelriechenden Tumors auch ohne Sicherheitsabstand.
- Durchführung der Operation unter Verwendung von einfachen chirurgischen Strategien zur Vermeidung langer Operationszeiten.
- Sorgfältige Nachbehandlung und häusliche Pflege im ambulanten Rahmen.
Wir haben zwei Patienten mit cSCC der Kopfhaut mit und ohne Beteiligung des Schädelknochens ausgesucht und möchten das Konzept der die Lebensqualität erhaltenden palliativen Chirurgie anhand dieser Fälle exemplarisch präsentieren. Bei beiden Patienten wurde eine erneute operative Therapie aufgrund des fortgeschrittenen Stadiums der Erkrankung im fortgeschrittenen Patientenalter zunächst als nicht sinnvoll erachtet.
Epidemiologie
Weltweit zeigt sich eine wachsende Inzidenz für cSCC, und das trotz der verbesserten Aufklärung der Öffentlichkeit über Risikofaktoren [3]. Als Ursache für die steigende Inzidenz werden die zunehmend alternde Bevölkerung, bessere Detektion des Hautkrebses und der wachsende Gebrauch von Bräunungsanlagen diskutiert. Im Jahr 2000 betrug die Inzidenz weltweit 550.000 [4]. Etwa 6 % aller malignen Tumoren sind cSCC.
Pathophysiologie
Eine zentrale Rolle in der Pathogenese des cSCC spielt ultraviolette Strahlung (UV-Strahlung), die zu einer malignen Transformation von normalen epidermalen Keratinozyten führen kann. Hierbei ist der Funktionsverlust des Tumorsuppressorgens p53 und damit die Entwicklung von Apoptose-resistenten Zellen ein wichtiges pathogenetisches Ereignis. Für die Mutation des p53-Gens werden DNA-Schäden, verursacht durch UV-Strahlung, verantwortlich gemacht. Als weitere genetische Veränderung werden Mutationen des BCL2- und RAS-Gens benannt. Andere Ursachen für die Pathogenese sind Veränderungen im intrazellulären Signalweg, die z. B. den Epidermal growth factor receptor (EDGF) und die Cyclooxygenase (COX) betreffen [1, 5–7].
Ätiologie
Bekannte Risikofaktoren für das Entstehen des cSCC sind:
- UV-Exposition [1, 7]
- Immunsuppression [8, 9]
- Exposition ionisierter Strahlung und chemischer Karzinogene.
Klinische Präsentation
Üblicherweise ist das cSCC eine flache Ulzeration mit erhabenen Rändern, welche oft mit Plaque bedeckt ist. Das cSCC findet sich häufig an sonnenexponierten Körperstellen. Folgende Hautveränderungen werden in diesem Zusammenhang beschrieben:
- Verkrustung
- Ulzeration
Bei einer lokalen Ausbreitung treten oft präaurikuläre, submandibuläre und zervikale Lymphknoten auf [1, 10].
Diagnosestellung
Zur Diagnosestellung ist bei jedem Verdacht auf eine kutane Neoplasie eine histopathologische Sicherung vor Beginn jeglicher Therapie obligat [1]. Für eine erste Einschätzung der Ausdehnung sowohl im Weichteilgewebe als auch im Bereich des Skeletts wird eine kranielle Computertomographie (CCT) empfohlen. Eine MRT des Neurocraniums wird bei Verdacht auf eine perineurale Infiltration und bei Verdacht auf eine orbitale oder intrakranielle Ausdehnung empfohlen [11].
Therapieempfehlung
Die Therapie der ersten Wahl ist die Tumorexzision. Allerdings können auch bei Kontraindikationen für eine operative Therapie eine Radiatio oder eine Kryotherapie Erfolge zeigen. Bei metastatischen cSCC lässt sich eine systemische Chemotherapie in Betracht ziehen [12].
Bei der Tumorresektion wird in der Literatur die Notwendigkeit einer R0-Resektion im gesunden Gewebe hervorgehoben. Je größer der Tumor ist, desto größer sollte der tumorfreie Rand sein. Es besteht eine Grad A-Empfehlung, bei Tumoren mit niedrigem Risiko mit einem Durchmesser < 2 cm einen tumorfreien Rand von 4 mm zu erzielen. Bei Tumoren mit erhöhtem Risiko mit einem Durchmesser > 2 cm sollte man einen Sicherheitsabstand von 6 mm belassen [13].
Die aktuelle Therapie ist ein multidisziplinärer Ansatz, in der die chirurgische Resektion mit tumorfreien Rändern im Vordergrund steht. Durch eine adjuvante Radiochemotherapie ist die 5-Jahres-Überlebensrate deutlich gestiegen. Ziel der Therapie ist eine lokale Kontrolle des Tumorwachstums [11, 14].
Prognose
In der Therapie des cSCC steht der kurative Ansatz durch die lokoregionäre Tumorkontrolle im Vordergrund. 75 % der lokalen Rezidive als auch der Metastasen zeigen sich in den ersten zwei Jahren und 95 % in den ersten fünf Jahren. Eine engmaschige Kontrolle sollte mindestens in diesem Zeitraum durchgeführt werden, (Empfehlungsgrad A) [15]. Insgesamt ist jedoch die Inzidenzrate für Hautkrebs bei Zustand nach in-situ als auch invasivem cSCC erhöht [16].
Fall 1: Plattenepithelkarzinom der Kopfhaut ohne Knocheninfiltration
Ein 84-Jähriger mit bekanntem malignem Melanom bei Zustand nach chirurgischer Entfernung und Radiochemotherapie stellte sich aufgrund einer neuen ulzerierenden kutanen Läsion im Bereich des Vertex in unserer Spezialsprechstunde für rekonstruktive Neurochirurgie vor. Die eiternde, übelriechende Neoplasie hatte einen Durchmesser von 6 cm und wurde durch einen ambulanten Pflegedienst regelmäßig verbunden. Onkologisch wurde eine kurative Operation ausgeschlossen.
Der Patient litt unter der zunehmenden sozialen Isolation bedingt durch den Tumorgeruch. Der Patient wünschte eine Zwischenlösung zur Wiederherstellung bzw. Verbesserung seiner Lebensqualität. Eine CCT-Untersuchung konnte die Infiltration des Schädelknochens ausschließen. Zusätzlich bestand bei dem Patienten eine Hauterkrankung (Hailey-Hailey-Krankheit. Hierbei handelt es sich um eine angeborene Verhornungsstörung der Haut, wobei es zu einer akantolytischen Blasenbildung kommt). Es bestanden mehrere internistisch relevante Neben- diagnosen.
Der Patient wünschte ausdrücklich eine operative Versorgung. Im Rahmen des chirurgischen Aufklärungsgesprächs wurde mit dem Patienten ausführlich besprochen, dass aufgrund der Intubationsnarkose ein hohes perioperatives Risiko besteht. Es wurde ebenfalls angesprochen, dass es sich bei der operativen Versorgung um eine ultima ratio-Option handelt.
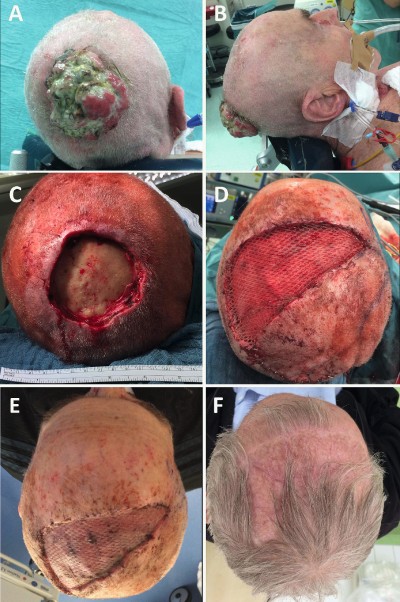
Um die Operationstechnik und -dauer so einfach wie möglich zu gestalten, wurde die Tumorresektion knapp am Tumorrand ohne Gewährleistung des Sicherheitsabstandes durchgeführt (Abb. 1). Bei der Tumorresektion wurde das tumorbefallene Galea-Periost des Schädelknochens mitreseziert. Der resultierende integumentäre Defekt betrug 6 cm im Durchmesser. Ein Verschiebe-Schwenk-Lappen war vonnöten, da auf dem bloßen Knochen die Transplantation einer Spalthaut nicht angenommen werden würde. Daher wurde ein U-förmiger Verschiebe-Schwenk-Lappen von der Frontalregion, basierend auf den Temporalgefäßen auf eine Ebene oberhalb des Galea-Periostes gehoben, in den Defekt hinein geschwenkt und mit den Hauträndern spannungsfrei vernäht (Abb. 2). Der Hebedefekt des Verschiebe-Schwenk-Lappens, wo ein gut durchblutetes Galea-Periost als Boden verblieb, wurde mit einer gemeshten Spalthaut (Dicke 0,4 mm) versehen. Die Wundheilung gestaltete sich komplikationsfrei und der Patient konnte am fünften postoperativen Tag nach Hause entlassen werden (Abb. 1 E). Die histologische Aufarbeitung des Tumormaterials zeigte ein Plattenepithelkarzinom vom nodulärem Typ, ulzeriert mit maximaler Tumordicke von 6 mm. Trotz der Resektion ohne Sicherheitsabstand beobachteten wir keine Tumorrezidive bei der letzten Kontrolluntersuchung fünf Jahre nach dem Eingriff (Abb. 1 D).
Abb. 1: Das palliative Operationskonzept und klinischer Verlauf des Patienten im Fall 1 mit Plattenepithelkarzinom der Kopfhaut ohne Knochenbefall.
(A B) Präoperative Präsentation des übelriechenden, ulzerierenden Tumors. Dieser wurde circa ein Jahr lang regelmäßig mit Verbänden durch den Pflegedienst behandelt. Aufgrund des ausgedehnten Befundes im fortgeschrittenen Alter des Patienten wurde eine chirurgische Operation im Sinne der Leitlinienempfehlungen als nicht sinnvoll erachtet. Dennoch stellte sich der Patient mit der Bitte um Verbesserung seiner Lebensqualität durch Resektion des Tumors vor.
(C) Die Tumorexzision wurde ohne Einhaltung des Sicherheitsabstandes durchgeführt. Diese war eine ultima ratio-Strategie, um den Operationsaufwand und das Risiko minimal zu gestalten.
(D) Der Resektionsdefekt wurde mit einer einfachen, frontalen Verschiebe-Schwenk-Lappenplastik (VSL) abgedeckt. Der Hebedefekt des VSL wurde mit einer Spalthaut versehen.
(E) Heilungsprozess zum Zeitpunkt der Entlassung am 5. Postoperativen Tag.
(F) Im Follow up fünf Jahre nach dem palliativen Eingriff zeigte sich immer noch kein Tumorrezidiv.
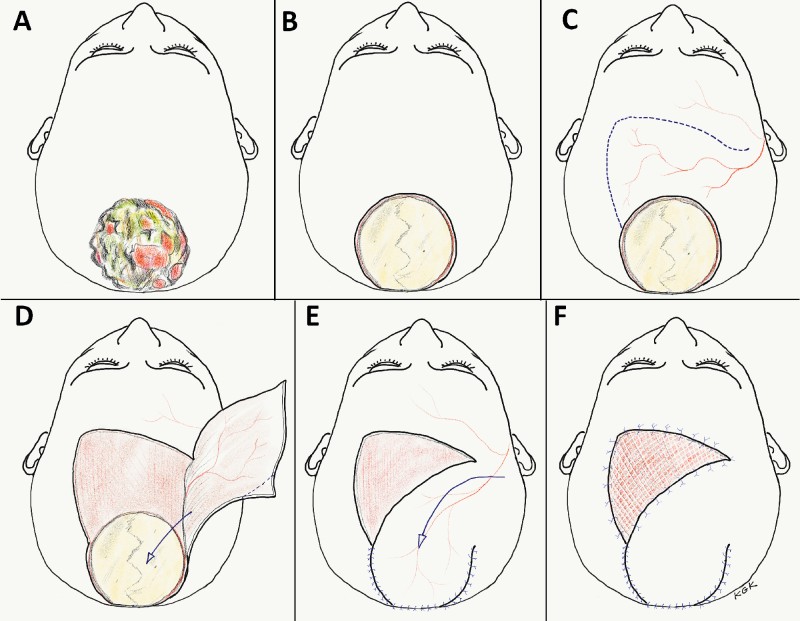
Abb. 2: Eine Schematische Darstellung der angewendeten vereinfachten Operationstechnik.
(A) Mit Pus bedecktes Plattenepithelkarzinom des Vertex.
(B) Eine Resektion wurde ohne Sicherheitsabstand durchgeführt. Als Wundboden sieht man den bloßen Knochen ohne Periost. Eine Spalthaut würde auf dem Knochen nicht anwachsen.
(C) Markierung (punktierte blaue Linie) der frontalen Verschiebe-Schwenk-Lappenplastik (VSL) basierend auf den axialen Temporalis superficialis Gefäßen (Ramus parietalis).
(D) Hebung der Lappenplastik auf eine Ebene oberhalb des gut durchbluteten Galea-Periostes.
(E) Die VSL wird in den Tumorresektionsdefekt hineingeschwenkt und mit den Hauträndern vernäht.
(F) Der Hebedefekt der VSL ist mit einer Spalthaut versehen.
Fall 2: Plattenepithelkarzinom der Kopfhaut mit Knocheninfiltration
Ein 89-Jähriger wurde in einem auswärtigen Krankenhaus aufgrund eines exulzerierenden Tumors im Bereich des Vertex aufgenommen. Histopathologisch zeigte sich in der Tumorbiopsie ein Plattenepithelkarzinom, so dass aufgrund des fortgeschrittenen Alters des Patienten eine palliative Strahlentherapie mit dem Patienten besprochen wurde. Es wurde trotz der offenen Wunde in 33 Sitzungen eine Bestrahlung des Tumorbetts als ultima ratio durchgeführt. Der Patient wurde mit der Empfehlung, im häuslichen Rahmen ein Wundmanagement durch den ambulanten Pflegedienst durchführen zu lassen, in die hausärztliche Weiterbehandlung entlassen.
Aufgrund des riechenden Tumorbefundes, der sozialen Isolation und der damit verbundenen seelischen Belastung stellte sich der Patient in Begleitung seiner Angehörigen in unserer Sprechstunde vor. Auch hier bestand der unbedingte Wunsch des Patienten, den Tumor entfernen zu lassen, auch wenn dieses Vorgehen mit wiederholten Eingriffen einhergehen würde. Eine Computertomographie des Neurocraniums zeigte, dass der Schädelknochen im Bereich des Tumors bereits destruiert war. Jedoch respektierte der Tumor noch die Grenze der Dura mater, insbesondere auch im Bereich des Sinus sagittalis superior. Als Nebenbefund zeigte der Patient Anasarka bei einer dialysepflichtigen Niereninsuffizienz. Bei Vorhofflimmern wurde der Patient mit ASS antikoaguliert.
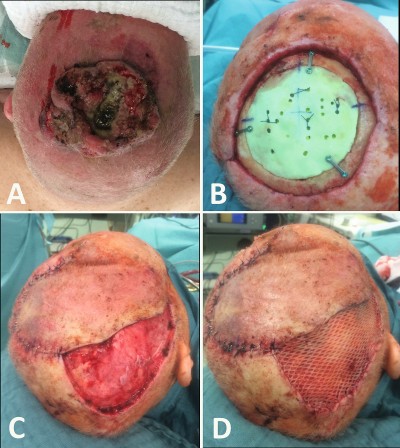
Die palliative Operationsstrategie war ähnlich zu Fall 1 (Abb. 3). Zusätzlich wurde hier der tumorbefallene Knochen durch eine osteoklastische Craniotomie reseziert und der Knochendefekt mit Polymethyl-Methacrylat (PMMA, auch bekannt als Palacos) rekonstruiert. Die Deckung des integumentären Defektes erfolgte wie im vergangenen Fall mit einem einfachen parietalen Verschiebe-Schwenk-Lappen. Der Hebedefekt des Verschiebe-Schwenk-Lappens wurde dann mit einer Spalthaut versehen.
Die histologische Aufarbeitung des Tumors bestätigte den bekannten Befund. Die Wundheilung war komplikationsfrei und der Patient wurde am siebten postoperativen Tag nach Hause entlassen.
Bei der Wiedervorstellung nach drei Monaten zeigten sich punktförmige Tumorrezidive am Resektionsrand an zwei Stellen. Diese waren in deren Frühstadien der Tumorgenese und hatten noch nicht die Unterhaut infiltriert. Diese Tumore wurden in der Ambulanz unter sterilen Kautelen durch Scraping-Manöver entfernt, ohne dass ein erneuter operativer Eingriff unter Intubationsnarkose vonnöten war. Die resultierenden Wunden wurden mit Alginatverbänden zur sekundären Heilung gebracht. Der Patient starb drei Jahre nach dem Eingriff, jedoch mit einer abgedeckten Kopfhaut ohne riechende Ulzeration.
Abb. 3: Das palliative Operationskonzept und der klinische Verlauf des Patienten im Fall 2 mit Plattenepithelkarzinom der Kopfhaut mit Knochenbeteiligung.
(A) Riechender, ulzerierender Tumor der Kopfhaut bei Z. n. nach Biopsie und Bestrahlung.
(B) Resektion des Tumors ohne Einhaltung des Sicherheitsabstandes, Resektion des zerstörten Knochens und Cranioplastik mittels Polymethyl-Methacrylat (PMMA-Polymer).
(C) Eine einfache, frontale Verschiebe-Schwenk-Lappenplastik wurde zur Deckung des Tumordefektes mobilisiert. Diese Lappenplastik wurde auf eine Ebene oberhalb des gut durchbluteten Galea-Periostes gehoben, damit (D) eine Spalthaut auf dem Hebedefekt angebracht werden kann.
Diskussion
Worin besteht in diesen Fällen der Vorteil für die Patienten? Hat sich das Risiko für die Patienten gelohnt? Und welche Rolle spielen das Alter und das fortgeschrittene Stadium der Erkrankung? Mit diesen Fragen haben wir uns zunächst beschäftigt.
Der demografische Wandel schreitet voran
Jeder 7. US-Amerikaner und 5. Europäer ist älter als 65 Jahre. Deutschland liegt mit einem Anteil der über 65-Jährigen von 21 % über dem europäischen Durchschnitt von 17 %. Mit einer Lebenserwartung von weiteren mehr als 20 Jahren wird die Altersgruppe der Patienten, die jetzt über 65 Jahre alt sind, zunehmend älter [17]. Mit der steigenden Lebenserwartung wachsen auch die Ansprüche der Patienten bezüglich der Lebensqualität, die stark mit der jeweiligen gesundheitlichen Konstitution verbunden ist. In der Literatur wird zunehmend über gesundheitsbezogene Lebensqualität berichtet (health-related quality of life, HRQoL).
Besonders im Alter stehen die HRQoL bzw. Maßnahmen zur (Wieder-)Herstellung der HRQoL im Zentrum der Diskussion, wenn über eine Therapie, insbesondere über eine operative Therapie entschieden werden soll [18, 19].
Auf der anderen Seite bedeutet das Altern der Bevölkerung in vielen Bereichen der Medizin eine Zunahme der sozio-ökonomischen Belastungen [20]. Maßnahmen, um eine Pflegebedürftigkeit zu vermeiden bzw. zu reduzieren, sollten in der Behandlung älterer Patienten eine zentrale Rolle spielen. Hier kommt der Medizin eine Schlüsselrollle zu, unter den finanziellen Gegebenheiten eine Versorgung im häuslichen Rahmen bis ins hohe Alter nicht nur als eine Herausforderung, sondern als ein zentrales Ziel der Zukunft zu realisieren.
Leider nimmt im Alter die Häufigkeit vieler Erkrankungen zu, insbesondere sind Krebserkrankungen Erkrankungen des Alters. Wie beim cSCC ist die Resektion des Tumors oft die Therapie der ersten Wahl.
Wann ist eine Operation im hohen Alter sinnvoll?
Hierbei spielen viele Faktoren eine Rolle. Zunehmend wird im Bereich der Notfallmedizin neben dem chronologischen Alter auf Komorbiditäten zur Beurteilung der Gebrechlichkeit (Frailty) Rücksicht genommen [21]. Diese Überlegungen sind auch auf elektive Eingriffe übertragbar. Zudem werden der subjektiven Einschätzung auch objektive Methoden zur Einschätzung der Gebrechlichkeit gegenübergestellt [22–24].
Allgemein gilt: In jedem Fall sollte der individuelle Patient mit seinen Vorerkrankungen und der persönlichen Konstitution im Fokus stehen und nicht eine altersbedingte Selektion.
Palliativ-Operationen – best supportive care
Die häufigste Definition der Palliativ-Operation ist eine Operation, die Symptome, jedoch nicht die Ursache behandelt.
Eine aus dem Angelsächsischem übernommene Begriffsklärung definiert die Operation bei unheilbarer (Krebs-)Erkrankung zur Linderung der Symptome und Verbesserung der Lebensqualität als „palliative surgery” [25]. In diesem Zusammenhang werden auch die Begriffe „heroic surgery” und „mutilating surgery” erwähnt, wobei hier die Kehrseite der Medaille zum Vorschein kommt. Denn dadurch wirken diese beiden Vorwürfe limitierend auf die Operateure, die sich im Kollegium für diese vermeintlichen Vorwürfe rechtfertigen müssen [26].
In unseren beiden Fallbeispielen haben die Patienten im Rahmen der poststationären Nachsorge mehrfach um die Verbesserung ihrer Lebensqualität durch die Entfernung des Tumors gebeten. Traditionell wird in der Chirurgie die Bedeutung der Linderung der Leiden mit der Wichtigkeit, Krankheiten zu heilen, gleichgesetzt [25]. In diesem Geiste haben wir eine Lösung angestrebt, die die Wiederherstellung der Lebensqualität und Erleichterung des seelischen Leidensdruckes durch Beseitigung der riechenden, ulzerierenden Tumore bedeutete. Ein kurativer Ansatz gemäß den Empfehlungen, also eine Tumorresektion unter Einhaltung der Sicherheitsgrenzen, wurde im Vorfeld onkologisch ausgeschlossen, hätte einen signifikant größeren Eingriff bedeutet und damit die Formierung eines ausgedehnten Defekts. Die zur Defektdeckung notwendige frei vaskularisierte Lappenplastik wäre mit höheren perioperativen Risiken und höherer Operationsmorbidität einhergegangen.
Fazit
Die Therapieentscheidung bei ulzerierenden, riechenden Plattenepithelkarzinomen der Kopfhaut bei Hochbetagten sollte im Optimalfall im Konsens eines interdisziplinären Tumorboards getroffen werden [25].
Das Team muss eine individuelle Abwägung treffen, ob die vorgesehene Behandlungsstrategie dem Patienten schadet oder nutzt, vgl. auch den Krebsinformationsdienst des Deutschen Krebsforschungszentrums. Das bedeutet, neben den extensiveren, den Leitlinien gerechten Operationen auch weniger ausgedehnte, einfachere Operationstechniken in Erwägung zu ziehen. Die Vorteile sind eine kürzere Operationsdauer und damit ein geringeres perioperatives Risiko sowie eine kürzere Krankenhausverweildauer. Eine ausführliche Aufklärung des Patienten über die Operation als ultima ratio-Option ist genauso unerlässlich wie die postoperative Nachsorge.
Schlussendlich befinden sich die Patienten in der sozialen Isolation, da sie oft aus Schamgefühl das öffentliche Leben meiden. Soziale Isolation ist das Gefühl eingesperrt zu sein und bedeutet Verlust der Lebensqualität und -lust. In diesen speziellen Fällen kann die chirurgisch-palliative Therapie mit einer einfachen Operation die Lebenslust und -qualität der Patienten wiederherstellen.
M. Reza Boroumand, Dr. med. Julia Masomi-Bornwasser, Prof. Dr. med. Kartik G. Krishnan
Sektion Neurochirurgie, Klinik für Unfallchirurgie, Orthopädie und Neurochirurgie, Kliniken Frankfurt-Main-Taunus, Standort: Bad Soden am Taunus, E-Mail via: haebl@laekh.de
Multiple Choice-Fragen
Die Multiple Choice-Fragen zu dem Artikel „Das Plattenepithelkarzinom im Bereich des Schädels bei Hochbetagten – Palliative Operation zur Erhaltung der Lebensqualität“ von M. Reza Boroumand, Dr. med. Julia Masomi-Born- wasser und Prof. Dr. med. Kartik G. Krishnan finden Sie im Mitglieder-Portal der Landesärztekammer Hessen (https://portal.laekh.de) sowie auf den Online-Seiten des Hessischen Ärzteblattes (www.laekh.de). Die Teilnahme zur Erlangung von Fortbildungspunkten ist ausschließlich online über das Mitglieder-Portal vom 25. Januar 2021 bis 24. Juli 2021 möglich.
Die Fortbildung ist mit zwei Punkten zertifiziert. Mit Absenden des Fragebogens bestätigen Sie, dass Sie dieses CME-Modul nicht bereits an anderer Stelle absolviert haben.
Dieser Artikel hat ein Peer-Review-Verfahren durchlaufen. Nach Angaben der Autoren sind die Inhalte des Artikels produkt- und/oder dienstleistungsneutral, es bestehen keine Interessenkonflikte.
Laufzeit geändert: Alle CME-Fortbildungen sind jetzt nur noch sechs Monate lang zu bearbeiten.
Die Literaturhinweise finden Sie am Ende dieser Seite unter „Artikel herunterladen“ in der PDF-Version dieses Artikels.
Danksagung: Die Patienten wurden in der Klinik für Neurochirurgie, Universitätsklinikum Gießen unter der Leitung von Prof. Dr. med. Eberhard Uhl behandelt. Wir bedanken uns für die vertrauensvolle Zusammenarbeit und Unterstützung.