Teil 2: Fehler, Verfahren und Akteure
Katrin Israel-Laubinger, Silke Nahlinger, Nina Walter
Das Konzept der Patientensicherheit und seine gesetzlichen Grundlagen unterliegen in neuerer Zeit einem Wandel. Damit verbunden ändert sich auch der Umgang mit Behandlungsfehlern im Medizinbetrieb. Die Begriffe Qualitätsmanagement, Risikomanagement und Qualitätssicherung sind zwar eng mit der Patientensicherheit verknüpft, werden jedoch oft in unterschiedlichen Bedeutungszusammenhängen verwendet, was das Verständnis häufig erschwert. Über welche Verpflichtungen wird die Behandlungsqualität gesichert? Wie ist unser heutiges Verständnis vom Umgang mit Fehlern? Welche Institutionen sind beteiligt? Der zweite Artikel der Serie „Patientensicherheit“ schließt den Überblick über die Grundlagen des Themas ab.
Wie hat sich das Thema „Patientensicherheit“ entwickelt?
Das Konzept einer möglichst sicheren Behandlung ist von Anfang an in der Medizin verankert und wird heute sogar als „Leitgedanke in der Weiterentwicklung des Gesundheitswesens“ angesehen [1–3]. Diese positive Entwicklung wurde besonders durch die Aufarbeitung der Behandlungsfehlerprozesse in den USA in den 1970er- und 1980er-Jahren angestoßen, durch die hohe Folgekosten entstanden und bestimmte Versicherungen nicht mehr verfügbar waren. Im Nachgang führten systematische Untersuchungen über die Häufigkeit von Fehlern bei stationären Behandlungen zu der Erkenntnis, dass die „…Gesundheitsversorgung… nicht so sicher (ist), wie sie sein könnte“ [4, 5]. Dies löste auch in Deutschland eine intensive Auseinandersetzung mit dem Thema Patientensicherheit aus und förderte die Gründung verschiedener Institutionen und Initiativen, die sowohl von der Ärzteschaft als auch vom Gesetzgeber getragen werden. Hierzu gehörten 1995 die Zentralstelle der Deutschen Ärzteschaft zur Qualitätssicherung in der Medizin – seit 2003 das Ärztliche Zentrum für Qualität in der Medizin (ÄZQ) – sowie 2005 das Aktionsbündnis Patientensicherheit e. V. (APS). 2009 wurde das Institut für Patientensicherheit in Bonn (IfPS) gegründet, das sich mit Forschung und Lehre zum Thema beschäftigt. Auch das Patientenrechtegesetz von 2013 und die Ergänzung der Qualitätsmanagement-Richtlinie des Gemeinsamen Bundesausschusses (G-BA) von 2016 waren wichtige Schritte zur Förderung der Patientensicherheit [6–11].
Als „Meilenstein“ in der Entwicklung eines modernen Konzepts von Patientensicherheit wird jedoch vor allem der US-amerikanische Report „To Err is Human – Building a Safer Health System“ des Institute of Medicine aus dem Jahr 2000 bezeichnet.Er zeigte auf, dass Fehler im Gesundheitswesen häufig sind und in der Folge oft zu vermeidbaren unerwünschten Ereignissen führen. Daher sollten im Medizinbetrieb ein neues Verständnis für Behandlungsfehler und neue Handlungsoptionen erarbeitet werden. Diese Entwicklung wurde einerseits durch die „Versicherungskrise“ in den USA, andererseits durch die Entstehung neuer Organisationsformen, den allgemeinen wissenschaftlichen Fortschritt sowie die zunehmende Aufmerksamkeit in der Bevölkerung unterstützt und damit ein „…modernes Verständnis für das Problem Patientensicherheit…“ gefördert [5, 7, 12–15].
Fehler im Medizinbetrieb und der Umgang mit ihnen
Laut Gesundheitsberichterstattung des Bundes treten Behandlungsfehler besonders in drei Bereichen auf: in der Dokumentation, der Organisation und durch Behandlungen in ungeeigneten Einrichtungen [17].So können potenzielle Fehlerquellen in der wachsenden Zahl diagnostischer und therapeutischer Optionen, der zunehmenden Komplexität des medizinischen Alltags, der großen Anzahl von Schnittstellen innerhalb einer Behandlung sowie im Streben nach Wirtschaftlichkeit liegen [16]. Laut der Bundesstatistik der Gutachter- und Schlichtungsstellen der Bundesärztekammer (BÄK) ist die Zahl der Anträge auf vermutete Behandlungsfehler 2018 mit knapp 10.839 leicht rückläufig. Sachentscheidungen (z. B. gutachterliche Bescheide) wurden am häufigsten im stationären Bereich bzw. in der Unfallchirurgie sowie in der Orthopädie getroffen [18].
Laut einer aktuellen Metaanalyse, die mehr als 330.000 Patienten seit dem Jahr 2000 einschloss, traten bei 12 % aller Patienten Schäden während einer medizinischen Behandlung auf.Der Anteil vermeidbarer Schäden lag bei 6 %. Von diesen wurden 12 % als schwere vermeidbare Schäden eingeordnet, die zu anhaltender Behinderung oder zum Tod der Patienten führten. Die häufigsten vermeidbaren Schäden waren mit medikamentöser Behandlung oder invasiven bzw. chirurgischen Behandlungen verknüpft. Die Prävalenz vermeidbarer Patientenschäden war unter chirurgischer oder intensivmedizinischer Behandlung im Vergleich zur Therapie im Allgemeinkrankenhaus höher [19]. Zwar haben sich die Akzeptanz und Bewältigung von Behandlungsfehlern, die auch durch die moderne Medizin entstehen können, bereits positiv entwickelt, doch muss die Fehlerkultur laufend verändert und verbessert werden, um die Häufigkeit unerwünschter Ereignisse weiter zu verringern: Abseits einer „Culture of blame“ und des „Sündenbockprinzips“ sollten Behandlungsfehler im Alltag offen und sachlich sowie „prospektiv und qualitätssichernd“ bearbeitet werden können. Nur so kann aus diesen Fehlern gelernt und die Ableitung von wirksamen Gegenmaßnahmen ermöglicht werden – dies gilt sowohl für die einzelne Behandlungseinheit, als auch für „…(die) Gesundheits-Selbstverwaltung und … das Leistungs-, Vertrags- und Versorgungsgeschehen“ [7, 16, 17, 20].
Unerwünschte Ereignisse sollen nicht einzelnen Personen zugeschrieben, sondern die grundlegenden systematischen Ansätze dieser Fehler müssen erkannt werden, um eine funktionierende Fehlerkultur zu etablieren und Maßnahmen der Risikoprävention zu entwickeln. Auch die Umgestaltung von Hierarchien, der Kommunikation sowie das „aktive Lernen aus kritischen Ereignissen“ können unter Einbeziehung aller Berufsgruppen die Patientensicherheit verbessern. Insgesamt bleibt jedoch besonders die „…langfristige Veränderung der Sicherheitskultur“ eine große Herausforderung im komplexen Medizinbetrieb. Um das Verständnis für unerwünschte Ereignisse und den Einfluss bestehender Maßnahmen auf ihre Bewältigung und Vermeidung besser zu verstehen, sind zudem weitere Erkenntnisse aus der Forschung notwendig [4, 16, 19, 20].
Einbettung Patientensicherheit
Patientensicherheit ist das Ziel sowohl des Risiko- als auch des Qualitätsmanagements und steht zudem an der Schnittstelle beider Systeme. Der Begriff wird mit unterschiedlichen Perspektiven und Schwerpunkten definiert. Im Mittelpunkt stehen aber immer die Häufigkeit unerwünschter Ereignisse, deren Gefährdungspotenzial für den Patienten sowie mögliche Lösungsansätze. Nach der Identifizierung von Fehlerquellen können Gegenmaßnahmen entwickelt werden. In Einrichtungen der Krankenversorgung sollten Risiko- und Qualitätsmanagement (RM, QM) grundsätzlich eng verknüpft sein; die Einführung entsprechender Systeme ist seit 2005 gesetzlich verpflichtend [4, 16, 20–22]. Deren praktische Umsetzung in der Einrichtung bezieht alle Mitarbeiter und Patienten ein und liegt in der Verantwortung der Leitung. Damit soll die Qualität der Patientenversorgung kontinuierlich und systematisch unter Einbeziehung aller Abläufe gefördert werden, die Einfluss auf die Struktur-, Prozess- und Ergebnisqualität haben. Die notwendigen Anforderungen, mit denen bestimmte Qualitätsziele erreicht werden sollen, müssen durch geplante und systematische Tätigkeiten – Maßnahmen der Qualitätssicherung (QS) – erfüllt werden. Die Ergebnisse und Erkenntnisse daraus fließen wiederum in das QM-System ein. Werden die Qualitätsziele des QM nicht erreicht, liegt ein „Fehler“ vor. In der Gesundheitsversorgung sind dies „Abweichungen von der üblichen, nach dem aktuellen Stand der Wissenschaft für die Erreichung des Behandlungserfolges optimalen Vorgehensweise“ [11, 21, 23].
Um die Häufigkeit von Behandlungsfehlern systematisch zu verringern, verankerte der G-BA im Jahr 2016 ausnahmslos die QM-Instrumente RM, Fehlermanagement und Fehlermeldesysteme in der QM-Richtlinie.Maßnahmen desRM sind somit ein fester Bestandteil des QM, um Fehler und unerwünschte Ereignisse zu vermeiden und eine Sicherheitskultur zu entwickeln. Das Vorgehen, ein Qualitätsziel festzulegen, dessen Umsetzungsgrad zu messen und Maßnahmen zur Qualitätsverbesserung zu erarbeiten, ist in QS und QM ähnlich.QS wird als „…entscheidende Voraussetzung für ein leistungsfähiges Gesundheitssystem…“ gesehen und soll die Umsetzung und Verbesserung von Qualitätsmaßnahmen aller medizinischen Berufsgruppen abbilden [11, 24–26].
Gesetzliche Grundlagen
Das Sozialgesetzbuch V legt die wichtigsten Grundlagen für die Behandlungsqualität im Gesundheitswesen fest: Leistungen der Krankenversorgung sind „…in der fachlich gebotenen Qualität…“ zu erbringen.Im System derGesetzlichen Krankenversicherungen (GKV) müssen Maßnahmen der einrichtungsübergreifendenQS und ein internes QM-System etabliert werden (§ 135a SGB V). Der G-BA legt in seinen QM-Richtlinien auch Maßnahmen zur Verbesserung der Patientensicherheit fest (§ 136a SGB V), denen in der Richtlinie eine große Bedeutung eingeräumt wird. Auch Grundzüge des RM sowie Verfahren und Elemente wie beispielsweise Fehlermeldesysteme sind dort festgelegt. Die Kassenärztlichen Vereinigungen kontrollieren im ambulanten Bereich die Qualität der vertragsärztlichen Maßnahmen (§ 135b Abs. 2 SGB V).
Auch die Fortbildungsverpflichtung für Ärzte ist im SGB V geregelt (z. B. § 95d)[3, 11, 25–27].QM und QSbei Pflegeeinrichtungen sind in § 112 SGB XI festgelegt.Auch in vielen weiteren Gesetzen wie dem Arzneimittelgesetz (AMG), dem Medizinproduktegesetz (MPG) oder dem Infektionsschutzgesetz (IfSG) sind Qualitätsvorgaben verankert.DasPatientenrechtegesetz von 2013 enthält unter anderem Regelungen zur Fehlervermeidung sowie zum QM und RM. Die (verfahrensunabhängige) Verpflichtung zur QS ist im Hessischen Heilberufsgesetz sowie in der Berufsordnung für Ärztinnen und Ärzte in Hessen verankert. Neben Gesetzen und Richtlinien dienen auch die evidenzbasierte Medizin (EBM), medizinische Leitlinien, Qualitätszirkel und Konferenzen (z. B. Tumorkonferenzen), die leistungsabhängige Vergütung oder das Lernen aus Fehlern mittels Fehlermeldesystemen der Sicherung der Behandlungsqualität.In Hessen soll es zudem eine Verordnungfür Patientensicherheit geben, die die Etablierung von qualifizierten Patientensicherheitsbeauftragten in hessischen Kliniken sowie einen Landesbeirat für Patientensicherheit vorsieht [3, 7, 10, 25, 28–34].
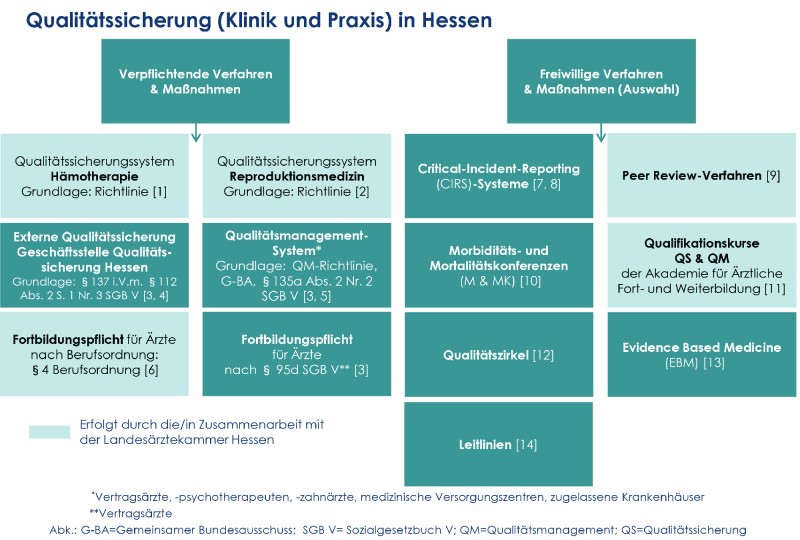
Qualitätssicherung (Klinik und Praxis) in Hessen
Qualitätssicherung und Qualitätsmanagement im Bereich der Landesärztekammer Hessen
Bei der Landesärztekammer Hessen (LÄKH) werden fachbezogene QS-Maßnahmen in der Hämotherapie und der Reproduktionsmedizin durchgeführt [37]. Dabei werden gesetzliche Vorgaben zur Überwachung bestimmter Therapien mit dem Ziel umgesetzt, die Patientensicherheit zu verbessern. Die LÄKH ist Mitglied bundesweiter Arbeitsgruppen bei der BÄK, die eine gemeinsame Grundlage für die länderspezifischen QS-Verfahren erarbeiten. In diese Gremien fließen auch Verbesserungsvorschläge der hessischen Ärzte ein, die im kollegialen Dialog bei der praktischen Umsetzung der QS-Verfahren entstehen – dies fördert deren fortlaufende Weiterentwicklung. Außerdem unterstützt die LÄKH freiwillige ärztliche Initiativen zur Sicherung und Verbesserung der Qualität wie zum Beispiel Peer-Review-Verfahren. In regelmäßigen Veranstaltungen können Ärzte, die mit QS-Funktionen betraut sind, ihre Erfahrungen austauschen und Kenntnisse auffrischen. Auch das Programm der Akademie für Ärztliche Fort- und Weiterbildung der LÄKH zeigt die Praxisbedeutung von QS und QM. Neben Moderatorentrainings und Veranstaltungen zu Peer-Review-Verfahren wird regelmäßig ein großer Blockkurs zum ärztlichen Qualitätsmanagement angeboten, der sowohl Grundlagen als auch methodische Anwendung vermittelt [38].
Bereits 1977 wurde die unabhängig arbeitende Gutachter- und Schlichtungsstelle eingerichtet, die Anträge auf vermutete Behandlungsfehler bearbeitet [39]. Die Überwachung der Fortbildungspunktpflicht für Fachärzte, Zertifizierungsverfahren für medizinische Fortbildungsmaßnahmen und die Verankerung von Vorgaben in der ärztlichen Weiterbildung liegen ebenfalls bei der LÄKH, vgl. Grafik „Qualitätssicherung (Klinik und Praxis) in Hessen“.
Ausblick
Im nächsten Artikel der Serie „Patientensicherheit“ wird eine der wesentlichen Aufgaben der Stabsstelle Qualitätssicherung der Landesärztekammer Hessen und deren Bedeutung für die Patientensicherheit vorgestellt: Die Qualitätssicherung in der Hämotherapie.
Akteure der QS im Gesundheitswesen
- Bundesärztekammer (BÄK)
- Landesärztekammern (LÄK, ÄK)
- Gemeinsamer Bundesausschuss (G-BA)
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)
- Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (IQTiG)
- Landesgeschäftsstellen für Qualitätssicherung (LQS)
- Ärztliches Zentrum für Qualität in der Medizin (ÄZQ)
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)
- Aktionsbündnis Patientensicherheit (APS)
Quellen: [25, 35, 36]
Katrin Israel-Laubinger, Silke Nahlinger, MPH, Nina Walter, M.A., Stabsstelle Qualitätssicherung der Landesärztekammer Hessen, E-Mail: qs@laekh.de, Fon: 069 97672-195
Die Literaturhinweise finden Sie in der PDF-Version der aktuellen Ausgabe auf unserer Website unter https://www.laekh.de/heftarchiv/ausgabe/2020/januar-2020