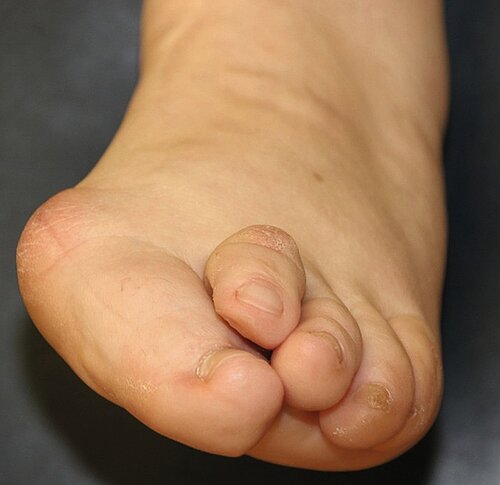
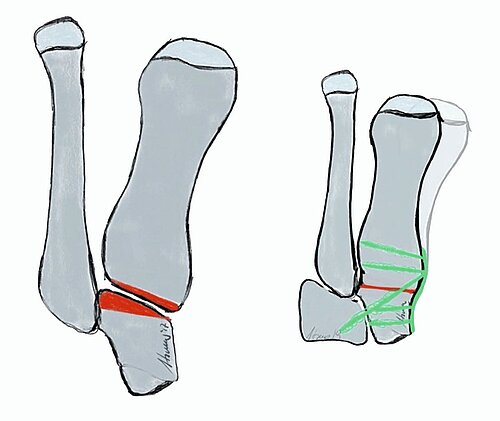
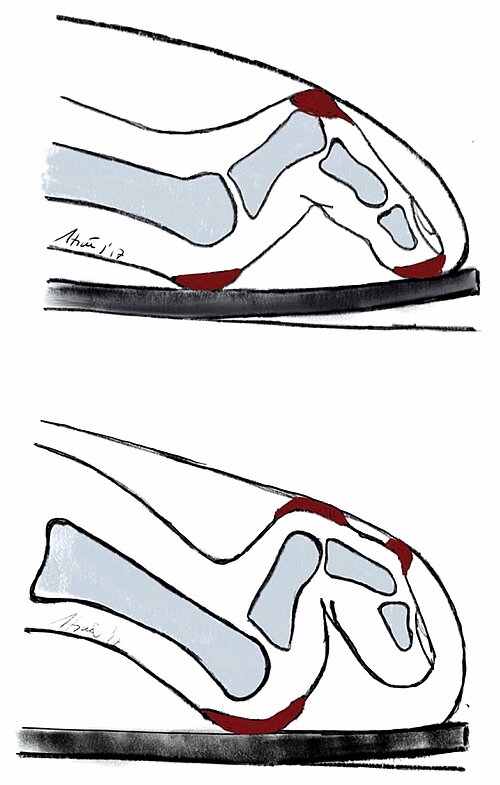
In groß angelegten Studien geben ca. 40–60 % der befragten Erwachsenen Fußprobleme an, 90 % davon betreffen den Vorfuß (Abb. 1). Der Hallux valgus wiederum ist die häufigste Vorfußdeformität (23–35 % der Gesamtpopulation). Über 80 % der Hallux valgus-Operationen werden beim weiblichen Geschlecht durchgeführt [1]. Begleitend findet man oft das metatarsalgieforme Schmerzsyndrom und Fehlstellungen der kleinen Zehen wie Hammer – und Krallenzehen. Bei einer Arthrose des Metatarsophalangealgelenkes 1 (MTP 1 ) spricht man von einem Hallux rigidus.
Diagnostik
Bei der klinischen Untersuchung des Fußes werden die Fehlstellung der Großzehe und/oder Kleinzehen sowie der Fußtyp diagnostiziert. Auch wird objektiviert, ob eine Fußdeformität vorliegt. Bei der manuellen Untersuchung werden die Funktionen der Zehen- und Fußgelenke geprüft und bei Bedarf eine beobachtende Ganganalyse durchgeführt. Weiterführende Untersuchungen in anderen Fachgebieten wie Neurologie, Angiologie, Dermatologie und Radiologie können notwendig werden.
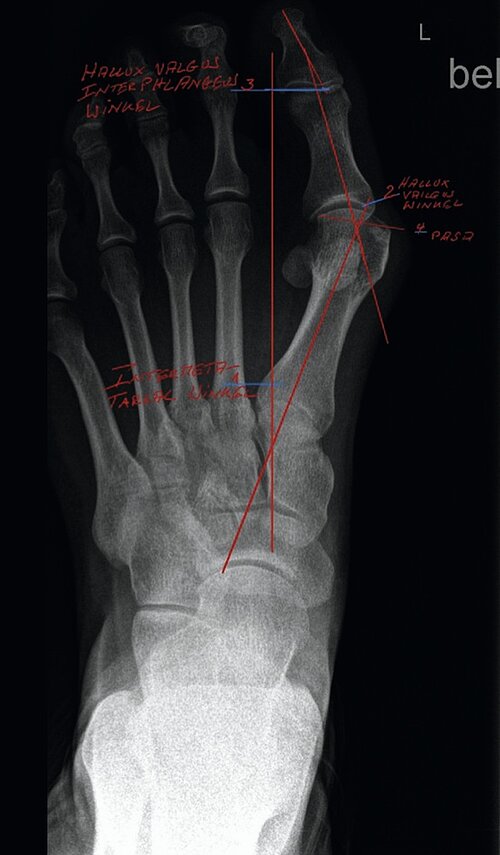
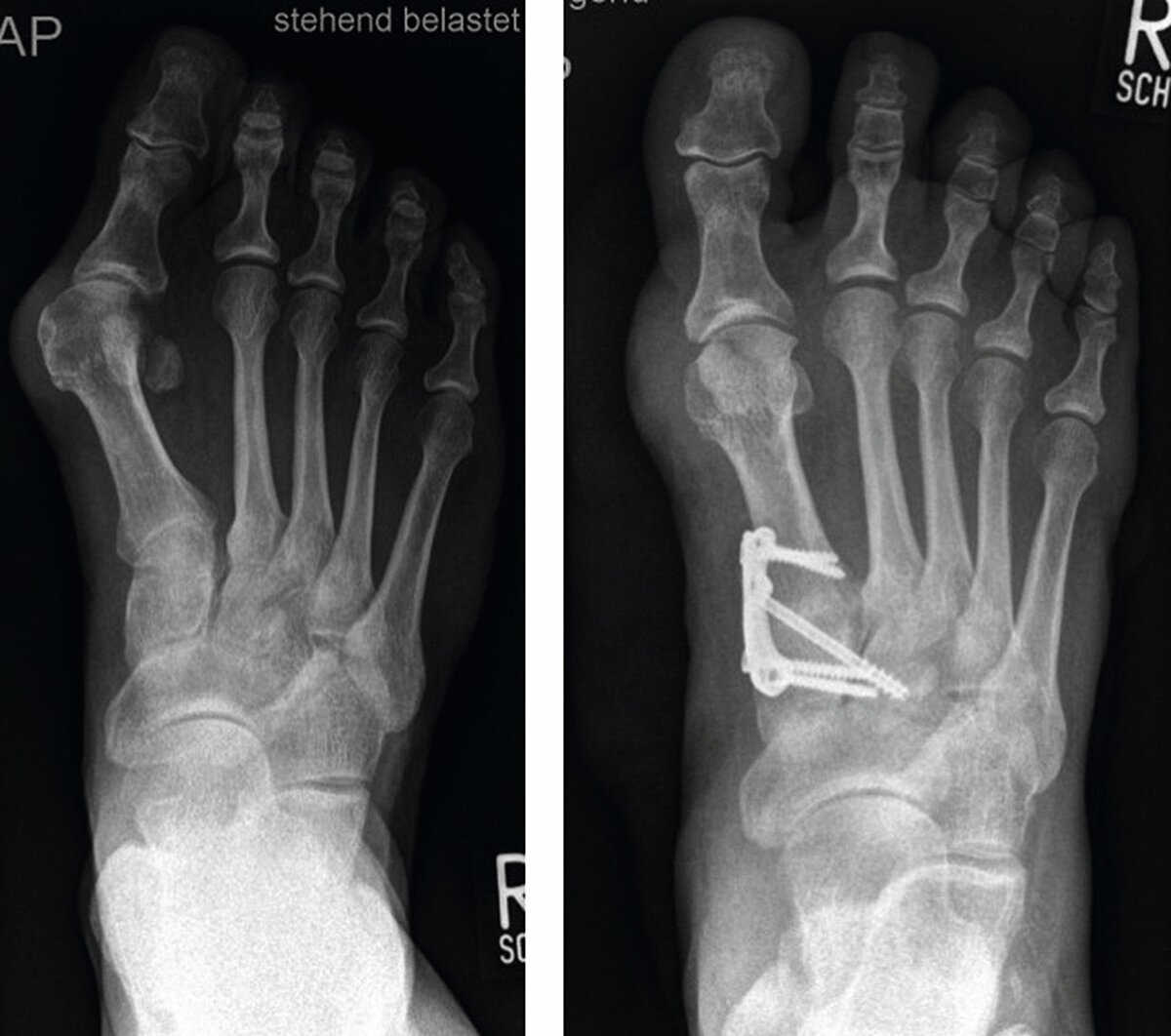
Die wichtigste bildgebende Diagnostik ist nach wie vor die Röntgenaufnahme des Fußes unter Belastung im a.p. (Abb. 2) und seitlichen Strahlengang sowie eine Aufnahme in 45°. Im Rahmen dieser Untersuchung werden der sog. Hallux valgus-Winkel, Intermetatarsalwinkel, Kopf-Gelenkwinkel sowie der Metatarsale-Index ermittelt [2,3]. Weiterhin wird die Knochen- und Gelenkstruktur zur Abklärung z. B. einer Arthrose (Gelenkverschleiß), Osteoporose, Osteonekrose, Osteoarthropathie etc. beurteilt. Als weitergehende Verfahren stehen die Kernspintomographie, die Computertomographie, digitale Volumentomographie (DVT) und/oder die Szintigraphie zur Verfügung.
Konservative Therapie
Vor einer operativen Maßnahme sollten immer alle nicht-operativen Möglichkeiten ausgeschöpft werden, obwohl die konservative Therapie des Hallux valgus die Deformität normalerweise nicht rückgängig machen kann. So sollte fußgerechtes Schuhwerk mit normaler Absatzhöhe und genügend breiter Zehenbox getragen werden. Zur Zentrierung des Großzehengrundgelenkes können funktionelle Orthesen zur Redression der Fehlstellung oder auch Tapeverbände mit Kinesio-Tape helfen. Sehr wichtig ist die Aktivierung der Fußmuskulatur beispielsweise durch Krankengymnastik nach dem Konzept der Spiraldynamik. Eine weitere konservative Therapiemöglichkeit ist die individuelle Einlagenversorgung mit Adressierung der Fehlstellung insbesondere im Rückfuß beispielsweise beim Knick-Senkfuß. Es liegen evidenzbasierte Hinweise vor, dass Einlagen Schmerzen reduzieren und die Funktion verbessern können. Wichtig ist eine frühzeitige, kombinierte konservative Therapie, die eine Progredienz der Fehlstellung aufhalten kann, um so eine Operation zu verzögern oder zu vermeiden [4].
Aufklärung
Bei fußchirurgischen Operationen kann es zu Komplikationen wie Infektion, Thrombose, Embolie oder Gefäß-Nervenschäden kommen. Weiterhin sind Restfehlstellungen oder Überkorrekturen ebenso wie eine Pseudarthrose (Nicht-Zusammenheilen des Knochens) letztendlich möglich. Darüber werden die Patienten in der Operationsaufklärung, die ein bis zwei Wochen vor der geplanten Operation stattfindet, speziell über die Chancen und Risiken betreffend des vorzunehmenden Eingriffes informiert. Am Operationstag dürfen sie weder Auto fahren noch wichtige Geschäfte erledigen. Bei ambulanten Eingriffen muss in der ersten Nacht ein Ansprechpartner bei den Patienten sein [5].
Operative Techniken am Vorfuß
Indikationen zur Vorfußchirurgie sind im Normalfall Schmerzen. Im angloamerikanischen Sprachgebrauch wird dies prägnant mit „no pain, no surgery“ treffend beschrieben. Operative Maßnahmen sind indiziert, sofern Beschwerden beim Tragen von normalem Schuhwerk bestehen, nicht jedoch von engen modischen Schuhen mit hohen Absätzen. Dies ist häufig bei Zehendeformitäten der Kleinzehen wie Hammer- und Krallenzehen, beim Hallux valgus oder auch beim therapieresistenten metatarsalgieformen Symptomenkomplex der Fall.
Die Vorfußchirurgie bietet eine Vielzahl von Operationsmethoden. Viele dieser Methoden wurden im Deutschland des frühen 20. Jahrhunderts entwickelt, jedoch modifiziert im angloamerikanischen Sprachraum wesentlich häufiger angewandt. Bei der heutigen orthopädischen Vorfußchirurgie kommen vor allem rekonstruktive gelenkerhaltende Verfahren zum Einsatz. Im Folgenden werden diese Verfahren beschrieben und die Überlegungen und therapeutischen Richtlinien, nach denen wir das individuelle operative Verfahren auswählen, erläutert.
Hallux valgus-Deformität
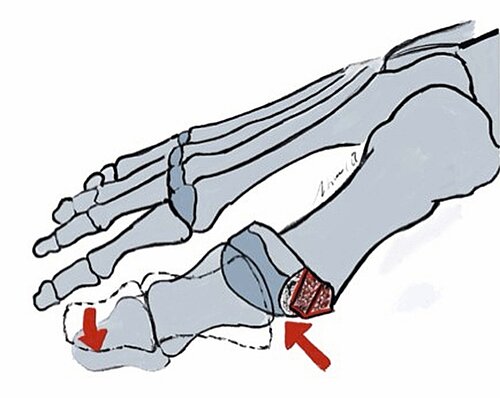
Definition: Beim Hallux valgus handelt es sich um die sog. Schiefzehe, bei der die Großzehe in Richtung zweiter Zehe steht und diese teilweise nach außen abdrängt. Der Hallux valgus gilt als Nebenprodukt unserer Zivilisation durch das Tragen zu enger Schuhe mit hohen Absätzen. Eine genetische Disposition wird als wahrscheinlich angenommen.
AWMF S2e-Leitlinie Hallux valgus [6]
Gemäß der neuen Leitlinie Hallux valgus wird die Fehlstellung nur noch in zwei Schweregrade eingeteilt:
- Leicht/moderat: Intermetatarsalwinkel < 18° und Hallux valgus Winkel < 40°
- Schwer: Intermetatarsalwinkel > 18° und Hallux valgus Winkel > 40°
Im Rahmen der Leitlinienaktualisierung wurde eine systematische Literaturrecherche zu operativen Verfahren bei Hallux valgus durchgeführt. Dabei wurden 46 Studien (30 RCTs, 16 prospektiv-vergleichend) mit insgesamt 100 Studienarmen eingeschlossen, die objektive Behandlungsergebnisse (PROMs) berichteten.
Unterschieden wurden:
- Gelenkerhaltende Osteotomien (z. B. Chevron-, Scarf-, Basisosteotomie, minimalinvasive Techniken der 2. und 3. Generation)
- Gelenkversteifende Verfahren (z. B. TMT-I-Arthrodese)
Die Metaanalyse zeigte eine mittlere Verbesserung des Intermetatarsalwinkels (IMA) um 7,3°, des Hallux-valgus-Winkels (HVA) um 18,9° (am besten mit MIS der 3. Generation: 21,2°) und des AOFAS-Scores um 33,8 Punkte. Signifikante Gruppenunterschiede zeigten sich nur beim Hallux-valgus-Winkel. Die präoperativen Werte hatten maßgeblichen Einfluss auf das Korrekturergebnis. Basierend auf den Ergebnissen wird eine binäre Einteilung der Deformität (leicht/moderat vs. schwer) für die Therapieplanung empfohlen. Die frühere Unterteilung in leicht und moderat ist lt. Leitlinie operativ nicht relevant.
Operative Möglichkeiten der Korrektur
Laterales Release
Indikation: Inkongruenz der Gelenkpartner im Großzehengrundgelenk
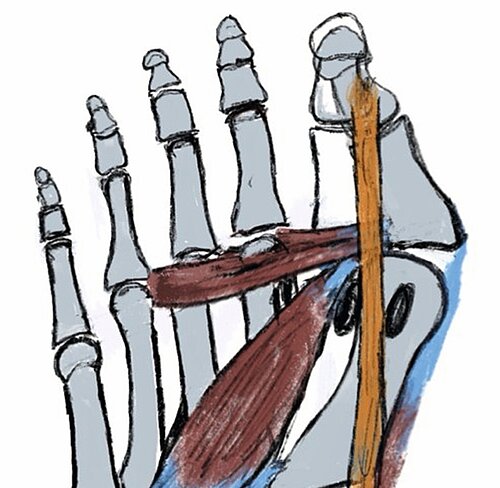
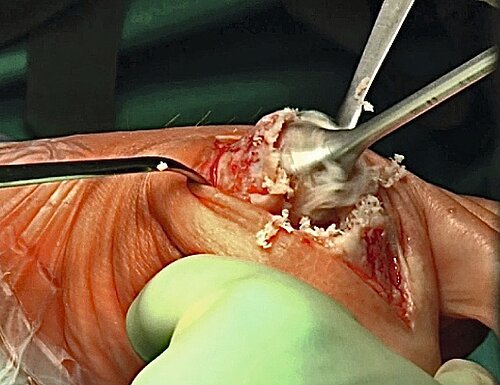
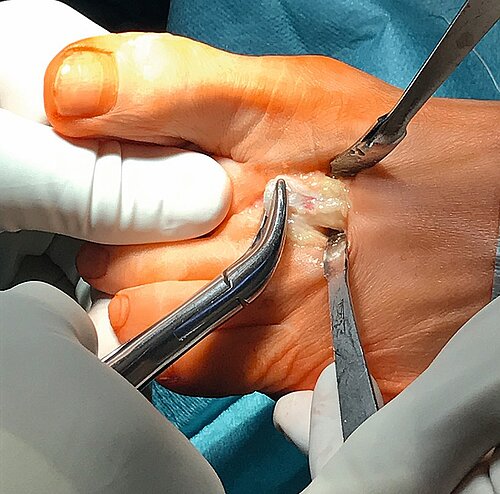
OP-Technik: Beim lateralen Release erfolgt die Durchtrennung des Ligamentum sesamoidale-metatarseum und eine Längsspaltung der lateralen Kapsel sowie ggf. die Abtrennung der Sehne des Muskulus adductor hallucis vom lateralen Sesambein und Großzehengrundglied. Das Vorgehen erfolgt sequenziell, bis eine Abduktion der Großzehe von 30° erreicht wird. Normalerweise erfolgt dieser Eingriff als Zusatzeingriff bei einer Chevron-, Basisosteotomie oder Lapidus-Arthrodese bei Inkongruenzen des Großzehengrundgelenkes (Abb. 3).
Osteotomie an der Grundphalanx der Großzehe
Akin Osteotomie
Definition: Korrektur einer Fehlstellung des Basisgliedes der Großzehe eine sog. Hallux valgus interphalangeus-Fehlstellung oft mit Tangieren der Zehenbeere D2.
Indikation: Fehlstellung mit Tangieren des Zehenmittel/-endgliedes der Zehe D2. OP-Methode der Wahl ist hier die Akin-Osteotomie.
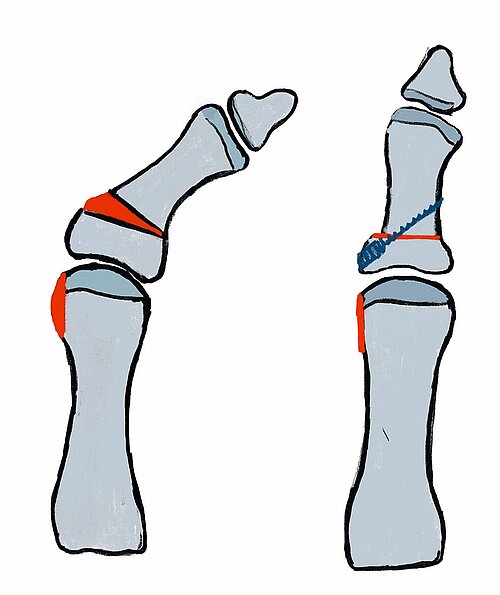
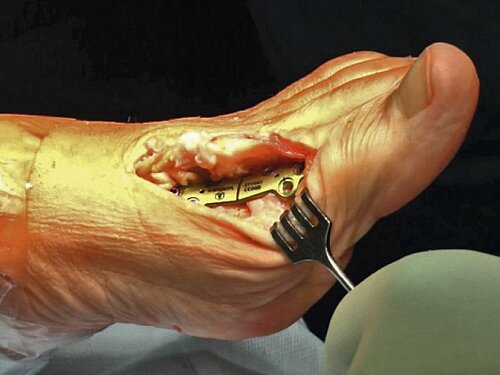
OP-Technik (Abb. 4): Nach Abtragung der Pseudoexostose am Großzehenballen erfolgt eine keilförmige Osteotomie mit einem nach medial offenem Keil an der Basis der Grundphalanx der Großzehe im Sinne einer „close wedge“-Osteotomie. Die Fixation dieser Osteotomie, die nach dem Zuggurtungsprinzip durchgeführt wird, erfolgt meist mittels Spickdraht, Schraube oder spezieller Klammern [7].
Distale Osteotomien am Großzehengelenkkopf
Chevron/Austin-Osteotomie
Definition: Hierunter subsumiert man Korrekturverfahren, bei denen gelenkerhaltend am Großzehengrundgelenkkopf die Fehlstellung korrigiert wird. Es sind die sog. Chevron-/ Austin- und Reverdin-Green-Laird-Osteotomie.
Indikation: Eine Chevron/Austin-Osteotomie wird normalerweise beim leichten bis mäßiggradigem Hallux valgus durchgeführt.
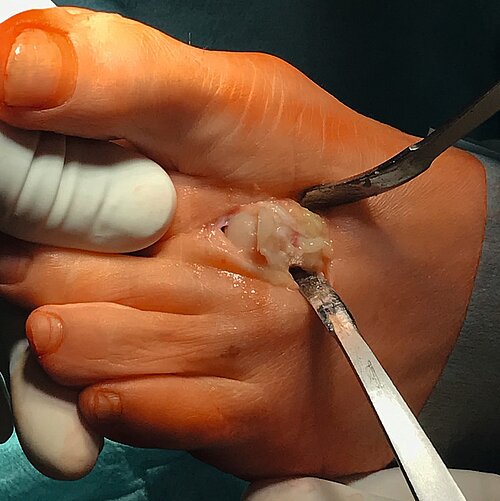
OP-Technik (Abb. 5 a, b): Das Prinzip dieser Operation ist die Verschiebung des Metatarsaleköpfchens nach lateral entlang einer v-förmig angelegten Osteotomie nach lateral (zum äußeren Fußrand hin). Dies geschieht zur Verringerung des Intermetatarsalwinkels. Operativ wird nach dem meist mediodorsalen Hautschnitt, die Kapsel z. B. L-förmig eröffnet und nach sehr sparsamem Abtragen der Pseudoexostose ein Spickdraht in den Metatarsalkopf eingebracht (90° zum Metatarsale 2 und in Richtung Metatarsalekopf 4). Somit wird der Kopf in gleicher Länge mit etwas Plantarisierung verschoben. Diese Art der Operation wurde von Austin 1967 vorgestellt und von Johnson unter dem Namen Chevron-Osteotomie (= im Englischen: v-förmiger Winkel in der Schreinerei) popularisiert [8]. Der v-förmige Winkel beträgt ca. 60–90 Grad, die Lateralverschiebung ist bis ¼ – ½ der Breite des Mittelfußköpfchens möglich. Die Fixation erfolgt meist mittels Barouk Schraube. Bei inkongruenten Gelenken wird diese Art der Operation immer mit einem lateralen Release kombiniert. Bei einem pathologischen Gelenk-Kopf-Winkel ( PASA) kann dieser durch Entnahme eines medialen Keiles durchgeführt werden. Diese OP-Technik wurde von Reverdin-Green-Laird beschrieben.
Distale Osteotomien werden inzwischen auch minimal-invasiv (MICA) durchgeführt. Mittels Fräse erfolgt eine v-förmige Osteotomie unter Röntgenbildwandler. Die Verschiebung des Kopfes kann bis zur vollen Schaftbreite erfolgen, so dass diese Technik ein hohes Korrekturpotential besitzt. Die Fixierung erfolgt mit 1–2 Schrauben.
Schaftosteotomien
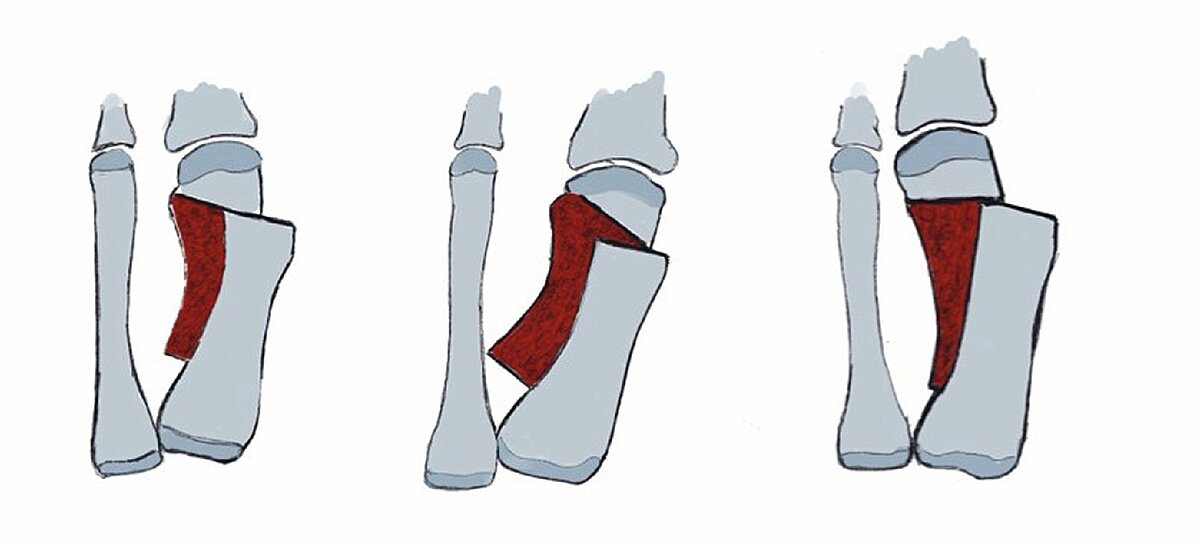
Die Scarf-Osteotomie
Definition: Die Scarf-Osteotomie ist eine z-förmige Umstellungsosteotomie des ersten Mittelfußknochens (Os metatarsale I), bei der der Knochen entlang seiner Diaphyse durchtrennt und so die Hallux valgus-Fehlstellung in allen drei Ebenen durch Verschieben korrigiert werden kann und in zueinander verschiebbare Segmente unterteilt wird, um so die Achse zu korrigieren und die Fehlstellung des Vorfußes zu behandeln.
Indikation: Scarf-Osteotomie wird meist beim leichten bis mittelschweren Hallux valgus eingesetzt. Eine Instabilität im TMT-1 Gelenk muss ausgeschlossen sein.
OP-Technik (Abb. 6 a, b): Es handelt sich um eine z-förmige Längsdurchtrennung des Mittelfußknochens 1, bei der je nach Länge der Durchtrennung kleinere und größere Fehlstellungen korrigiert werden können. Die Scarf-Methode bietet insbesondere die Korrektur in allen drei Ebenen – man kann das Metatarsale 1 gut plantarwärts verschieben, den Metatarsale-Gelenkflächenwinkel korrigieren und je nach Länge der Osteotomie die Translation (kleinzehenwärts) bis zu Dreiviertel der Schaftbreite erreichen. Operativ erfolgt meist ein medialer Hautschnitt sowie nach Darstellung des Metatarsalekopfes und Schaftes, das Setzen von zwei Spickdrähten (Richtung Metatarsalkopf 4), um die Verschiebung mit leichter Plantarisierung zu erreichen. Die Verschiebung kann bis zu Zweidrittel Schaftbreite ggf. mit leichter Rotation um das sog. Troughing zu verhindern. Diese Methode wird meist in einem lateralen Release durchgeführt. Fixiert wird die Scarf-Osteotomie durch zwei Baroukschrauben, so dass eine sichere Fixation entsteht, die im Fußteilentlastungsschuh meist sofort voll belastungsfähig ist [9]. Die Scarf-Osteotomie kann gut bei zusätzlichem Hallux valgus interphalangeus mit einer Akin-Osteotomie kombiniert werden.
Basisosteotomie
Indikation: Korrektur eines mittelschweren Hallux valgus; also ähnlich der Scarf-Osteotomie, ohne Instabilität im TMT 1 Gelenk.
OP-Technik: Nach Hautschnitt und Schaftpräparation wird die basisnahe Korrekturosteotomie ggf. mit einem speziellen Rundsägeblatt oder unter Entnahme eines Knochenkeils mit lateraler Basis durchgeführt. Die Osteosynthese (Verschraubung des Knochens) erfolgt mittels kanülierter Schraube oder winkelstabiler Platte. Die Basisosteotomie kann auch als aufklappende Osteotomie, häufig in Kombination mit einer OP n. Reverdin-Green-Laird zur Korrektur des Metatarsale-Kopfwinkels (PASA) durchgeführt werden. Die Osteosynthese an der Basis erfolgt mittels Platte mit Spacer verschiedener Größen.
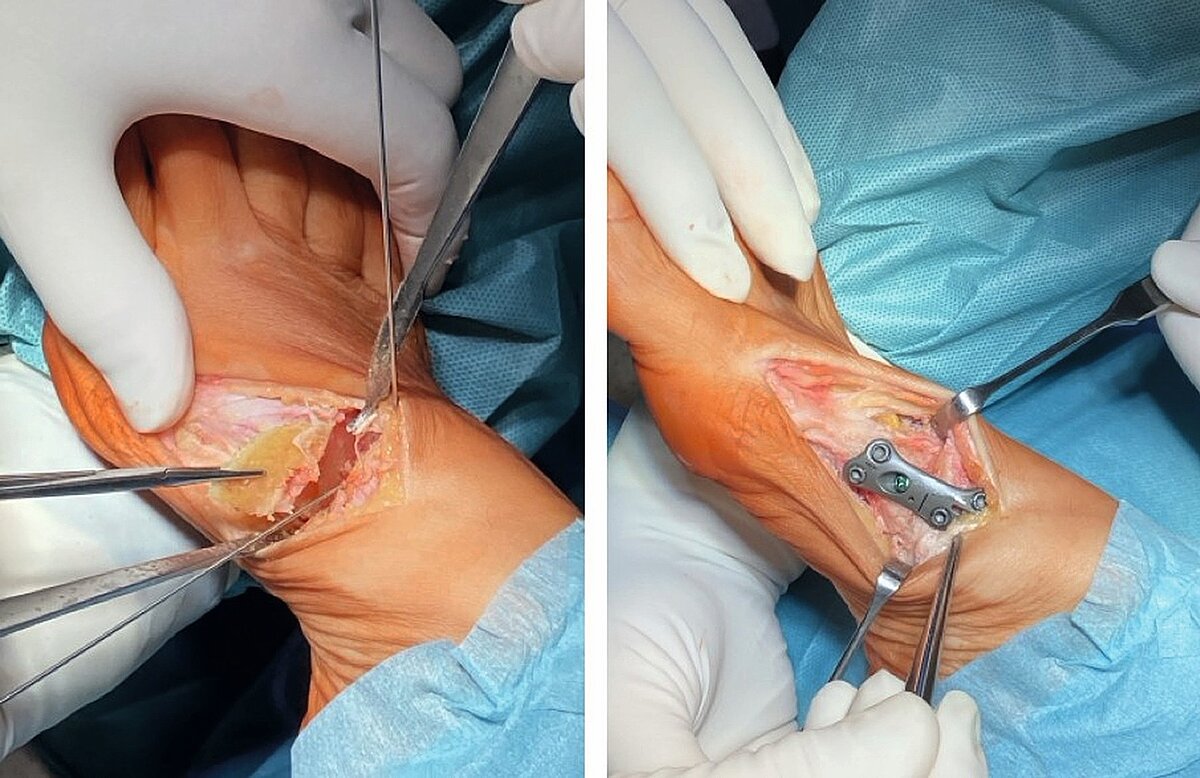
Lapidus-Korrektur-Arthrodese
Indikation: Die Lapidusarthrodese wird beim schwerem Hallux valgus mit Intermetatarsalwinkeln > 18° und Hallux valgus Winkel meist > 40° und/oder instabilem Tarsometatarsal-1-Gelenk (TMT) und dadurch ausgelöstem Absinken des medialen Längsgewölbes durchgeführt.
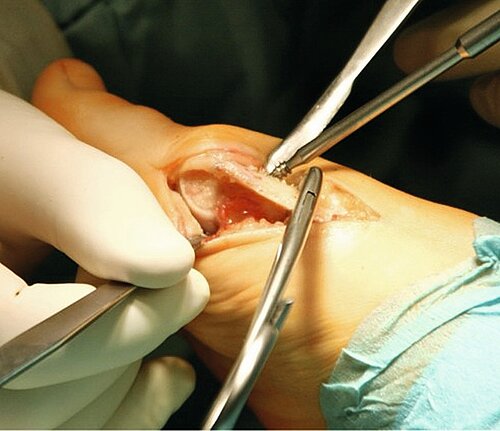
OP-Technik (Abb. 7a, b): Nach mediodorsalem oder medialen Hautschnitt erfolgt Darstellung des Großzehengrundgelenkes und sparsame Abtragung der Pseudoexostose. Danach Präparation des TMT-Gelenkes unter Schonung des Ansatzes des M. tibialis anterior.
Dann wird das TMT-1-Gelenk entknorpelt oder im os cuneiforme 1 eine nach lateral (außen) offene Keilosteotomie (Knochendurchtrennung in Korrekturstellung) zur Korrektur des Intermetatarsalwinkels durchgeführt. Nach mehrfachem Penetrieren des Knochens erfolgt die temporäre Fixation mittels K-Drähten. Nach Röntgenbildwandler Kontrolle erfolgt die Osteosynthese mit winkelstabiler medialer, dorsomedialer oder plantarer Platte und meist zusätzlicher Zugschraube (Abb. 8). Der Abrollvorgang wird durch eine TMT-Versteifung nicht beeinträchtigt. Man sieht aktuell eine Tendenz unter Fußchirurgen, die schwere Hallux valgus-Deformität mittels dieser Technik zu versorgen.
Bei der Lapidusarthrodese kann neben lateralen release eine Korrektur des Gelenkwinkels bei pathologischem PASA-Winkel am Großzehengrundgelenkkopf ebenso wie eine Akin-Osteotomie notwendig werden. Wichtig ist das Erreichen einer achsgerechten Korrektur (Abb. 9a, b).
Resektionsarthroplastik
Indikation: Die Indikation zur Resektionsarthroplastik n. Keller-Brandes sehen wir nur noch in seltenen Fällen z. B. bei ausgeprägten Arthrosen im Großzehengrundgelenk bei Patienten > 75–80 Jahren [10].
OP-Technik: Es wird meist nur eine ca. 1/3 Resektion (Original n. Keller-Brandes 2/3 Resektion des Basisgliedes) mittels Säge durchgeführt.
Zusammenfassende Beurteilung
Insgesamt zeigen moderne Hallux valgus-Korrekturoperationen hohe Erfolgsraten in Bezug auf Schmerzlinderung, Verbesserung von Funktion und radiologischer Korrektur. Typischerweise werden postoperative Hallux-Valgus-Winkel um ~10–15° erreicht. Funktionsscores wie der AOFAS-Score liegen im Bereich von 85–95 Punkten, was eine deutliche Verbesserung darstellt. Festzustellen ist, dass offene und minimal invasive Verfahren sich im Outcome nicht wesentlich unterscheiden [11, 12]. Eine retrospektive Vergleichsstudie (2020) zwischen Scarf-Osteotomie und Lapidus zeigte ähnlich gute Ergebnisse, wobei Lapidus-operierte Füße tendenziell häufiger eine normale anatomische Ausrichtung postoperativ zeigen. Die Chance, einen physiologischen Intermetatarsalwinkel < 10° zu erzielen, war bei der Lapidus-Korrekturarthrodese signifikant höher als mit der Scarf-Osteotomie (um ~17 % erhöht). Funktionell berichteten Patienten beider Gruppen über signifikante Schmerzreduktion und verbesserte körperliche Funktion, im Lapidus-Kollektiv war der Zuwachs im PROMIS-Score für physische Funktion jedoch geringfügig größer [13].
Für die Behandlung von leichten bis mittelschweren Hallux valgus-Deformitäten fanden sich keine signifikanten Unterschiede in den klinischen und radiologischen Parametern zwischen Patienten, die mit Scarf- und Chevron-Osteotomien behandelt wurden [14].
Komplikationen bei Hallux valgus-OP
Die operative Korrektur des Hallux valgus ist ein etablierter Eingriff mit in der Regel guter Prognose. Dennoch sind postoperative Komplikationen nicht selten und sollten im präoperativen Aufklärungsgespräch differenziert thematisiert werden. Die Gesamtkomplikationsrate liegt je nach Operationsverfahren, Patientenkollektiv und Nachbeobachtungszeitraum zwischen 10–30 % [15,16]. Zu den häufigsten Komplikationen zählen in bis zu 10–15 % der Fälle ein Rezidiv des Hallux valgus. Ursachen sind unzureichende Osteotomie und insuffiziente Weichteilkorrektur [17]. Des Weiteren können verbleibende oder neu aufgetretende Schmerzen und ein metatarsalgieformes Schmerzsyndrom in bis zu 20 % der Patient*innen, teils durch Transfermetatarsalgie oder Fehlbelastung objektiviert werden. Pseudarthrosen sind nach einer Lapidus-Arthrodese vermehrt beschrieben, nach Scarf- oder Chevron-Osteotomien selten (unter 2–3 %). Pseudarthrosen treten häufiger bei Raucher*innen oder bei inadäquater Nachbelastung auf, aber auch Vitamin D Mangel kommt gehäuft vor. Oberflächliche Wundkomplikationen treten in etwa 2–5 %, tiefe Infektionen in < 1 % der Fälle auf. Beschrieben werden auch Nervenirritationen, vor allem des N. digitalis plantaris oder dorsalis, was zu Hypästhesien oder Dysästhesien führt (in 3–7 %) [18]. Thrombembolische Ereignisse treten Dank postoperativer Mobilisation und Heparinprohylaxe selten in < 1 % der Fälle auf. Langfristige Funktion und Zufriedenheit sind stark abhängig von der präoperativen Fehlstellung, OP-Technik und postoperativer Nachsorge. Eine genaue Indikationsstellung und Aufklärung sind essenziell.
Hallux rigidus
Definition: Unter einem Hallux rigidus versteht man die Arthrose im Großzehengrundgelenk, meist mit schmerzhafter Einsteifung des Großzehengrundgelenkes. Der Hallux rigidus ist die häufigste Form der Arthrose am Fuß. Rund 10 % der Erwachsenen zeigen Symptome, radiologische Veränderungen finden sich bei bis zu 48 % der über 40-Jährigen. Die Erkrankung verursacht Schmerzen, Bewegungseinschränkungen und Osteophytenbildung, was sich negativ auf Mobilität und Lebensqualität auswirkt [19].
| Einteilung des Hallux rigidus nach Coughlin und Shurnas [20] | |||
| Grad | Dorsalflexion | Röntgenbefunde | Klinik |
| 0 | 40°–60° (≤ 20 % Verlust) | Normal | Keine Schmerzen, nur Bewegungseinschränkung |
| 1 | 30°–40° (20–60 % Verlust) | Dorsaler Osteophyt, kaum Gelenkspaltverschmälerung, beginnende Sklerose | Leichte oder gelegentliche Schmerzen & Steifigkeit am Bewegungsende |
| 2 | 10°–30° (50–75 % Verlust) | Deutliche Osteophyten, dorsaler Gelenkspalt < 25 % betroffen, mäßige Gelenkspaltverschmälerung, subchondrale Sklerose, Sesambeine unauffällig | Mäßige bis starke Schmerzen, vor allem bei max. Dorsal- & Plantarflexion |
| 3 | ≤ 10° (≥ 75 % Verlust) & eingeschränkte Plantarflexion | Gelenkspalt stark verschmälert, Zysten, > 25 % dorsal betroffen, Sesambeine vergrößert/irregulär | Starke Dauerschmerzen und deutliche Steifigkeit bei Endbewegungen |
| 4 | Wie Grad 3 | Wie Grad 3 | Wie Grad 3 + eingeschränkte passive Beweglichkeit und Ruheschmerzen |
Klinik
Die genaue Ursache ist meist idiopathisch, eine familiäre Häufung ist häufig. Risikofaktoren sind Knorpelverletzungen, Hallux valgus und bestimmte Metatarsalkopfformen. Typisch sind dorsale Osteophyten, eingeschränkte Dorsalextension, lokale Schwellung und Schmerzen besonders beim Abrollen des Fußes.
Diagnostik
Neben klinischer Untersuchung (Beweglichkeit, Druckschmerz, Gangbild) sind Röntgenaufnahmen (AP, lateral, schräg) entscheidend. Die Klassifikation nach Coughlin/Shurnas hilft bei der Graduierung (0–4). Fortgeschrittene Stadien zeigen Gelenkspaltverschmälerung, Sklerose und Zysten [20].
Therapie
Konservativ
Die erste Wahl bei leichten Symptomen ist medikamentös mittels nicht-steroidalen Antirheumatika (NSAR), orthopädietechnisch eine Zurichtung am Konfektionsschuh mit zurückgelegter Ballenrolle sowie Einlagen mit eine sog. Rigidusfeder, des weiteren Kortison- oder Hyaluronsäure- oder auch plated rich Plasma-injektionen. Der Erfolg konservativer Maßnahmen liegt bei in den Stadien 1 und 2 bei ca. 55 % der Patienten. Injektionen sind jedoch in höheren Stadien weniger wirksam [21].
Operativ
Die Wahl der OP-Technik richtet sich nach Ausmaß der Arthrose. In den Stadien 1 und 2 sollte eher gelenkerhaltend operiert werden, im Stadium 3 eher gelenkversteifend oder auch -ersetzend. Folgende OP-verfahren kommen beim Hallux rigidus zum Einsatz:
Cheilektomie
Indikation: Eine Cheilektomie ist meist erfolgreich im frühen Arthrosestadium und noch ordentlicher Restbeweglichkeit des Großzehengrundgelenkes sowie insbesondere, wenn auch die Knochenanbauten am Schuh drücken [22].
OP-Technik: Nach meist mediodorsalem Hautschnitt und Eröffnung des Großzehengrundgelenkes werden die Exostosen (Knochenanbauten) insbesondere dorsal am Großzehengrundgelenk entfernt. Außerdem werden Verwachsungen am Großzehengrundgelenk und Sesambeinkomplex gelöst. Dies führt zu einer Verbesserung der Dorsalextension und zum Wiedererlangen eines guten und schmerzfreien Abrollens. Die Erfolgsrate ist > 90 %, aber die Verbesserung der Beweglichkeit ist begrenzt und schließlich kommt es bei fortgeschrittener Arthrose häufig zur Progression der Arthrose [23].
Youngswick-OP
Indikation: Hallus rigidus Grad 1–2, insbesondere bei Plusvariante des ersten Strahles. Die Korrektur eines milden Hallux rigidus ist durch die Lateralverschiebung des Gelenkkopfes ebenfalls möglich.
OP-Technik: Das Prinzip dieser Operation ist die Durchführung einer v-förmig angelegten Osteotomie im Metatarsalkopf 1 mit zusätzlicher dorsaler Keilentnahme zur Verkürzung und Plantarisierung des beim Hallux rigidus meist in Extensionsfehlstellung stehenden ersten Strahles. Eine Kombination mit Verschiebung nach lateral (zum äußeren Fußrand hin) wie bei der Chevron-Osteotomie beschrieben ist möglich. Die Fixation erfolgt meist mit Schrauben (Abb. 10).
Moberg (Kessel-Bonney)-OP
Indikation: Hallux rigidus Grad 1–2 meist in Kombination mit einer Cheilektomie.
OP-Technik: Nach Durchführung der Cheilektomie erfolgt die Osteotomie des Basisgliedes mit einem nach dorsal offenem Keil, um die Großzehe in Extension zu stellen. Die Fixation dieser Osteotomie, die nach dem Zuggurtungsprinzip durchgeführt wird, erfolgt meist mittels Spickdraht, Schraube oder spezieller Klammern. Bei zusätzlichem Hallux valgus interphalangeus kann durch einen zusätzlich lateral offenen Keil diese Fehlstellung mitkorrigiert werden (Abb. 11).
Die Ergebnisse der gelenkerhaltenden Therapie sind gerade in frühen Arthrosestadien sehr zufriedenstellend, wobei O’Malley auch von guten Erbnissen im Stadium 3 berichtet [24]. In der Aufklärung muss über die Möglichkeit des Fortschreitens der Arthrose intensiv aufgeklärt werden.
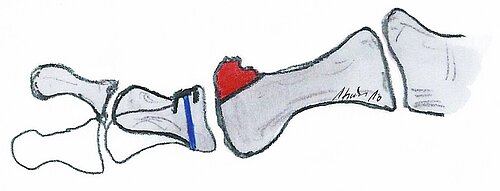
Arthrodese Großzehengrundgelenk
Definition: Die Versteifung des Großzehengrundgelenkes erfolgt in Funktionsstellung (Abb. 12), also in 10 Grad Dorsalflexion und 10 Grad Valgusstellung [25].
Indikation: bei jüngeren Patienten mit ausgeprägter Arthrose des Großzehengrundgelenkes Grad 3 und 4 und deutlicher Bewegungseinschränkung.
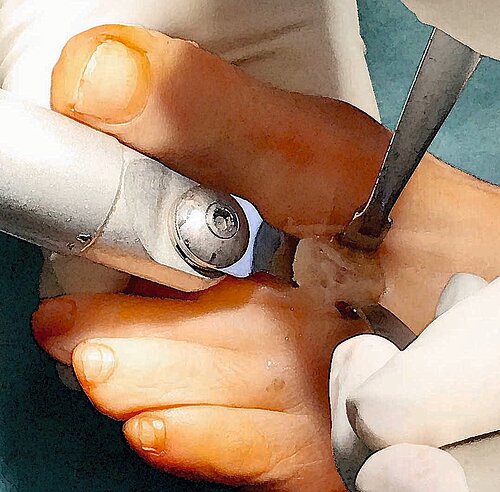
OP-Technik: Mediodorsaler Hautschnitt, Eröffnung der Kapsel von Mitte des Basisgliedes bis 2–3 cm proximal des Großzehengrundgelenkes, Darstellung des Gelenkes und Einbringen eines zentralen Führungsdrahtes achsgerecht ins Metatarsale 1. Einbringen der Cuff and Cone-Fräse und Entknorpeln des Großzehengrundgelenkkopfes (Abb. 13) sowie entsprechendes Vorgehen am Basisglied.
Die Fixation mit MTP-Platte oder Schrauben in ca. 10° Extensions- und Valgusstellung, ohne die Zehe D2 zu tangieren (Abb. 14) [26]. Die Versteifung, so „schrecklich“ sich dieses Wort anhört, ist augenblicklich der Goldstandard bei ausgeprägter Arthrose des Großzehengrundgelenkes mit sehr gutem funktionellem Ergebnis. Bis auf Sprungsportarten kann man auch nahezu alle Sportarten nach dieser Operation durchführen [27].
Spacerimplantation und Großzehengrundgelenkprothese
Es gibt neuere Entwicklungen, beispielsweise das sog. Reg-Joint (PLDLA Polymerkissen) als Einlage in das Großzehengrundgelenk nach sparsamer Resektion (3–4 mm) des Großzehengrundgelenkkopfes. Das Verfahren zeigen sehr hoffnungsvolle mittelfristige Ergebnisse. Eine Großzehengrundgelenksprothese (Hemi- oder Vollprothese) kann implantiert werden, wobei über die Langzeitergebnisse Uneinigkeit besteht. Frühere Silikon-/Metall-/Keramik-Implantate zeigten oft Osteolysen, und Lockerungszeichen sowie hohe Revisionsrate [28].
Resektionsarthroplastik
Indikation: Die Indikation zur Resektionsarthroplastik n. Keller-Brandes sehen wir nur noch in seltenen Fällen z. B. bei ausgeprägten Arthrosen im Großzehengrundgelenk bei Patienten > 75–80 Jahren. Die Resektionsarthroplastik führt zu vielen Komplikationen wie Instabilität des MTP-Gelenkes, Transfermetatarsalgie, übermäßiger Verkürzung der Zehe, Cock-up-Deformität, und Krallenzehe des IP-Gelenkes. Insgesamt werden hohe Revisionsraten beschrieben [29].
OP-Technik: Es wird eine ca. 1/3 Resektion (Original n. Brandes 2/3 Resektion des Basisgliedes) mittels Säge durchgeführt.
Zusammenfassende Beurteilung
Die Arthrodese zeigt günstige Langzeitergebnisse und eine niedrige Revisionsrate auf und gilt nach wie vor als Goldstandard Dennoch können Komplikationen wie eine Arthritis im Interphalangealgelenk auftreten, und bei einer fehlenden oder fehlerhaften knöchernen Durchbauung (Nonunion bzw. Malunion) kann eine erneute Operation erforderlich werden [30]. Obwohl die Versteifung des ersten MTP-Gelenks (Großzehengrundgelenk) eine deutliche Linderung der Beschwerden bewirken kann, ist ihre Anwendbarkeit nicht bei allen Patient:innen gegeben – was die Bedeutung einer sorgfältigen Patientenauswahl unterstreicht [31].
Im Falle eines Misserfolgs kann die zusätzliche Herausforderung eines Knochensubstanzverlustes eine Herausforderung sein. In solchen Fällen wird eine Interpositionsarthrodese mit einem Beckenspan empfohlen.
Metatarsalgieformer Symptomenkomplex
Definition: Der metatarsalgieforme Symptomenkomplex (Vorfußschmerz) ist als Folge von Vorfußdeformitäten häufig anzutreffen. Durch die erhöhten Druck- und Scherkräfte beim Abrollvorgang kommt es häufig zum „Durchtreten“ der Metatarsaleköpfchen und zu einer Ausdünnung sowie Elastizitätsminderung des fibrösen Sehnenpolsters unter den Mittelfußköpfchen bis zur Ruptur der plantaren Platte; betroffen hiervon sind überwiegend ältere Menschen und Träger der relativen metatarsalen Überlänge der Metatarsale 2–4 sowie Menschen mit einem Hohlfuß durch das steilgestellte Metatarsale 1. Zu erwähnen sind noch die sog. Transfermetatarsalgien bei Hallux valgus und Hallux rigidus sowie die durch Kleinzehendeformitäten verursachten Metatarsalgien.
Indikation: Bei therapieresistenten Metatarsalgien ist die modifizierte Weil-Osteotomie oder eine minimal-invasive Metatarsaleosteotmie ( DMMO) eine gute Option, bei der durch Verkürzung und Dorsalisierung der Mittelfußköpfchen eine gute Belastungsreduktion und damit Schmerzreduktion zu erreichen ist.
OP-Technik: Nach gebogenem Hautschnitt über dem Metatarsalekopf erfolgt die Präparation des Kopfes mit Abtrennung des Bandapparates. Danach erfolgt ein Sägeschnitt meist mit doppelt eingespanntem Sägeblatt relativ parallel zur Plante pedis sowie nach Mobilisation mit dem Osteotom. Danach erfolgt ein Verschieben des Metatarsalekopfes 3–5 mm plantarwärts und die Fixation mit einer z.B. Snap-off Schraube (Abb. 15a, b, c).
Als minimal-invasives Verfahren kann man eine sog. DMMO (distale minimal invasiv Metatarsale Osteotomie) durchführen. Dies wird dann über eine Stichinzision und schräges Durchtrennen mittels Fräse direkt hinter dem Metatarsalkopf durchgeführt (Abb. 16).
Meist sind die Beschwerden nach einer Weil-OP deutlich gebessert, aber es bleibt oft eine gewisse Steifheit im Grundgelenk der operierten Zehe. Über die häufige Komplikation eines „Floating Toe“ sind die Patienten aufzuklären. Bei den minimal invasiven Verfahren besteht oft eine verlängerte Schwellneigung.
Ruptur der plantaren Platte
Instabilitäten in den MTP-Gelenken werden oft durch Plantarplattenrupturen verursacht. Operativ wird meist über einen dorsalen Zugang eine Weil-Osteotomie mit zusätzlicher Plantarplattenrekonstruktion durchgeführt. Studien zeigen eine verbesserte Stabilität und Schmerzreduktion, wobei die Steifigkeit ein Problem bleibt [33].
Morton'sche Neuralgie
Definition: Ursache der Morton’schen Neuralgie ist ein Neurom (Nervenknoten) zwischen den im Mittelfußknochen verlaufenden Nerven mit Impingement.
Indikation: Operative Maßnahmen sind nach intensiver konservativer und orthopädieschuhtechnischer Therapie und ggf. Lokalanästhesietest indiziert.
OP-Technik: Operationstechnisch wird über einen kleinen dorsal interdigital liegenden Hautschnitt das Lig. transversum reseziert und ggf. der Nervenknoten entfernt. Die OP ist ein reiner Weichteileingriff [34].
Kleinzehendeformitäten
Definition: Unter Kleinzehendeformitäten versteht man Hammer-, Krallen- und Malletzehen. Wichtig ist die korrekte Bezeichnung der Fehlstellung, die wie folgt definiert ist:
- Hammerzehe: Flexion im PIP-Gelenk, oft Hyperextension im Metatarsophalangealgelenk
- Krallenzehe: Flexion im proximalen und distalen Interphalangealgelenk (PIP- und DIP Gelenk), oft Hyperextension im Metatarsophalangealgelenk
- Malletzehe: Beugedeformität im distalen Interphalangealgelenk (DIP).
Häufigste Ursache dieser Deformitäten sind unsachgerechtes Schuhwerk und Hallux valgus-Fehlstellungen. Oft besteht eine Minusvariante des ersten Mittelfußknochens. Ursache ist auch das Muskelungleichgewicht der Fußmuskulatur oder eine vermehrte Anspannung der extrinsischen Fußmuskulatur bei Rückfußdeformitäten wie dem Knick-Senk/Plattfuß.
Indikation zur OP: Schmerzen im Bereich der Zehenbeere oder des Mittelgelenkes z. B. durch Schuhdruck oder durch die Fehlstellung verursachtes metatarsalgieformes Schmerzsyndrom (Abb. 17).
OP-Technik der Hammerzehe:
Operativ wird ein sog. sequentielles Verfahren durchgeführt. Es wird geprüft, ob eine flexible oder fixierte Fehlstellung vorliegt. Bei flexiblen Fehlstellungen kann zunächst versucht werden, über eine Sehnenverlängerung der Streck- und Beugesehnen das Muskelgleichgewicht wieder herzustellen, um die Fehlstellung in eine korrekte Stellung und Funktion zu überführen [35]. Je nach Fehlstellung wird die kurze oder lange Streck-/Beugesehne mit einer Nadel durchtrennt. Bei fixierten Fehlstellungen und (Sub)-Luxationen hilft meist nur eine knöcherne Korrektur z. B. durch eine Condylektomie oder Arthrodese des Grund- oder Endgelenkes. Bei fixierter Hammerzehenfehlstellung erfolgt neben der Ausschneidung des Clavus eine Condylektomie oder Arthrodese des Mittelgelenkes (ggf. mit PIP-Implantat) [36]. Ist die Deformität in dieser Art und Weise nicht vollständig korrigierbar, so kann im Sinne des „sequentiellen Vorgehens“ das Lösen von Verwachsungen des Grundgelenkes sowie ggf. eine Zügelung mittels Beugesehnentransfer (Flexorum digitus longum) durchgeführt werden. Bei luxiertem Kleinzehengrundgelenk kommt zusätzlich ein das Mittelfußköpfchen verkürzendes Verfahren, wie die oben beschriebene Weil-Osteotomie zum Einsatz.
In der minimal-invasiven Technik wird nicht das Gelenk adressiert, sondern die Fehlstellung knöchern durch eine Osteotomie mittels Fräse und danach durch eine orthograde Einstellung der Zehe korrigiert.
Sowohl in der minimal-invasiven Chirurgie wie auch offenen Chirurgie kann eine gute Patientenzufriedenheit erreicht werden, wobei teilweise eine lange Schwellneigung besteht. Wichtig ist eine Instabilität zu vermeiden. Daher wird eine Stabilisierung mittels K-Draht oder auch wie häufig in der MIS Chirurgie durchgeführt eine externe Stabilisierung mittels Tape über 4–6 Wochen angeraten.
Zusammenfassung
Vorfußprobleme betreffen bis zu 60 % der Erwachsenen, am häufigsten in Form des Hallux valgus, Hallux rigidus, Metatarsalgie und Kleinzehendeformitäten (Hammer-, Krallenzehen). Die Diagnostik erfolgt primär klinisch und durch belastungsabhängige Röntgenaufnahmen. Durch eine Konservative Therapie wird mit geeignetem Schuhwerk, Einlagen, Tape und Physiotherapie versucht, eine OP zu vermeiden oder hinauszuzögern. Bei operativen Eingriffen richtet sich das Vorgehen nach Deformitätsgrad und/oder Ausprägung einer Arthrose. Gelenkerhaltende Operationen sind meist Osteotomien (z. B. Chevron, Scarf, Akin) bei leichter/mittlerer Fehlstellung, Gelenkversteifungen wie die Lapidus-Arthrodese bei schweren Hallux valgus Deformitäten und Instabilität im TMT 1 Gelenk. Beim Hallux rigidus sind Cheilektomie, Korrekturosteotomien wie die Moberg-OP und Arthrodese je nach Stadium Mittel der Wahl. Bei Metatarsalgie und Kleinzehendeformitäten kommen Weil-Osteotomien, die sequenzielle Kleinzehenkorrektur oder minimalinvasive Verfahren zum Einsatz. Moderne vorfußchirurgische OP-Verfahren erzielen gute funktionelle Ergebnisse (AOFAS 85–95), die Komplikationsrate liegt bei 10–30 %. Eine sorgfältige Indikation, Patientenauswahl und Nachsorge sind entscheidend.
Dr. med. Hartmut Stinus, Universitätsmedizin Göttingen, Klinik für Unfallchirurgie, Orthopädie und Plastische Chirurgie und Orthopädische Privatpraxis Bovenden, Robert-Koch-Straße 40, 37075 Göttingen
Dr. med. Friederike Roch, Sebastian Wille, Dr. med. Ronny Perthel, Prof. Dr. Wolfgang Lehmann
alle: Universitätsmedizin Göttingen, Klinik für Unfallchirurgie, Orthopädie und Plastische Chirurgie (Dir. Prof. Dr. med. Wolfgang Lehmann) Robert-Koch-Str. 40, 37075 Göttingen
Die Literaturhinweise finden Sie hier.
Kurzbiografie Dr. med. Hartmut Stinus
Nach Studium an der Georg-August-Universität Göttingen erfolgte die Weiterbildung zum Orthopäden und Unfallchirurgen an der Orthopädischen Universitätsklinik Göttingen, der Chirurgie der Kreiskrankenhauses Achern und der Klinik für Technische Orthopädie und Rehabilitation unter Prof. Dr. René Baumgartner in Münster. Zuvor erlernte er das Handwerk des Orthopädieschuhmachers.
Dr. Hartmut Stinus ist Senior consultant foot and ankle an der Universitätsmedizin und Sprecher des gemeinsamen Fußzentrums Göttingen. Er ist als Orthopäde und Unfallchirurg in Privatpraxis und der Universitätsmedizin Göttingen tätig.
Er ist Autor des auch in englischer und japanischer Sprache erschienenen Buches „Orthopädieschuhtechnik“ sowie vieler weiterer Publikationen in der Orthopädie. Er ist zusammen mit Prof. Baumgartner mit dem Carl-Rabl-Preis und 2017 auf dem Deutschen Kongress für Orthopädie und Unfallchirugie mit der Jürgen-Eltze-Plakette ausgezeichnet. Er betreut seit 1994 als ltd. Mannschaftsarzt das deutsche Para-Ski-Team alpin.
2018–2020 war Stinus Präsident der Gesellschaft für Fuß- und Sprunggelenkchirurgie und ist Vorsitzender des Beratungsausschusses für die Orthopädieschuhtechnik in der DGOOC.
Multiple Choice-Fragen
Die Multiple Choice-Fragen zu dem Artikel „Orthopädische Vorfußchirurgie“ von Dr. med. Hartmut Stinus et al. finden Sie in der PDF-Version dieses Artikels und im Portal.
Die Teilnahme zur Erlangung von Fortbildungspunkten ist nur online über das Portal vom 25.01.2026 bis 24.07.2026 möglich. Die Fortbildung ist mit drei Punkten zertifiziert. Mit Absenden des Fragebogens bestätigen Sie, dass Sie dieses CME-Modul nicht bereits an anderer Stelle absolviert haben.
Der Artikel hat ein Peer-Review-Verfahren durchlaufen. Nach Angaben der Autoren sind die Inhalte des Artikels produkt- und/oder dienstleistungsneutral, es gibt kein Sponsoring und es bestehen keine Interessenkonflikte. (red)
Erratum in den CME-Fragen:
Achtung: Fehler im CME-Fragebogen der Printausgabe 02/2026 (S. 77), CME „Orthopädische Vorfußchirurgie“, VNR 2760602026076470008: Frage 4 wurde in der Printausgabe fälschlicherweise auch als Frage 3 nummeriert.
Bitte bei der Beantwortung berücksichtigen. In der Onlineausgabe wurde der Fehler korrigiert.