Als Kongressnachlese der 7. Jahrestagung der „Mitteldeutschen Gesellschaft für Gastroenterologie“ (MGG) und der „Mitteldeutschen Chirurgenvereinigung“ (MDCV) vom 23.–24.05.2025 wird nachfolgende Kasuistik veröffentlicht. Bei der gemeinsamen Austragung der jährlichen Kongresse der beiden Fachgesellschaften ist die Überlappung der viszeralmedizinischen Themenfelder das tragende Konzept – länderübergreifend für Thüringen, Sachsen, Sachsen-Anhalt und Hessen. Kongresspräsidenten waren PD Dr. med. Thaddäus Till Wissniowski (Gastroenterologe aus Chemnitz) und Prof. Dr. med. Lutz Mirow (Viszeralchirurg aus Chemnitz).
Erschienen bereits online in „Die Chirurgie 2025 [Epub, Jun 24, 2025]“ – Erlaubnis zur Zweitpublikation liegt vor.
Einleitung
Die nasogastrale Ablaufsonde (Magensonde) stellt in der Notfallbehandlung, insbesondere gastrointestinaler und viszeralchirurgischer/-medizinischer Krankheitsbilder wie der Ileuskrankheit, einen wichtigen Pfeiler der Erstversorgung dar, entlastet zügig als auch wirksam den oberen Gastrointestinal(GI)-Trakt und schützt bei korrekter Anlage die PatientInnen vor Regurgitation, Erbrechen und Aspiration.
In der Intensivmedizin ermöglicht die nasogastrale Sonde zudem die frühzeitige enterale Ernährung für einen besseren Nahrungsaufschluss sowie Prävention einer früh einsetzenden mukosalen und Zottenatrophie.
Im Folgenden soll anhand eines seltenen Falles exemplarisch das Risikoportfolio der Magensondenanlage, die Diagnosestellung sowie das Konzept eines Komplikationsmanagements mit Hilfe eines wissenschaftlichen „case reports“ dargestellt werden.
Ergebnisse
Anamnese: Ein männlicher 72-jähriger Patient nach Aneurysmaausschaltung durch Bifurkationsprothesenimplantation als aorto-bifemoralen Bypass mittels 18 x 9 mm durchmessender Gelsoft™Plus-Prothese (Vascutek Deutschland GmbH, Hamburg, Deutschland) bei einem Bauchaortenaneurysma (BAA) von über 5,5 cm Durchmesser mit prolongiertem postoperativen Weaning erhielt im Verlauf auf der Intensivtherapiestation (ITS) eine nasogastrale Sonde mit erschwerter Anlage zur Etablierung einer enteralen Ernährung. Nach Steigerung der kontinuierlichen Sondenkost fielen am zweiten Tag nach Anlage deutlich erhöhte Infektparameter auf.
Vorerkrankungen: Arterieller Hypertonus, chronische Niereninsuffizienz mit subtotaler Nierenarterienabgangsstenose rechts durch das bestehende BAA, Spinalkanalstenose mit chronischem Schmerzsyndrom, Arteriosklerose und aktiver Nikotinabusus (keine Voroperationen).
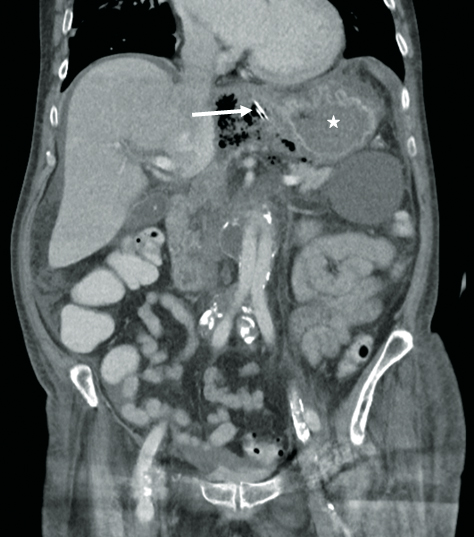
Diagnostik: Eine CT ergab eine extragastral liegende Magensondenspitze und ein Luft-Flüssigkeit-Gemisch intraabdominell im Oberbauch (Abb. 1).
In der Endoskopie auf der ITS zeigte sich der Verlauf der in situ liegenden Magensonde submukosal entlang des gesamten Ösophagus im Sinne einer Ösophagus(wand)dissektion. Intragastral konnten weder die Magensondenspitze noch eine Perforationsstelle eruiert werden. Durch die HNO-Kolleginnen und -Kollegen war in einer Laryngoskopie und flexiblen nasopharyngealen Endoskopie keine Schleimhautläsion zu finden.
Diagnose: Langstreckige Ösophagusdissektion als Komplikation der nasogastralen Sondenanlage.
Differenzialdiagnose: (iatrogene) Ösophagusperforation, ösophageale Wandverletzung.
Therapeutische Entscheidungsfindung: Indikation zur Notfalllaparotomie.
Therapie: Präoperativ erfolgte unter kalkulierter Breitspektrumantibiotikagabe in der o. g. Endoskopie bereits die Entfernung der fehlliegenden Magensonde mit Anlage einer neuen in korrekter Lage. Intraoperativ zeigte sich keine freie Perforation oder Sondennahrung. Am ehesten lag die Spitze der Magensonde im Omentum minus oder der Magenwand kleinkurvaturseitig. Es erfolgte eine Lavage und Drainagenanlage.
Postoperativer Verlauf: Der Patient tolerierte die Operation gut mit folgender Verlegungsoption auf die „intermediate-care“ (IMC)-Station nach zügigem Weaning und Extubation.
Outcome: Der Patient befand sich zum Entlassungszeitpunkt in kardiopulmonal stabilem und beschwerdefreiem Zustand ohne klinische oder funktionelle Residuen.
Procedere: intensivmedizinische Komplexbetreuung, endoskopische Verlaufskontrolle; weitere ambulante Verlaufsbeobachtung der Rekonvaleszenz durch Hausärztin/Hausarzt und fachspezifische Vorstellung in einem (GI)-Endoskopiezentrum.
Ausblick: Bei adäquater Behandlung und regelrechtem Verlauf ist eine vollständige funktionelle Erholung von der OP mit Erhalt der Lebensqualität zu erwarten.
Schlussfolgerung
Die rechtzeitige Etablierung einer Magenablaufsonde bei gastrointestinaler (GI-) Passagestörung oder Ileusbild kann durch die Vermeidung von Aspirationen Leben retten und ist daher im klinischen Alltag kaum entbehrlich. Ebenso ist die nasogastrale Sonde zur frühzeitigen enteralen Ernährung bei Patienten mit Langzeitbeatmung oder prolongiertem postoperativen Weaning geeignet.
Wie jede Intervention hat auch die nasopharyngeale Anlage einer Magensonde ein Risikoprofil mit entsprechenden Folgen, nicht zuletzt die Fehlintubation der Bronchien – gefürchtet sind die Perforation mit drohend-konsekutiver Mediastinitis und der fatale Ausgang.
Der vorgestellte Kasus zeigt einen sicherlich besonderen und anschaulichen Fall der Fehlanlagenkomplikation mit dem entsprechenden individuell entschiedenen interdisziplinären (Viszeralchirurgie, Gastroenterologie/GI-Endoskopie, HNO/Endoskopie, Radiologie, Anästhesiologie/Intensivtherapie) fallspezifischen Komplikationsmanagement im angezeigten Notfall-Setting.
Bereits 2016 beschrieben Atig et al. (working group of Agrawal) eine „Esophageal wall dissection: an unknown adverse event of EUS“ in Gastrointest Endosc.
Kilian Doßow, Dr. med. Steffi Peglow, Prof. Dr. med. Frank Benedix, Dr. med. Ahmed Afifi1, Mohammad Abdallah Alhabahbeh2, Dr. med. Christine March, neu Rose3, Prof. Dr. med. Roland S. Croner, Prof. Dr. med. Frank Meyer
Klinik für Allgemein-, Viszeral-, Gefäß- und Transplantationschirurgie;
1Klinik für Gastroenterologie, Hepatologie und Infektiologie
2Klinik für Hals-, Nasen- und Ohrenheilkunde, Kopf- und Halschirurgie;
3Klinik für Radiologie und Nuklearmedizin;
Otto-von-Guericke-Universität mit Universitätsklinikum, Magdeburg, Deutschland
Korrespondenzadresse: Prof. Dr. med. Frank Meyer, E-Mail: f.meyer@med.ovgu.de