Timm Weber, M. A., Dr. rer. medic. Tobias Mai, Tilmann Garthe, Nadja Barth, Julian Schauwienold, Dr. med. Michael von Wagner, Prof. Dr. med. Jürgen Graf, Prof. Dr. med. Gernot Rohde
Strukturaufbau im Rahmen der ersten Covid-19-Welle in einer Metropolregion
Mit zunehmender pandemischer Ausbreitung der durch den SARS-CoV-2- Virus hervorgerufenen Erkrankung Covid-19 und der zu erwartenden massiven gesundheitlichen Gefährdung der Bevölkerung hat das Land Hessen zusammen mit den versorgenden Akutkliniken Strukturen für eine Koordination der Versorgung potenzieller Covid-19-Patientinnen und -Patienten erarbeitet und eine Bündelung aller Kräfte über die Sektorengrenzen der stationären Versorgung des Gesundheitswesens hinweg vorgenommen. Hierbei war es wesentlich, die Versorgung von non-Covid-Patientinnen und -Patienten in gleicher Weise abzustimmen und somit sicherzustellen.
Basierend auf dem § 17 Abs. 4 des Hessischen Krankenhausgesetzes von 1989 ist Hessen in sechs Versorgungsgebiete eingeteilt (siehe Abb. 1).
Abb. 1: Versorgungsgebiet Hessen, Qelle: Versorgungsatlas Hessen 2017 [1]
Das Versorgungsgebiet Frankfurt-Offenbach (VG4) stellt dabei mit den namensgebenden kreisfreien Städten und vier weiteren Landkreisen jeden Dritten der 6,3 Millionen hessischen Einwohnerinnen und Einwohner [2]. In VG4 verteilen sich 11.212 Normalpflegebetten und 602 Intensivbetten auf 30 Krankenhäuser [1].
Erfahrungen aus China, Italien und anderen Ländern legten nahe, dass bei fehlenden staatlichen Maßnahmen von einer Verdopplung der Infektionen alle zwei Tage mit exponentiellem Wachstum auszugehen ist [3, 4]. Bei einer anzunehmenden Hospitalisierungsrate von 7 % der Infizierten, von denen ca. 14 % einer intensivpflichtigen Versorgung bedürfen [4], wäre von einer kritischen Auslastung der Versorgungskapazitäten innerhalb von wenigen Wochen auszugehen gewesen. Neben bundes- und landespolitischen Maßnahmen zur Reduktion der Infektionsrate wurde zur Sicherung der klinischen Versorgungskapazitäten durch die Hessische Landesregierung mit der 5. Verordnung zur Bekämpfung des Corona- Virus vom 16.03.2020 die Durchführung von medizinischen Eingriffen und Behandlungen ohne dringende medizinische Notwendigkeit ausgesetzt [5].
Darüber hinaus wurde am 21.03.2020 der Zentrale Planungsstab „Stationäre Versorgungsstruktur von Covid-19-Patientinnen und Patienten“ (nachfolgend Zentraler Planungsstab) unter Leitung von Prof. Dr. med. Jürgen Graf, Ärztlicher Direktor und Vorstandsvorsitzender des Universitätsklinikums Frankfurt, durch das Hessische Ministerium für Soziales und Integration (HMSI) per ministerialem Erlass ins Leben gerufen. Dezidierter Auftrag des Zentralen Planungsstabes lag und liegt in der hessenweiten Organisation der stationären Versorgung in Akutkrankenhäusern unter Einbeziehung der heterogenen Strukturen des Gesundheitswesens zur Sicherstellung und optimierten Ausnutzung der verfügbaren (intensiv-)medizinischen Versorgungskapazitäten und strukturell relevanter Versorgungsaspekte.
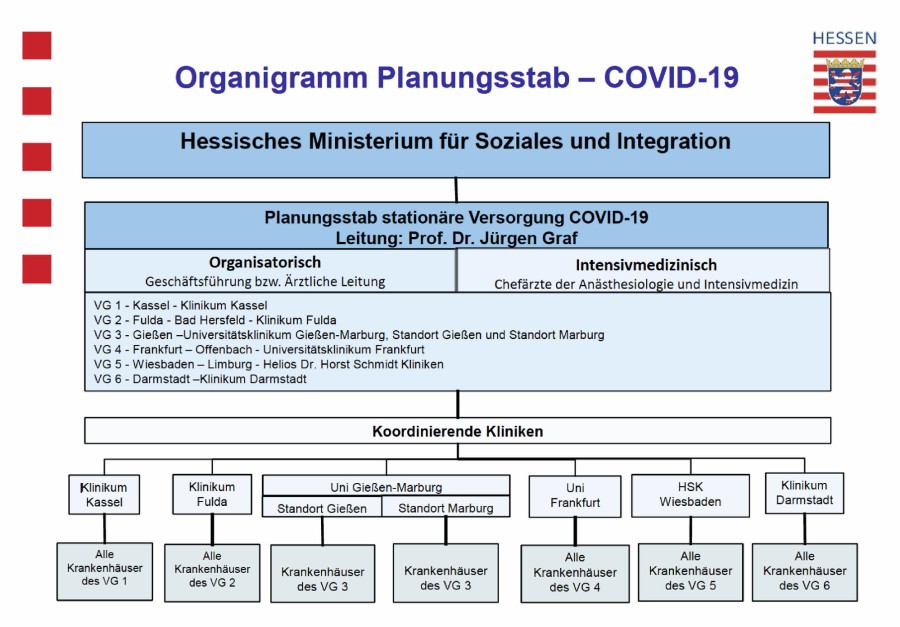
In der Funktion eines Bindeglieds zu den in den Versorgungsgebieten ansässigen Krankenhäusern (sogenannte Kooperierende Krankenhäuser) und allen weiteren Versorgungspartnern (Reha-Einrichtungen, Kassenärztliche Vereinigung Hessen, Gesundheitsämter, Rettungsdienste und -träger, Versorgungs- und Sozialämter sowie der Katastrophenschutz) wurden die zuständigen sechs regional koordinierenden Krankenhäuser mit der Einrichtung von medizinischen Planungsstäben betraut und deren Mitglieder durch den hessischen Minister für Soziales und Integration Kai Klose zum 30.03.2020 ernannt (siehe Abb. 2).
Um den unvorhersehbaren Versorgungsanforderungen durch das neuartige Virus zu begegnen, hat der Stab Covid-19 Versorgungsgebiet Frankfurt-Offenbach (nachfolgend Stab Covid-19 VG4), bestehend aus Vertretern der Bereiche Pneumologie (Leitung des Stabes), Gastroenterologie, Patientenmanagement und Digitalisierung, Pflegewissenschaft/Pflegeentwicklung, Organisation und regionale Vernetzung dem Zentralen Planungsstab das nachfolgende, Ende März 2020 konzertierte Stufenkonzept unterbreitet.
Eskalationsstufenkonzept
Kern des Eskalationsstufenkonzepts bildete die Annahme, dass mit einem zunehmendem Schweregrad einer Covid-19- Erkrankung das Risiko einer respiratorischen Insuffizienz ansteigt und eine intensivmedizinische Versorgung mit komplexer Beatmungsstrategie [6] bis hin zu einer extrakorporalen Membranoxygenierung notwendig wird [7].
Zur frühestmöglichen und schnellen Beurteilung der respiratorischen Situation wurde u. a. unter Bezug auf den Oxygenierungsindex (PaO2/FiO2) und die Sauerstoffsättigung unter O2-Gabe eine Patientenkategorisierung in sechs Kategorien von A (Critical) bis F (Covid-19 negativ), angelehnt an die WHO, vorgenommen, siehe (nur online) Abb. 3 [8] (in der PDF-Version dieses Artikels am Ende dieser Seite unter „Artikel herunterladen“).
Um die bestmöglichen Versorgung kritisch Erkrankter möglichst ohne Verlegungen zu erreichen, wurden die Krankenhäuser abhängig vom Vorhandensein einer permanenten ärztlichen Präsenz, einer Intensivstation und der Beatmungsmöglichkeiten sowie ECMO und/oder NO-Inhalation in vier Versorgungslevels eingeteilt, siehe Abb. 3 (nur online). Für eine Steuerung der Patientenströme bei einer anzunehmenden exponentiellen Fallzahlentwicklung wurden vier Eskalationsstufen festgelegt, siehe Abb. 3 (nur online).
Stufe 1 fokussiert auf eine Versorgung von prä- und beatmungspflichtigen Patientinnen und Patienten der Kategorie A–C an Level I-Häusern. In Stufe 2 ist eine Erweiterung der Regelkapazitäten durch Einbeziehung von Level II-Häusern vorzunehmen. Ab Stufe 3 sind leichtere Fälle (Kategorie D) in Krankenhäuser der Levels III und IV sowie Rehaeinrichtungen zu verlegen. Der Katastrophenfall (Stufe 4) sieht eine Versorgung nach Triage und die Schaffung von Behelfsstrukturen wie Hotels etc. durch den Katastrophenschutz vor, siehe Abb. 3 (nur online).
Aufgaben & Tätigkeiten des Stabes Covid-19 VG4
Neben der Entwicklung und fortlaufenden Anpassung des Eskalationsstufenkonzeptes als Basis der regionalen Versorgungsstruktur in der Pandemie sind die Aufgaben der Stabs Covid-19 VG4 auf vier Hauptfelder konzentriert:
1. Koordination der Abläufe und Strukturvorgaben (Stufenplan) unter Sicherstellung der Versorgung von Covid-19- und non-Covid-Patienten im Versorgungsgebiet unter Wahrung der Autonomie der einzelnen Krankenhäuser und der ärztlichen Therapiefreiheit.
2. Kommunikation: Enge Anbindung an und Entscheidungsfindung mit dem Zentralen Planungsstab auf Basis der Lageentwicklung in den Versorgungsgebieten. Etablierung einer partnerschaftlichen und vertrauensvollen Zusammenarbeit mit den Kooperierenden Krankenhäusern und o. g. Versorgungspartnern.
3. Logistik: Verteilung und teilweise Lagerung von Schutzausrüstung, Medikation und Beatmungsgeräten aus Bundes- und Landeslieferungen in Zusammenarbeit mit der Infrastruktur des Universitätsklinikums Frankfurt und ab Stufe 3 Entscheidung über erforderliche Personalverlegungen sowie Verlegung von medizinisch-technischer Ausstattung.
4. Versorgungsdatenanalyse: Etablierung eines Meldewesens, das die betreibbaren Covid-Betten – u. a. gegliedert nach Station ( ECMO) sowie deren Auslastung in den kooperierenden Häusern – tagesaktuell abbildet. Die Abfrage erfolgte zunächst über einen Meldebogen und wurde später durch eine Meldung im Hessischen Melderegisters IVENA [9] ersetzt. Infektionsangaben aller Landkreise und kreisfreien Städte [10] und deren Pflegeheime sowie Auswertungen zur Altersstruktur [11] ergänzten das Gesamtbild mit dem Ziel, Hotspots zu detektieren und frühzeitig ein erhöhtes Patientenaufkommen in den Krankenhäusern zu prädizieren.
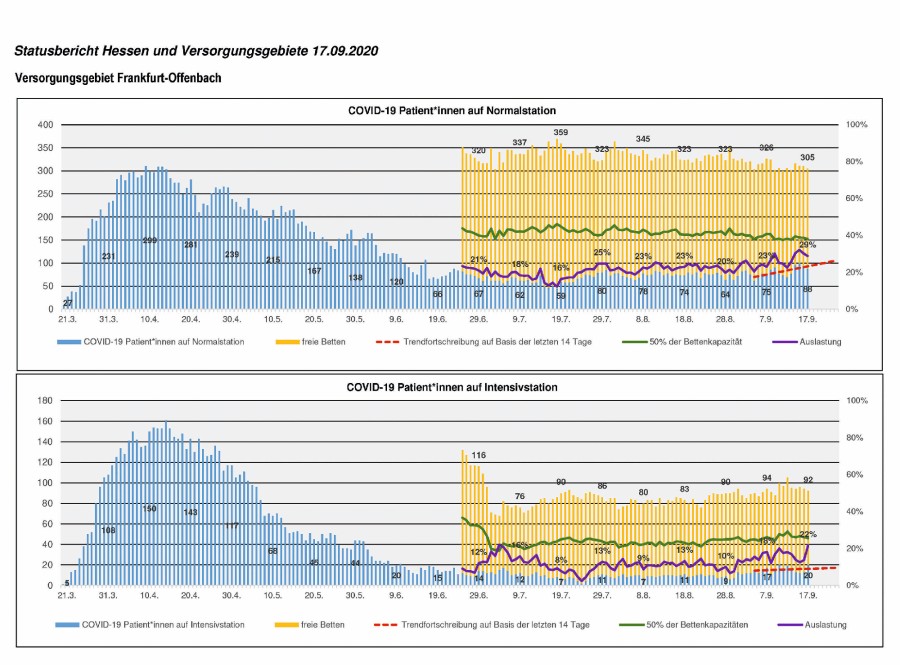
Die Steuerungsdaten wurden als Statusmeldung zusammengefasst und auf Basis der jeweils vergangenen sieben Tage um eine Hochrechnung ergänzt, täglich durch die Stabsmitglieder hinsichtlich kritischer Entwicklungen bewertet und am gleichen Tag dem HMSI weitergeleitet, das diese in seine Beschlussfassung einfließen ließ. Inhalte der Statusmeldung wurden schrittweise in IVENA überführt (siehe Abb. 4, nur online) und die Auswertungen im Juli 2020 durch die Hessenagentur für Gesamthessen übernommen, siehe Abb. 5.
Abb. 5: Covid-19 Auslastung der stationären Versorgung im VG4 – Gebiet Frankfurt-Offenbach: Abbildung der belegten und verfügbaren Betten. Lineare Hochrechnung anhand der Entwicklung der vergangenen 14 Tage und Angaben zur prozentualen Auslastung der aktuellen Gesamtkapazitäten. Belegte Betten (blau) , verfügbare Bettenkapazitäten (gelb), lineare Hochrechnung anhand der vergangenen 14 Tage (rot), prozentuale Auslastung (lila) und 50 %-Auslastung der verfügbaren Betten (grün).
Blick in andere Bundesländer
Neben Hessen haben zu diesem Zeitpunkt u. a. Sachsen und Berlin ähnliche Konzepte zur Pandemiesteuerung etabliert. Das Bundesland Sachsen wurde in drei Bezirke eingeteilt, denen drei koordinierende Krankenhäuser, die Universitätsklinika Dresden und Leipzig und das Klinikum Chemnitz, per Allgemeinverfügung vom 12.05.2020 vorstehen und die eine Koordinationsaufgabe für die sogenannten „Allgemeinkrankenhäuser” und den öffentlichen und ambulanten Gesundheitssektor übernehmen.
In Berlin wird dagegen ein zentralisierteres Konzept - das SAVE-Berlin-Konzept [12] mit der Universitätsklinik Charité als einzigem Level I-Haus verfolgt, dasanders als beim Hessischen Weg auch auf Einzelpatientenebene eine aktive Verlegungsabstimmung und telemedizinische Mitbetreuung zwischen der Charité und den Level II-Häusern vornimmt. Die Fokussierung auf den Erkenntnisgewinn über das SARS-CoV-2-Virus zur Ableitung neuer,evidenzbasierter Behandlungsmodelle und Versorgungskonzepte an Universitätskliniken ist den genannten Konzepten gemein.
Chronic-Covid-19-Konzepte
Um langfristig die stationäre Versorgung von Covid-19-Erkrankten sicherstellen zu können ohne den non-Covid-Betrieb in den Kliniken stark einschränken zu müssen, hat der Zentrale Planungsstab mit dem HMSI seit Mai 2020 eine gestuften Vorhaltung von Covid-19-Betten umgesetzt. Diese orientiert sich an der maximalen Auslastung am bisherigen Höhepunkt der Pandemie in Hessen Mitte April (erste Welle), zuzüglich einer strategischen Reserve von 40 % und einem weiteren Sicherheitspuffer von 15 %. Von dieser Maximalkapazität sind jederzeit ca. 10 % der Intensivbetten und ca. 30 % der Normalpflegebetten krankenhausadjustiert im VG4 vorzuhalten und in einem gestuften Vorgehen innerhalb von 24 h, 48 h (...) bis 120 h schrittweise auszubauen [13].
Fazit
Um eine Überlastung der Versorgungskapazitäten im stationären Sektor bei ansteigender Rate hospitalisierungspflichtiger Covid-19-Patientinnen und -Patienten zu vermeiden, bedarf es regionsspezifischer Steuerungsgremien, Eskalationsstufenkonzepte, Beurteilungskriterien und Versorgungsdaten, die die reale Lage, eine prognostizierte Entwicklung und die verfügbaren Ressourcen belastbar abbilden.
Die Verfügbarkeit von Betten in Isolationsbereichen und deren räumlichen Erweiterungsmöglichkeiten, kombiniert mit der Verfügbarkeit von geschultem Personal mit ausreichender Schutzausrüstung und medizinischem Equipment, sind essenziell. Diese in Hessen als „betriebsbereit“ definierten Bettenkapazitäten wurden als Planungsressource berücksichtigt, was zu Inkongruenzenmit den Publikationen des DIVI-Registers führte. Das DIVI-Register hat im Verlauf die Dokumentationsanforderungen in gleicher Weise angepasst.
Von zentraler Bedeutung ist der ständige Austausch zwischen allen Partnern im Gesundheitswesen, um schnelle und gegebenenfalls unkonventionelle Wege in den Versorgungsregionen zu gehen. Die Einrichtung von Stabsstrukturen als Mittler zwischen allen Beteiligten und zur fachversierten Lagebeurteilung ermöglicht es den (politischen) Entscheidungsträgern, zielgerichtet Maßnahmen zu lancieren und in den Regionen umzusetzen.
Anzumerken bleibt, dass die mit Jahresende 2020 eingezogene zweite Welle der Covid-19-Infektionen erneut eine starke Belastung der Kliniken und Partner im öffentlichen Raum bis an die Belastungsgrenzen hervorgerufen hat. Die zuvor beschriebenen Maßnahmen und Strukturen einer schnellen und konstruktiv-vertrauensvollen Zusammenarbeit mit Lastenverteilung haben dem gegenüber die Versorgung aller Patientinnen und Patienten bis dato ermöglicht.
Die etablierten Melde- und Informationswege, Koordinierungsmaßnahmen zur Patientinnen- und Patientenverlegung in weniger belastete Versorgungsgebiete in Hessen, der Aufbau von Intensivkapazitäten sowie erweiterter Teststrategien und Hygienekonzepte sichern aktuell die notwendige Versorgung der Betroffenen. Von der hessischen Landesregierung und dem Zentralen Planungsstab werden die Steuerungsinstrumentarien kontinuierlich angepasst und in Zusammenarbeit mit allen beteiligten Versorgungspartnern weiterentwickelt. Anstelle eines Verbots planbarerer elektiver Eingriffe treten kapazitätsadjustierte Vorgaben mit prozentualer Orientierung an aktuellen Fallzahlen, welche der Dynamik einer Pandemie und der Versorgung von Covid- und non-Covid-Patientinnen und -Patienten eher entsprechen und die eigene Steuerungsfähigkeit der Krankenhäuser besser berücksichtigen. Weiterhin sind belastbare Prognosemodelle zur stationären Auslastung innerhalb der jeweils nächsten sieben bis 14 Tage notwendige planerische Werkzeuge. Limitierender Faktor der Nutzung der vorhandenen Infrastruktur ist allein die Verfügbarkeit von hochqualifizierten Mitarbeiterinnen und Mitarbeitern – insbesondere in der Krankenpflege, vor allem im Bereich der Intensivmedizin. Für die Weiterentwicklung des stationären Gesundheitswesens in Deutschland wird die Bewältigung dieses Mangels eine herausragende Rolle spielen. Es gilt, künftig pflegerische Berufe attraktiver zu gestalten, um junge Menschen dafür zu gewinnen.
Ausblick
Die Entwicklung eines Prädiktionstools für die zu erwartende Hospitalisationsrate an Covid-19-Erkrankten, abgestimmte Maßnahmen der Versorgung und Schutzkonzepte für Niedergelassene und Klinikpersonal, Risikostratifizierungen, Test- und Surveillancekonzepte, sowie Auswertung und Aufbereitung von Fachinformationen sind Gegenstand des vom Bundesministerium für Bildung und Forschung geförderten Forschungsprojekts egePan Unimed [14] des Netzwerks Universitätsmedizin und sollen zur effektiveren Bekämpfung vonPandemien beitragen.
Timm Weber, M. A. (1), Stabsstelle Medizinische Informationssysteme und Digitalisierung
Dr. rer. medic. Tobias Mai (1), Pflegedirektion/Pflegeentwicklung
Tilmann Garthe, Nadja Barth, Julian Schauwienold, Dr. med. Michael von Wagner (1), alle Stabsstelle Medizinische Informationssysteme und Digitalisierung
Prof. Dr. med. Jürgen Graf, Ärztlicher Direktor und Vorstandsvorsitzender
Prof. Dr. med. Gernot Rohde (1), Schwerpunkt Pneumologie/Allergologie, Medizinische Klinik (1)
alle: Universitätsklinikum Frankfurt
1 Mitglieder im Koordinierungsstab Covid-19 stationär Versorgungsgebiet 4
Die Literaturhinweise finden Sie am Ende dieser Seite unter „Artikel herunterladen“ in der PDF-Version dieses Artikels.

![Abb. 4: Ausschnitt webbasierter Interdisziplinärerer Versorgungsnachweis IVENA eHealth [9] hess_weg_abb_4___ivena.jpg](/fileadmin/user_upload/Heftarchiv/HE/bilder/2021/10/hess_weg_abb_4___ivena.jpg)