Prof. Dr. med. Ursel Heudorf, Dr. Rüdiger Warlich, Dr. Volker Schäfer, Dr. med. Rolf Teßmann
Antibiotikaresistenzen sind nur einzudämmen durch einen zurückhaltenden, verantwortungsvollen Antibiotika-Einsatz in der ambulanten und stationären Humanmedizin, aber auch in der Veterinärmedizin einschließlich der Tiermast. In jüngerer Zeit sind in allen Bereichen erste Erfolge der sogenannten Antibiotic-Stewardship-Maßnahmen erkennbar. Nachfolgend sollen die Verordnungsdaten der Kassenärzte in Hessen vorgestellt werden. Drei der „Top-Ten-Antibiotika“ werden unter verschiedenen Aspekten detaillierter betrachtet: Cefuroxim, Ciprofloxacin und Fosfomycin.
Datenbasis sind Verordnungen bzw. Arzneimittelrezepte (ausgenommen zahnärztliche Verordnungen), die von den Versicherten der gesetzlichen Krankenversicherung (GKV) in Apotheken eingelöst und gemäß § 300 Abs. 2 SGB V erfasst wurden. Die Verordnungsdaten für Antibiotika (ATC J01) für den Bereich der Kassenärztlichen Vereinigung Hessen wurden von der Firma Insight Health GmbH & Co. KG, Waldems-Esch, zur Verfügung gestellt.
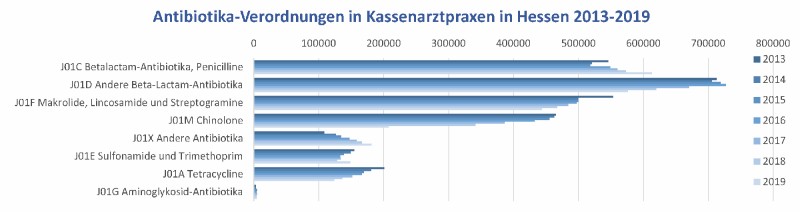
Antibiotika-Verordnungen der Kassenärzte in Hessen sind rückläufig
Trotz steigender Bevölkerungszahl in Hessen von 2013 bis 2019 (plus 4 %) ist eine Abnahme der Antibiotika-Verordnungen um 16 % erkennbar – mit großen Unterschieden bei den verschiedenen Antibiotikagruppen. Die Verordnungen von Chinolonen wurden um 55 %, die von Tetracyclinen um 39 %, die von Makroliden und einigen ß-Laktam-Antibiotika (hier: im Wesentlichen Cephalosporine) um 20 % reduziert. Gleichzeitig nahmen die Verordnungen von ß-Laktam-Antibiotika (verschiedene Gruppen von Penicillinen) um 12 % und die Verordnungen von Antibiotika der Gruppe J01X sowie andere Antibiotika (darunter Fosfomycin, Nitrofurantoin) um 67 % zu (Abb. 1).
Abb. 1: Antibiotika-Verordnungen aller Kassenärzte in Hessen 2013--2019, aufgeschlüsselt nach Antibiotikagruppen
Durch die Abnahme der Cephalosporin-Verordnungen bei gleichzeitiger Zunahme der Verordnungen an Penicillinen ist der sogenannte Penicillin/Cephalosporin-Quotient von 2013 bis 2019 von 0,77 auf 1,06 gestiegen: eine im Hinblick auf die allgemein geringere Resistenzförderung der Penicilline im Vergleich zu Cephalosporinen erfreuliche und angestrebte Tendenz.
Cefuroxim – keine therapeutische Wirksamkeit bei der empfohlenen oralen Dosierung
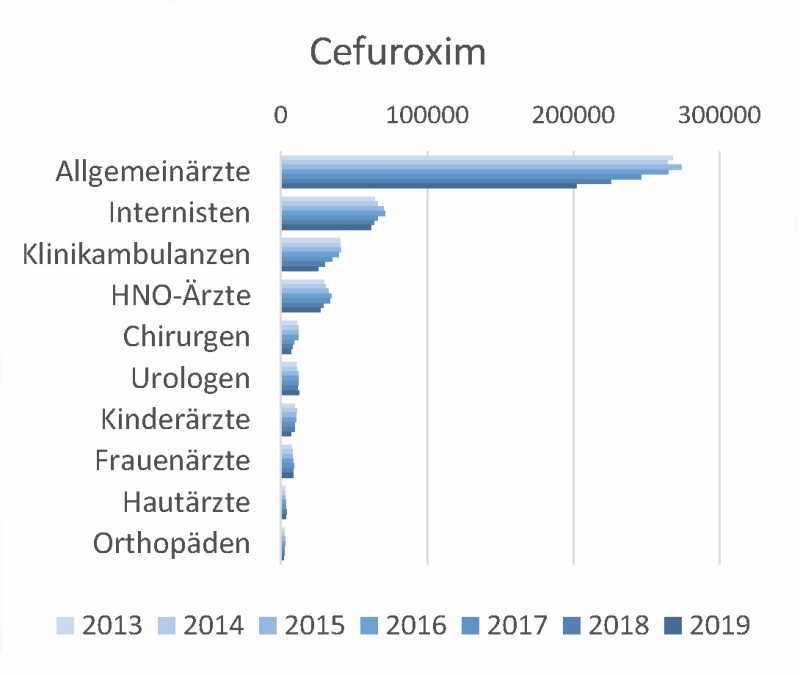
Auch bei Cefuroxim, dem am häufigsten eingesetzten Zweit-Generations-Cephalosporin, ist eine deutliche Abnahme erkennbar (Abb. 2a).
Abb. 2 a Antibiotika-Verordnungen aller Kassenärzte in Hessen 2013–2019 – Cefuroxim, aufgeschlüsselt nach Facharztgruppen
Dennoch wird hier noch weiterer Verbesserungsbedarf gesehen. Zum einen wird Cefuroxim oral in diversen AWMF-Leitlinien (z. B. Therapie der ambulant erworbenen Pneumonie (2016), der Infektionen im Kopf-Hals-Bereich einschließlich Tonsillitis (2019), der Harnwegsinfektionen (2017) sowie der ambulant erworbenen Meningitis) weder als Mittel der ersten Wahl noch als Alternative empfohlen [1–4]. Lediglich in der aktuellen Leitlinie Rhinosinusitis [5] ist Cefuroxim als ein Mittel der ersten Wahl für besondere Patientengruppen noch aufgeführt. Darüber hinaus wird Cefuroxim als Mittel der zweiten Wahl in den DEGAM-Leitlinien Husten (2014) und der Leitlinie Ohrenschmerzen (2014) für wenig kranke Kinder im Alter von 6–24 Monaten empfohlen [6, 7]. Insofern bleibt unklar, wofür dieser Wirkstoff so häufig verschrieben wird.
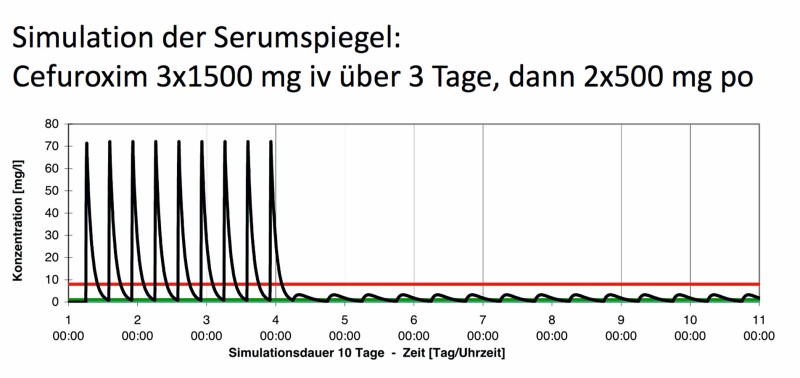
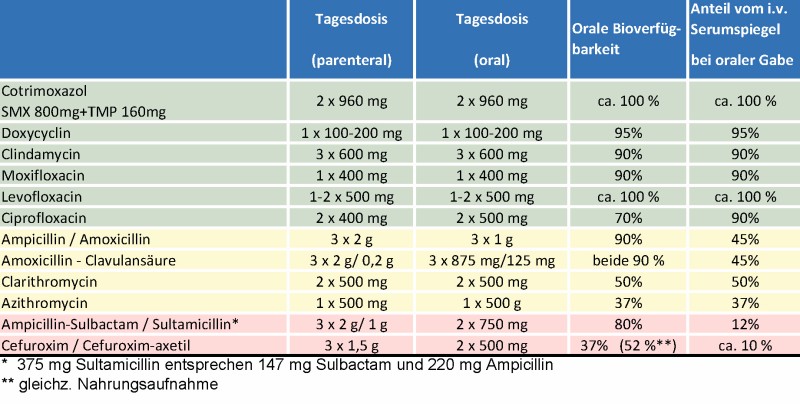
Zum anderen wirkt oral verabreichtes Cefuroxim stark abführend, weshalb für die orale Gabe nur vergleichsweise geringe Dosen (2x250–500 mg) zugelassen sind, die deutlich unter den Tagesdosen für die i.v.-Anwendung (üblicherweise 3x1.500 mg) liegen. Da die Bioverfügbarkeit von Cefuroxim per oral nüchtern bei ca. 36 % liegt [8, 9], erreichen die Blut- und Gewebespiegel nur 10 % der Werte verglichen mit der i.v.-Gabe (Tab. 1). Somit ist leicht erkennbar, dass mit den niedrigen Dosen bei oraler Gabe von Cefuroxim kein ausreichender therapeutischer Wirkspiegel erreicht werden kann (Abb. 3) – stattdessen können Resistenz-Entwicklungen gefördert werden [1]. Vor diesem Hintergrund sollen andere, geeignetere Antibiotika eingesetzt werden. Tab. 1 zeigt exemplarisch Antibiotika-Alternativen auf.
Abb. 3: Simulation der Serumspiegel: Cefuroxim 3 x 1500mg i.v. über drei Tage, dann 2 x 500mg p.o. Bei der empfohlenen oralen Dosierung bleibt der Wirkspiegel unterhalb der vierfachen minimalen Hemmkonzentration (rote Linie) für gramnegative Erreger. Eine Simulation mit Pharkin 4.0 siehe im Internet www.pharkin.de
Fazit zu Cefuroxim
Die orale Cefuroxim-Verordnung sollte vor jeder Anwendung kritisch geprüft werden.
Ciprofloxacin und Chinolone – Warnungen/Rote Hand-Briefe
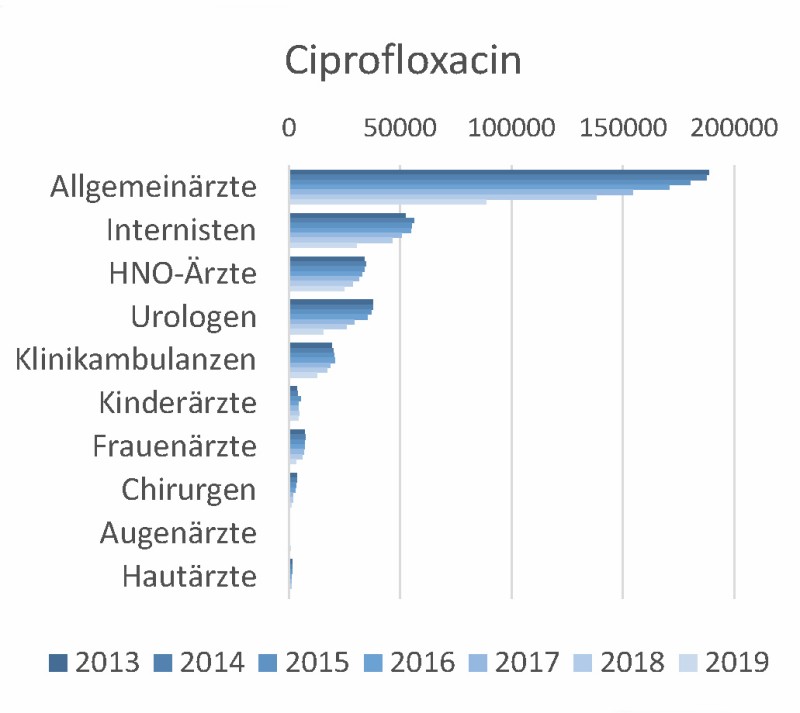
Bei den Verordnungen von Chinolonen – hier Ciprofloxacin (Abb. 2b) – zeigt sich eine rückläufige Tendenz über die letzten Jahre – mit einer ganz besonders starken Abnahme 2019. Offensichtlich wurden die Warnungen der Rote Hand-Briefe vom 8. April 2019 und vom 26. Oktober 2018 in den Praxen der niedergelassenen Ärzte sehr aufmerksam wahrgenommen und bewusst umgesetzt.
Abb. 2b: Antibiotika-Verordnungen aller Kassenärzte in Hessen 2013–2019 – Ciprofloxacin, aufgeschlüsselt nach Facharztgruppen
In dem Rote-Hand-Brief vom 26. Oktober 2018 [10] wurde auf das durch Chinolone erhöhte Risiko für Aortenaneurysmen und -dissektionen insbesondere bei älteren Personen hingewiesen. Neben prädisponierenden Faktoren für Aneurysma-Erkrankungen in der Familienanamnese und ähnlichem werden auch Hypertonie und Atherosklerose genannt. Insbesondere die letztgenannten Risikofaktoren sind in der Bevölkerung weit verbreitet.
Der zweite Rote Hand-Brief vom 8. April 2019 [11] empfahl angesichts der schwerwiegenden Nebenwirkungen auf den Bewegungsapparat (u. a. Tendinitis, Sehnenruptur, Myalgie, Muskelschwäche, Arthralgie, Gelenkschwellungen und Gangstörung) sowie auf das periphere und zentrale Nervensystem (u. a. periphere Neuropathie, Schlaflosigkeit, Depressionen, Ermüdung (Fatigue), eingeschränktes Erinnerungsvermögen sowie Seh-, Hör-, Geruchs- und Geschmacksstörungen) einen zurückhaltenden Einsatz von Chinolonen und eine rasche Beendigung der Therapie bei den ersten Anzeichen einer schwerwiegenden Nebenwirkung. Es wurde betont, dass besondere Vorsicht geboten ist u. a. bei der Verschreibung für ältere Menschen, bei eingeschränkter Nierenfunktion und bei Patienten, die gleichzeitig mit Kortikosteroiden behandelt werden – es erhöht das Risiko einer Fluorchinolon-induzierten Tendinitis und Sehnenruptur. Die gleichzeitige Anwendung von Kortikosteroiden mit Fluorchinolonen sollte vermieden werden.
Fazit zu Chinolonen
Für die Verordnung von Chinolonen bedarf es einer gesicherten Indikation; sie sollten zurückhaltend verordnet werden.
Fosfomycin – die zwei Seiten einer Substanz
Fosfomycin ist eines von vier Antibiotika-Wirkstoffen, die in der S3-Leitlinie zu ambulant erworbenen Harnwegsinfektionen als Mittel der ersten Wahl empfohlen werden, neben Nitrofurantoin, Nitroxolin und Pivmecillinam [3].
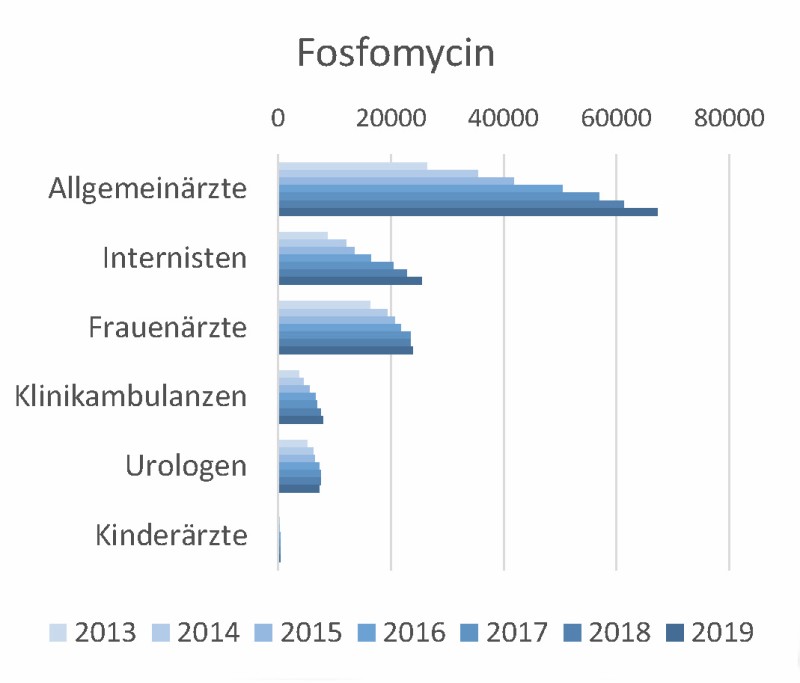
Vor diesem Hintergrund haben die Verschreibungen von Fosfomycin per oral seit der Markteinführung in Deutschland exorbitant zugenommen – in Hessen von weniger als 1.000 Verordnungen vor 2012 auf 133.361 Verordnungen im Jahr 2019 (Abb. 2c).
Abb. 2c: Antibiotika-Verordnungen aller Kassenärzte in Hessen 2013–2019 – Fosfomycin, aufgeschlüsselt nach Facharztgruppen
Aber: Im Jahr 2018 hat die Weltgesundheitsorganisation Fosfomycin i.v. in die Liste der Reserveantibiotika aufgenommen und für die Therapie schwierig zu behandelnder Infektionen einschließlich Infektionen mit MRSA oder MRGN empfohlen [12]. Auf den Intensivstationen wird dieser Wirkstoff zwar noch in geringen, aber steigenden Mengen eingesetzt [13].
Fazit zu Fosfomycin
Auch wenn derzeit (noch) keine Hinweise auf eine deutliche Zunahme der Resistenzen gegen Fosfomycin bei E. coli oder Klebsiellen erkennbar sind [14], sollte nach Auffassung der AG Antibiotic Stewardship des MRE-Netzes Rhein-Main Fosfomycin nicht unkritisch für die Behandlung unkomplizierter ambulant erworbener Harnwegsinfektionen eingesetzt werden, um die Wirksamkeit dieses Reserveantibiotikums für die Behandlung schwerer Infektionen zu erhalten. Alternative Antibiotika stehen hier zur Verfügung.
Ausblick: Ärztinnen und Ärzte sind auf einem guten Weg – Verbesserungen sind möglich
Die Analyse der Antibiotika-Verordnungsdaten der Kassenärzte in Hessen zeigt, dass sich die Bedeutung einer zurückhaltenden Antibiotikatherapie durchsetzt und die Ärzte auf einem guten Weg sind. Dennoch ist noch „Luft nach oben“ und weitere Verbesserungen sind möglich. Das MRE-Netz Rhein-Main wird gemeinsam mit der Landesärztekammer Hessen und der Kassenärztlichen Vereinigung Hessen im Herbst 2020 eine weitere Aktion zum Rationalen Antibiotika-Einsatz in der ambulanten Praxis starten – mit Online- und Präsenzfortbildungen sowie verschiedenen kostenlosen Informationsmaterialien; Termine und mehr dazu siehe Ausgabe 10/2020 des Hessischen Ärzteblattes, S. 571.
Prof. Dr. med. Ursel Heudorf, MRE-Netz Rhein-Main
Dr. Rüdiger Warlich, Fachapotheker für Klinische Pharmazie, Sana Klinikum Offenbach
Dr. Volker Schäfer, Akademischer Direktor i. R. am Institut für medizinische Mikrobiologie und Krankenhaushygiene der Universitätsklinik Frankfurt/M.
Dr. med. Rolf Teßmann, Chefarzt, Abteilung Anästhesie, Intensivmedizin und Schmerztherapie, BG Unfallklinik Frankfurt/M.
MRE-Netz Rhein-Main, AG Antibiotic Stewardship, E-Mail: mre-rhein-main@stadt-frankfurt.de