Teil I der neuen Serie „Ethik, Gesundheitsversorgung und Ökonomie“
Univ.-Prof. (Trier) Dr. med. habil. Andreas J. W. Goldschmidt
Was sind die Voraussetzungen und Hindernisse für eine Symbiose von Ethik, Medizin und Ökonomie im ärztlichen Alltag? Mit „Ökonomie ist Ethik“ und ähnlich wohlmeinenden Aussagen versuchten einige ernsthaft forschende Gesundheitsökonomen wie Peter Oberender und Günter Neubauer Verantwortungsträger unterschiedlichster Gesundheitseinrichtungen zu motivieren. Die Praxis zeigt allerdings, dass es kein Selbstläufer ist, dass Manager ihr kaufmännisches Handeln mit den besonderen ethischen Herausforderungen der Patientenversorgung in Einklang bringen. Funktioniert diese Symbiose überhaupt oder müssen wir künftig ganz neu darüber nachdenken und handeln? An unterschiedlichen praktischen Beispielen soll das in dieser Reihe präsentiert und diskutiert werden. Die „Wirtschaftlichkeit von Krankenhäusern“ ist dafür ein guter Auftakt.
Zunächst eine „symbiotische“ Gemeinsamkeit: So gut wie alle „Akteure“ im Krankenhaus beklagen, dass sie zu wenig Geld bekommen. Ganz zuvorderst die Belegschaft sowie die Geschäftsführer von Krankenhäusern. Woran liegt das, wenn doch so viel Geld im System ist? Insgesamt wird in unserem Gesundheitssystem im Ländervergleich mit etwa einer Milliarde Euro pro Tag viel Geld bereitgestellt. Bei den Gesundheitsausgaben auf Basis des Jahres 2017 in Höhe von 4.544 Euro pro Kopf und Jahr oder gemessen an 11,5 Prozent des Bruttoinlandsprodukts liegen wir im internationalen Vergleich immerhin bei den teureren Systemen.
Unsere größten Probleme: Unser Finanzierungssystem im Krankenhaus – aber natürlich nicht nur dort – ist äußerst kompliziert und bietet vielerlei Fehlanreize. Für die stationären Patienten gibt es zum Beispiel Pauschalen nach dem DRG-System, die sich stärker an der ärztlichen als an der pflegerischen Leistung orientieren und zusätzlich die sogenannte sprechende Medizin gegenüber den technikorientierten Leistungen vernachlässigen.
Fehlverteilungen entstehen auch durch unsere relativ strikte Sektorentrennung in ambulante und stationäre Versorgung. Gelänge es uns, diese beiden Sektoren besser zu verzahnen, könnte sehr viel Geld gespart und gerechter verteilt werden, weil Doppeluntersuchungen vermieden würden, weil die Patientenbehandlung und -pflege besser verknüpft würden und weniger Verwaltungsaufwand betrieben werden müsste.
Aufgrund der „Dualen Finanzierung“ hat jedes Krankenhaus einen Rechtsanspruch auf staatliche Förderung durch das jeweilige Bundesland, wenn es in den Landeskrankenhausplan aufgenommen worden ist. Das heißt, Krankenkassen und Bundesländer teilen sich die Krankenhausfinanzierung: Betriebskosten bzw. alle Kosten, die für die Behandlung von Patienten entstehen, werden von den Krankenkassen finanziert. Investitionskosten bzw. Kosten für neue medizinische Geräte, Sanierung, Neubau etc. sollten von den Bundesländern finanziert werden. Das tun diese aber nur zu einem Bruchteil, weshalb viele Krankenhäuser am Personal sparen, notwendige Sanierungen hinausschieben, Erlöse aus der Patientenbehandlung für Investitionen zweckentfremdet einsetzen oder Kredite aufnehmen, die sie in die roten Zahlen treiben.
Hinzu kommen Probleme durch die bloße Anzahl von Krankenhausbetten, denn wir haben in Deutschland im Verhältnis zu fast allen anderen OECD-Ländern immer noch deutlich mehr Krankenhäuser und mit gut acht Krankenhausbetten bezogen auf 1.000 Einwohner fast doppelt so viele wie im OECD-Durchschnitt, obwohl diese bereits seit Jahren abgebaut werden. Vor 20 Jahren waren es noch neun Krankenhausbetten pro 1.000 Einwohner und die Anzahl der Krankheitsfälle pro Jahr hat seitdem gleichzeitig von etwa 17 Millionen auf 19,4 Millionen in 2017 zugenommen.
Die wirtschaftlichen Probleme eskalieren vor allem, weil viele, meist kleinere ländliche Krankenhäuser Leistungsangebote vorhalten, ohne sich die eigentlich zugehörige kostspielige Hochtechnologie für Diagnose und Therapie leisten zu können – beispielsweise weil ihnen das Personal aufgrund des Fachkräftemangels fehlt oder sie gar nicht genug Patienten behandeln können, um diese so auszulasten, dass Qualität und Einnahmen stimmen. Eine klassische Abwärtsspirale.
Szenarien zur Zukunft der Gesundheitsversorgung
Wie könnte die Zukunft der Gesundheitsversorgung in Deutschland verbessert werden?
Finanzierung vereinfachen
Zunächst müsste die Finanzierung vereinfacht und die überbordende Rechnungsprüfung durch den Medizinischen Dienst (MD, früher MDK) beschränkt werden. Sowohl die DGIIN als auch der Marburger Bund haben 2019 entsprechende Vorschläge gemacht [1, 2], die in der Tabelle dem aktuellen System gegenübergestellt werden. Beide Vorschläge bieten eine gute Grundlage für Feinjustierungen und weitere Verbesserungen. Abzuwarten bleibt zudem die Umsetzung des aktuellen MD-Reformgesetzes mit dem notwendigen Bürokratieabbau.
Tabelle | |||
Aktuelles System | Duale Finanzierung | Sonstiges | |
Finanzierungsgrundlage | Fallkosten (Pauschalen) | Bau, Sanierung,Instandhaltung... | Privatpatienten |
Finanzierung über | GKV: DRGs (stat.) und EBM (ambul.) | Fördermittel **) | PKV (GOÄ) od. selbst |
incl. | Personal | – | Mind. DRGs plus: Ein- od. Zwei-Bettzimmer |
incl. | Betriebs- und Sachkosten | – | Chefarztbehandlung |
ohne | Pflegekräfte*) | – | – |
*) Die Pflegepersonalkosten werden seit 1.1.2020 auf Kostenbasis herausgerechnet und erstattet **) Diese Zuschüsse der Länder decken nur einen Bruchteil der notwendigen Investitionsmittel (bei den Universitätskliniken kommen noch Mittel für die Forschung sowie Großgerätefördermittel über sogenannte HBFG-Mittel hinzu) | |||
DGIIN- Modell | Fünfgliedrige Finanzierung | ||||
Finanzierungs-grundlage | Sachkosten | Personal | Erhöhter Personalaufwand | Infrastruktur | Investitionen |
Finanzierung über | DRGs (nur Sachkosten) | Budget | (a) Intensivmedizin (b) Ähnliche Bereiche | Budget für IT, Energie und Instandhaltung | Etat über Krankenhaus- planung |
Besonderheit | Qualitätszuschläge und Gegenmaßnahmen bei Qualitätsmängeln. | ||||
Marburger Bund-Modell | Dreigliedrige Finanzierung | ||
Finanzierungsgrundlage | Jeweilige Kostenbasis | (A) Bau, Sanierung, Instandhaltung | (B) Bau, Sanierung, Instandhaltung, IT-Sonder- bedarf |
Finanzierung durch | Krankenkassen GKV) | Länder | Bund |
beinhaltet | Personalkosten | Investitionen I (individuell) | Sonderförderung Digitalisierung |
plus | Sach- und Betriebskosten | Investitionen II (pauschaliert) | Differenzen zu Länder- investitionen |
plus | Vorhaltekosten | – | – |
Neben den hier exemplarisch genannten, lösungsorientierten Ansätzen zur Finanzierung von Intensiv- und Notfallmedizinern sowie vom Marburger Bund hin zu einer einfacheren, gerechteren Finanzierung bedarf es einer raschen faktischen Ergänzung zur Versorgungsrealität vor Ort bzw. beim Umgang mit der aktuellen Krisensituation von kleineren Krankenhäusern vor allem in ländlichen Regionen. Hier gibt es große Verbesserungspotenziale.
Stärkung der Gesundheitsversorgung auf dem Land
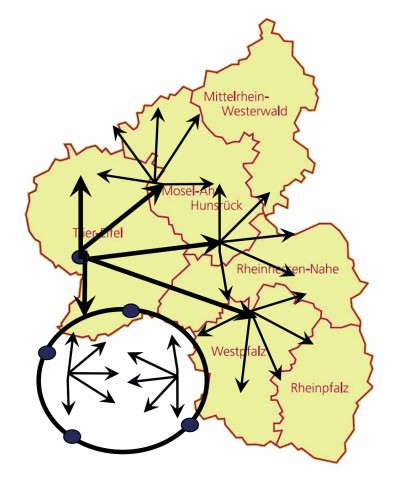
Bereits vor zwölf Jahren haben wir daher in unserem interdisziplinären Forscherteam an der Universität Trier gemeinsam mit den großen Krankenhäusern vor Ort und Kooperationspartnern aus der Gesundheitswirtschaft ein neues Konzept „Trier-Plus“ für die künftige Gesundheitsversorgung auf dem Land entwickelt [3], um Lösungen für die Problembereiche demografische Entwicklung, Ökonomie und Landflucht aufzuzeigen. Dies war eines von bundesweit 20 Konzepten, die vom Bundesministerium für Bildung und Forschung (BMBF) im Rahmen der Initiative „Gesundheitsregionen der Zukunft“ gefördert wurden. Ähnliche Konzepte werden bereits in einigen europäischen Ländern umgesetzt, beispielsweise in den Niederlanden (Reform seit 2006) und in Dänemark (Reformen vor allem seit 2012).
Hintergrund: Die Wege werden sowohl für Patienten als auch für Ärzte bei einer neuen Verteilung von Schwerpunkten der Versorgung länger, auch weil die Akutversorgung immer zentralisierter wird. Diese Entwicklung ist bereits jetzt in vollem Gange, aber bei uns in Deutschland eben durch Markt und Wettbewerb und nicht planerisch getriggert.
Bessere Mobilitätskonzepte
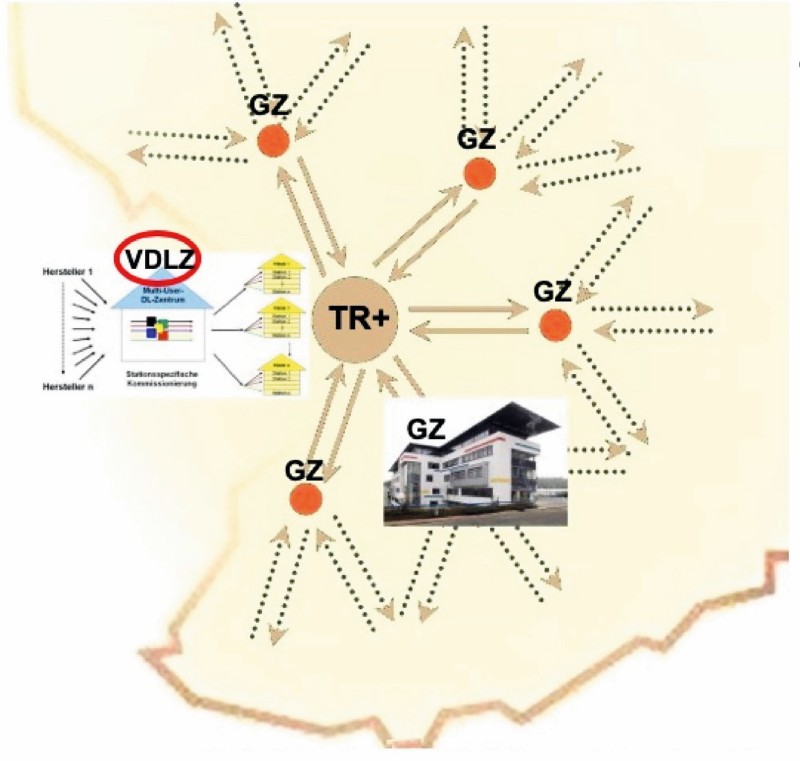
Dieser Realität muss daher mit modernen, auch digital unterstützten Mobilitätskonzepten begegnet werden. Das bedeutet vor allem eine erweiterte Gesundheitslogistik: Dazu gehört im Kernbereich, dass alles in Bewegung ist, zum Beispiel, dass mobile Pflegekräfte und Fachärzte hin zu den Patienten fahren. Es kann auch heißen, dass alles bewegt wird, dass Patienten beispielsweise aus der Peripherie mit Bussen hin zu den ambulant-stationären Schwerpunkt- oder stationären Maximalversorgern gebracht werden (siehe Abbildung Logistische Regionen-Prinzipien 1 & 2).
Schema ausgehend von einem Oberzentrum mit regionalen Gesundheitszentren und einem Logistik-Multiuser-Dienstleistungszentrum (Sternverbund) Gesundheitszentren entsprechend der Fokussierung und ggf. Neuaufteilung von Schwerpunkten/Fächern inkl. Servicepool sowie „Medizin- und Pflegestützpunkten“ entlang medizinisch-pflegerischer Prozesse und logistischer sowie informationstechnologischer Wertschöpfungsprozesse nach ökologischen und humanen Gesichtspunkten.
Abkürzungen: VDLZ = (Logistik)-Versorgungs-Dienstleistungszentrum, GZ = Gesundheitszentrum
Einige Gemeinden nutzen beispielsweise Schulbusse in den Leerzeiten als Patientenbusse, bilden Genossenschaften und private Fördergemeinschaften, um die örtliche Versorgung zu erhalten.
Krankenhäuser im Ringverbund: In diesen sollen Träger, Länder sowie Sektoren übergreifend zusammenarbeiten, um die Versorgung in der Fläche wie von einem Oberzentrum aus durch Schwerpunktverlagerung auf einzelne Standorte und mobile Diagnostik, Therapie, Pflege und Services bis zu Hause zu gewährleisten.
Ausbau der Telematikinfrastruktur
Voraussetzung dafür ist Digitalisierung bzw. die Schaffung einer vor allem auch auf dem Land funktionierenden, flächendeckenden, vertrauenswürdigen und verlässlichen Telematikinfrastruktur, die eine komplexe gesundheitslogistische Planung und Steuerung in dieser Art erst effizient für die Krankenversorgung ermöglicht.
Bei all diesen Vorschlägen wird eben nicht nur das Gesundheitssystem kritisiert oder mehr oder weniger plump die Schließung von Klinikstandorten gefordert. Siehe zum Beispiel die – oft auch fehlinterpretierte – Bertelsmannstudie von Loos et al. 2019 mit einer mehr oder weniger verallgemeinerten Modellregion aus dem Rheinland, hier verkürzt mit den Ergebnissen: Abbau von Überkapazitäten, stärkere Spezialisierung, konsekutiv bedarfsgerechtere und ressourceneffizientere Krankenhausplanung mit nur noch zwei Versorgungsstufen für Regel- und Maximalversorgung, wobei die Mindestgrößen 200 Betten mit einer Erreichbarkeit von 30 Minuten für die Regelversorgung und 600 Betten mit einer Erreichbarkeit von 60 Minuten für die Maximalversorgung sind [4].
Leider erfolgen die meisten solcher Modellvorschläge ohne darauf hinzuweisen, wie viel Geld dagegen für die Reformmodelle z. B. in Dänemark und den Niederlanden für modernisierte Kliniken und die garantierte Personalübernahme vom jeweiligen Land in die Hand genommen wurde und wird. Und bei denen wir heute dennoch nicht vorhersagen können, wie sich diese Reformen in zehn Jahren ausgewirkt haben werden.
Fazit
Alle genannten Modelle bei uns und die Reformen bei unseren europäischen Nachbarn haben ein entscheidendes Merkmal: Der Staat hat eine klare Strategie im Rahmen seiner Verantwortung für eine künftige Gesundheitsversorgung. Er lässt seine kleinen ländlichen Kliniken nicht einfach wirtschaftlich nach dem Motto „Der Markt wird es schon richten“ absterben, sondern investiert zunächst sehr umfangreich in große zentrale Krankenhäuser, neue Mobilitätskonzepte mit massiv verstärkten Rettungsdiensten inklusive wesentlich mehr Rettungsfahrzeugen und -hubschraubern, die zugehörige Telematikinfrastruktur und ausgefeilte Personalentwicklungskonzepte für die vorhandenen sowie für neue Fachkräfte.
Die Literaturhinweise finden Sie in der PDF-Version der aktuellen Ausgabe auf unserer Website unter https://www.laekh.de/heftarchiv/ausgabe/2020/februar-2020
Univ.-Prof. (Trier) Dr. med. habil. Andreas J. W. Goldschmidt
Biografisches zum Autor: Sprecher Gesundheit & Soziales der FOM Hochschule für Ökonomie & Management Essen und Frankfurt/Main seit 2012, Gastwissenschaftler am IASU der Goethe-Universität seit 2018, Mitglied der Sozial-, Rechts- und Wirtschaftswissenschaften der Europäischen Akademie der Wissenschaften und Künste seit 2012, Aufsichtsrat des Klinikums Darmstadt (seit 2013) und der Universitätskliniken des Saarlandes (2016–2019). C4-Univ.-Professor für Gesundheitsmanagement sowie IHCI-Geschäftsführer der Universität Trier 2003–2017, davor Vorstand eines MDAX-Unternehmens und Professor in Bonn 1998–2003.